Чувствительным показателем патологии коленного сустава является атрофия четырехглавой мышцы бедра. Она возникает при длительно текущем артрите (ревматоидный, гонорейный, туберкулезный), деформирующем остеоартрозе, а также при контрактуре и анкилозе сустава. Атрофия легко выявляется при осмотре, а уточняется сопоставлением окружности обоих бедер, замеренной на уровне 12-15 см от надколенника. Подобным образом определяется объем самого сустава, измерение его окружности проводится слева и справа на уровне средины надколенника, над верхним и нижним его полюсами, что служит объективным критерием изменения величины сустава.
Ощупывание коленного сустава должно быть последовательным и тщательным, особенно это касается участков болезненности, деформации и любых образований в области сустава. Исследуются кожные покровы, периартикулярные ткани, связки, надколенник и его сухожилие, мыщелки бедра и большеберцовой кости, бугристость большеберцовой кости, суставная щель, суставная сумка, ее завороты, синовиальные сумки, четырехглавая мышца и ее сухожилие.
Пальпация проводится в положении больного лежа на спине, а при исследовании подколенной ямки — на животе. Можно пальпировать сустав в положении больного сидя, но при условии полного расслабления мышц. Ощупывается сустав в покое и при движении, обязательно исследуются оба сустава, их симметричные участки.
Задача пальпации: оценить температуру кожных покровов над суставом, толщину кожной складки, выявить узелковые образования, уплотнения и болезненность периартикулярных тканей, связок, выявить участки с «плюс тканью» и «дефекты ткани», хруст, наличие жидкости в суставе и синовиальных сумках, признаки разрыва связок. Используется поверхностная и глубокая пальпация.
Поверхностная пальпация коленного сустава позволяет выявить повышение местной температуры, узелковые кожные и подкожные образования, отечность кожи и подкожной клетчатки. Участок с повышенной температурой сравнивается с симметричным участком другого сустава, а также с участком кожи выше сустава. Врач при этом должен работать одной рукой, лучше тылом кисли, помня, что здоровый сустав имеет более низкую температуру, чем ткани бедра и голени. Кожа над здоровым суставом хорошо смевщется и берется в складку. При параартикулярной инфильтрации смещение кожи затруднено, при отеке кожи и подкожной клетчатки складка захватывается с трудом. Повышение местной температуры, отечность кожи и подкожной клетчатки свидетельствуют о воспатепии.
Ощупывание коленного сустава всей кистью позволяет врачу выявить болезненность и любые грубые изменения структуры сустава — выступание или смещение костных концов, диспозицию надколенника, напряжение мягких тканей, суставной сумки при выпоте и кровоизлиянии, глубоко расположенные узелковые образования. С помощью методически проведенной глубокой и поверхностной пальпации удается выявить узелки даже величиной с булавочную головку, участки локальной болезненности, уплотнения, мелкие хрящевые и костные выступы, «плавающие тела».
Суставная щель доступна исследованию лишь по бокам сухожилия надколенника (рис. 183).
При пальпации колено должно быть согнуто до 100°, врач кончиком указательного пальца последовательно прощупывает суставную щель слева и справа от сухожилия надколенника вплоть до сухожилий задней группы мышц бедра.
Распространенная болезненность вдоль всей суставной щели может быть обусловлена синовитом. Боль у края связки надколенника и при непосредственном давлении на связку бывает при болезни Гоффы (рис. 184).
Болезненность в переднемедиальном отделе суставной щели обычно имеет связь с повреждением медиального мениска, боль в латеральном отделе — с повреждением латерального мениска. Наличие мягкотелого припухания слева и справа от сухожилия надколенника может быть обусловлено утолщением синовиальной оболочки, увеличением жировой подушки у ожиревших, выпотом в глубокую инфраиателлярную сумку. Локальное припухание только с латеральной стороны (редко с медиальной) может быть связано с кистой мениска, при сгибании-разгибании ноги эта припухлость исчезает и появляется вновь.
Флюктуирующая припухлость по бокам сухожилия надколенника возникает при глубоком инфрапателлярном бурсите, она имеет достаточно четкие наружные и внутренние границы. Болезненность между мыщелками по боковым поверхностям сустава наблюдается при остеоартрозе. Иногда при пальпации передних отделов суставной щели обнаруживаются плотные разной величины образования, мигрирующие в сустав, — «суставные мыши».
Дополнительно суставная капсула исследуется подобной пальпацией (кончиком указательного или большого пальца) вдоль линии ее прикрепления к мыщелкам бедра и голени. В этих местах здоровая капсула не прощупывается, она безболезненная. Появление валика капсулы, болезненность при исследовании возникают при инфильтрации и уплотнении капсулы вследствие воспаления. Лучше всего капсулу пальпировать в области верхнего заворота (рис. 185).
Для прощупывания капсулы в этом месте пальцы врача устанавливаются выше верхнего полюса чашечки на 5 см, при легкой компрессии они смещаются вместе с кожей в сторону сустава и обратно. Даже при небольшом уплотнении капсулы пальцы ощущают дупликатуру верхнего заворота.
С помощью глубокой пальпации исследуются зоны локализации синовиальных сумок над надколенником, на наружной поверхности надколенника, у нижнего полюса надколенника и места прикрепления связки надколенника к большеберцовой кости. При отсутствии бурсита синовиальные сумки не пальпируются, они безболезненные. При бурсите эти участки припухают, становятся болезненными и горячими на ощупь, в них накапливается жидкость, которую можно определить с помощью симптома зыбления (флюктуации).
Для выявления флюктуации врач устанавливает 2 пальца на область исследования на некотором расстоянии друг от друга, попеременное давление пальцами создает легкоуловимыс колебания. При исследовании глубокой поднадколенниковой сумки пальцы устанавливаются по краям собственной связки надколенника. Чтобы выявить зыбление в паднадколенниковой сумке (завороте), пальцы располагают по краям верхнего полюса надколенника.
У лиц, имевших в прошлом травму колейного сустава, тщательно ощупывается медиальный надмыщелок бедренной кости, где можно определить болезненную, слегка подвижную припухлость костной плотности — это оссифицироеанные параартикулярные ткани в зоне травматического кровоизлияния в сухожилие большой приводящей мышцы и болынеберцовую связку (болезнь Пеллегрини -Штиды).
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
KAATSU-тренировка уменьшает атрофию мышц-разгибателей коленного сустава после хирургической операции на коленном суставе у людей перенесших реконструкцию крестообразной связки. Выполнялось две сессии окклюзии четырехглавой мышцы бедра, каждая из которых состояла из пяти повторов окклюзии сосудов (среднее максимальное давление, 238 мм рт. ст.) в течение 5 мин и снижения окклюзии в течение 3 мин., наносили ежедневно на проксимальном конце бедра с 3-го по 14-й день после операции. Даже без использования силовых упражнений атрофия четырехглавой мышцы бедра уменьшается.
TAKARADA, Y., H. TAKAZAWA, and N. ISHII. Applications of vascular occlusion diminish disuse atrophy of knee extensor muscles. Med. Sci. Sports Exerc., Vol. 32, No. 12, 2000, pp. 2035–2039.
Такарада Ю, Таказава Х, Исшии Н.
ПРИМЕНЕНИЕ ОККЛЮЗИИ СОСУДОВ УМЕНЬШАЕТ АТРОФИЮ МЫШЦ-РАЗГИБАТЕЛЕЙ КОЛЕННОГО СУСТАВА
ABSTRACT
Цель: Ранее мы показали, что сочетание низкоинтенсивных силовых упражнений в сочетании с умеренной окклюзией сосудов вызывает у людей заметное увеличение секреции гормона роста и мышечную гипертрофию. В настоящем исследовании изучалось влияние окклюзии сосудов на размеры мышц бедра у больных, перенесших операцию по реконструкции передней крестообразной связки, чтобы увидеть, уменьшается ли атрофия без каких-либо упражнений. Методы: Две сессии с окклюзией четырехглавой мышцы бедра, каждая из которых состояла из пяти повторов окклюзии сосудов (среднее максимальное давление, 238 мм рт. ст.) в течение 5 мин и снижения окклюзии в течение 3 мин., наносили ежедневно на проксимальном конце бедра с 3-го по 14-й день после операции. Изменения в площади поперечного сечения (CSA) мышц бедра были проанализированы с помощью магниторезонансной томографии, сделанной на 3-й и 14-й день после операции. Результаты: Без окклюзии (контроль), CSA мышц-разгибателей и сгибателей бедра снизилась на 20,7±2,2% и 11,3±6 2,6% (среднее значение± ошибка среднего, N=8), в то время как с окклюзией, она снизилась на 9,4±1,6% и 9,2±2,6% (N=8), соответственно. Относительное снижение CSA разгибателей бедра было значительно больше (Р
Если Вас интересует KAATSU-тренировка, рекомендую обратить внимание на мою книгу «Гипертрофия скелетных мышц человека«
ВВЕДЕНИЕ
Скелетные мышцы способны быстро приспосабливаться к механической среде. Они отвечают гипертрофией на сильные механические нагрузки, такие как силовые упражнения, в то время как они реагируют атрофией на разгрузку, какая возникает в космическом полете или иммобилизацию. Считается, что основной причиной атрофии является повышение скорости деградации белка по отношению к скорости синтеза белка (1). В области хирургии колена, подавление атрофии мышц бедра рассматривается как важная проблема, потому что восстановление обычно занимает длительный период времени, чтобы восстановить первоначальную мышечную силу. К тому же, связанная с возрастом атрофия мышц-разгибателей колена приводит к серьезным проблемам, таким как неспособность встать. Ранее нами было показано, что силовые тренировки низкой интенсивности в сочетании с окклюзией сосудов, индуцируют мышечную гипертрофию и сопутствующее увеличение силы локтевого сгибателя у пожилых женщин, даже если интенсивность упражнений была значительно ниже, чем ожидалось, чтобы вызвать мышечную гипертрофию (17). Механизмы, лежащие в основе такого эффекта, объясняются следующим образом: 1) в гипоксических условиях дополнительно рекрутируются быстросокращающиеся волокна (18); 2) умеренное производство активных форм кислорода (ROS), способствующих росту тканей (13, 15, 16); и 3) стимулируется секреция катехоламинов и гормона роста (17). Считается также, что все эти процессы возникают и при обычных силовых упражнениях, потому что при сильных мышечных сокращениях производится большое количество продуктов метаболизма и возникает временная внутримышечная ишемия (19). Если процессы 2) и 3) играют роль в гипертрофии мышцы, то окклюзионные стимулы сами по себе, как ожидается, либо содействуют гипертрофию или ослабляют атрофию. В настоящем исследовании мы изучали влияние окклюзии на мышцы бедра пациентов, которые подверглись хирургической реконструкции передней крестообразной связки (ACL), чтобы увидеть, возможно ли снижение послеоперационной мышечной атрофии без каких-либо упражнений. Окклюзия периодически применялась с 3-го дня после операции по восстановлению ACL и значительно уменьшила атрофию иммобилизованных разгибателей бедра. Результаты были обсуждены, обращая особое внимание на возможные механизмы, лежащие в основе такого эффекта окклюзии на атрофию мышц.
МЕТОДЫ
Субъекты
16 пациентов (8 мужчин и 8 женщин) после реконструкции передней крестообразной связки колена вызвались быть добровольцами для исследования. 8 пациентов (4 мужчин и 4 женщин) принимали участие в экспериментальной группе (возраст 22,4±2,1 года, т.е. среднее арифметическое и стандартное отклонение) и другие 8 пациентов (4 мужчин и 4 женщин) приняли участие в контрольной группе (возраст: 23,0±2,5 лет) Физические характеристики участников экспериментальной группы были схожи с характеристиками субъектов контрольной группы (табл.1). Все участники эксперимента были заранее хорошо проинформированы о процедуре эксперимента, а также о цели исследования, и подписали письменные соглашения. Исследование было подтверждено Комитетом по Этике Экспериментов над Человеком университета Токио.
Таблица 1. Физические характеристики исследуемых
| Экспериментальная |
группа (N=8)
(N=8)
(N=4)
Процедура эксперимента
Длительность эксперимента составила две недели, включая день операции. Участники экспериментальной и контрольной групп прошли обычную программу восстановления в больнице, при котором их травмированное колено было иммобилизовано посредством коленного ортеза. С целью получения снимков поперечного сечения мышц нижних конечностей на повреждённой ноге на 3 и 14 дни после операции была проведена МРТ (рис. 1А). В экспериментальной группе окклюзия была применена посредством сжатия проксимального конца бедра (на 10 см ниже тазобедренного сустава) с помощью пневматической окклюзионной манжеты (ширина 9 см, длина 70 см) в период с 3 по 14 день после операции (рис.1В). Верхняя часть тела субъектов была приподнята на 45 градусов. Комплекс окклюзионных стимулов состоял из сжатия на 5 мин. и ослабления давления на 3мин. Всего было 5 серий дважды в день: в 9 утра и в 2 часа ночи. Окклюзионное давление сохранялось стабильным в течение двух сессий одного дня. В итоге давление было установлено на 180 мм рт. ст. и постепенно повышалось на 10мм в зависимости от степени постоперационного восстановления каждого исследуемого. Максимальное давление составило 238±8 мм рт. ст. (т.е. среднее арифметическое ± ошибка среднего) на финальной стадии эксперимента, с диапазоном 200-260 мм. рт. ст.
Участники контрольной группы следовали тому же расписанию и программе диеты, что и участники экспериментальной группы. Исходя из протокола экспериментальной группы окклюзионная манжета помещалась на их бедро на 37мин. без увеличения давления (псевдовоздействие).
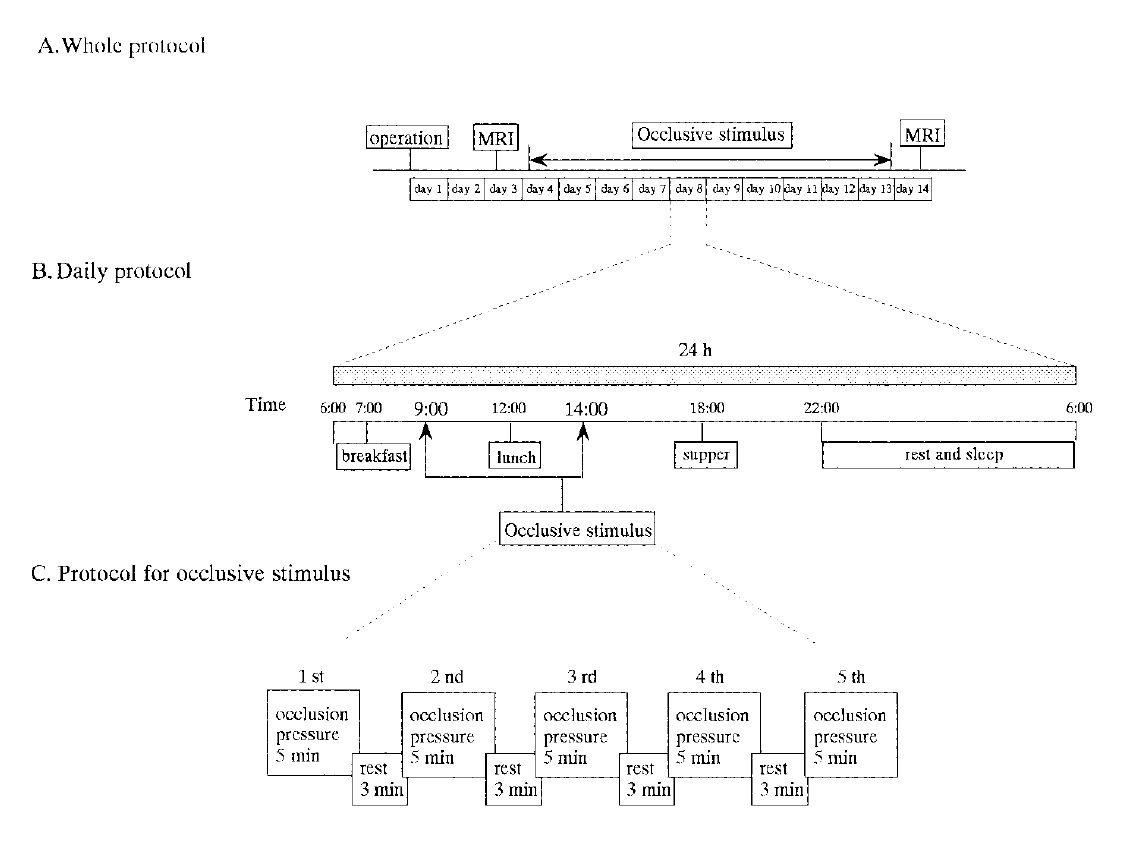
Рисунок 1. Схематическое представление процедуры эксперимента
МРТ
Для получения изображения поперечного сечения бедра, было проведено МРТ с использованием 0,5 T сверхпроводящей системы (Gyroscan T5 II, Philips Medical Systems International, Best, Нидерланды) с катушкой, оборачивающей тело. Катушка охватывала все бедро, включая маркеры, прикрепленные к коже. Двенадцать последовательных сечений (серийных срезов) были получены с толщиной сечения от 6 до 10-мм и разрывом от 0,6 до 1,0 мм. Поле зрения было 160-350 мм. Импульсные последовательности для T1-взвешенных изображений спинового эха были выполнены с временем повторения 500-552 мс и временем эха 20-25 мс. Были использованы два сигнальных сбора. Матрица сканирования и матрица реконструкции были 205×256 и 256×256, соответственно. Сбор изображения начался сразу после принятия исследуемым лежачего положения, чтобы свести к минимуму эффект гравитационного сдвига, вызванного жидкостью. Время, необходимое для выполнения всей последовательности сканирования составляло от 4 до 6 мин. для каждого исследуемого. Диапазон последовательных сечений (серийных срезов) был намеренно определен на продольных изображениях бедренной кости, чтобы получить сечения (секций) одинаковых частей до и после экспериментального периода. Среди полученных фотографий 12 изображений поперечного сечения, для измерения площади поперечного сечения мышц (CSA) были выбраны находящиеся вблизи середины бедра (отдаленные от закрытого участка). Фотографические негативы были оцифрованы в 8-битную серую шкалу на пространственном разрешении 144 пикселей на дюйм, и сохранены на компьютере Macintosh 8100 AV со сканером Epson АРТ-8500G. Определения контуров ткани и измерений CSA мышц и других тканей были сделаны с помощью NIH изображения (версия 1,25). Измерения были повторены три раза для каждого изображения и были использованы их средние значения. Отклонение в этих трех серий измерений были меньше, чем 2%.
Статистический анализ
Если не указано иное, переменные были выражены с помощью среднего ± ошибка среднего. Из-за малого объема выборки (N) для сравнения результатов контрольной и экспериментальной групп использовался критерий Манна-Уитни. Для сравнения переменных у одних и тех же лиц, применялся критерий Вилкоксона для связанных выборок. В обоих тестах, Р 2
женщины (N=8)
женщины (N=8)
Данные представлены в виде среднее± ошибка среднего. Звездочка обозначает достоверные различия с третьим днем после операции (* Р 5 для группы, изменения площадей поперечного сечения на одних и тех же людях не были исследованы отдельно для мужчин и женщин. Рисунок 2 показывает процентные изменения в площадях поперечного сечения во время 14-ти дневного экспериментального периода. Площадь поперечного сечения разгибателей бедра уменьшилась на 20,7±2,2 в контрольной (N = 8) и на 9,4 ±1,6% в экспериментальной (N = 8) группах соответственно. Степень уменьшения была значительно меньше в экспериментальной группе, чем в контрольной (Р = 0,046, U-критерий Манна— Уитни). С другой стороны, площадь поперечного сечения мышц-сгибателей бедра уменьшилась на 11,3±2,6 в контрольной и на 9,2±2,6% в экспериментальной группах. Эти различия были недостоверны (P = 0,69).
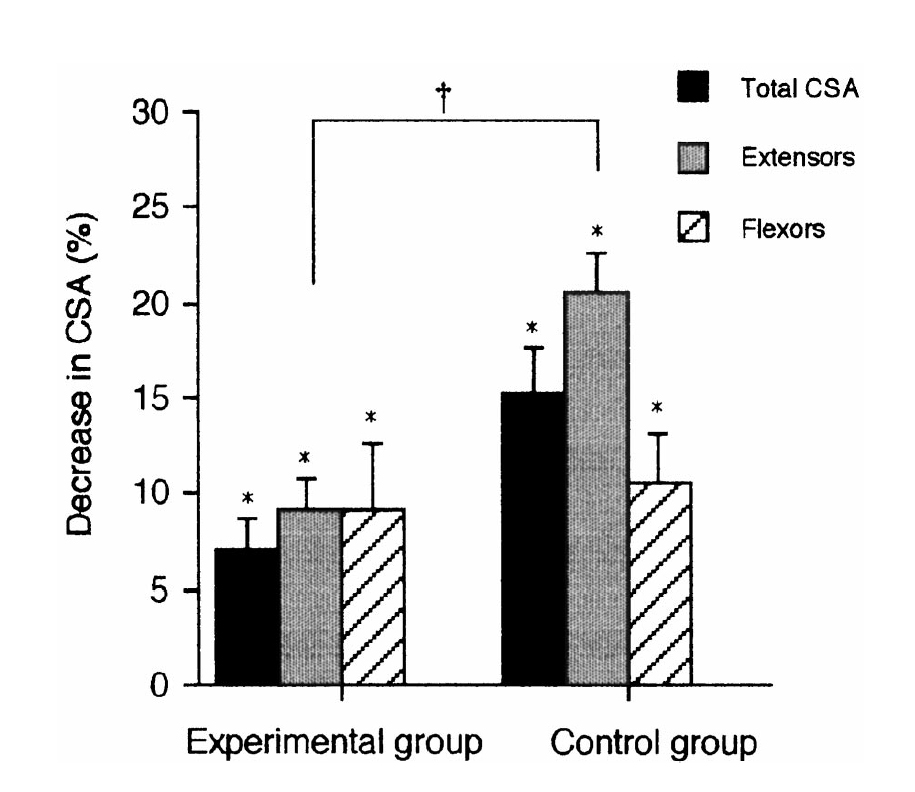
Рисунок 2. Относительное уменьшение площади поперечного сечения мышц с 3 по 14 день после операции. Символы над столбцами означают достоверные статистические изменения в площади поперечного сечения мышц, измеренные по сравнению с третьим днем после операции (* P
Содержание:
 Под термином атрофии коленного сустава в основном подразумевается атрофия 4-главой мышцы бедра. Такое состояние развивается на фоне продолжительно развивающегося артрита (ревматоидный, туберкулезный, гонорейный и пр.), деформирующего остеоартроза, и в результате контрактуры и анкилоза суставного сочленения. Все эти патологические состояния ведут к дегенеративно-дистрофическим процессам в составляющих сустав компонентах.
Под термином атрофии коленного сустава в основном подразумевается атрофия 4-главой мышцы бедра. Такое состояние развивается на фоне продолжительно развивающегося артрита (ревматоидный, туберкулезный, гонорейный и пр.), деформирующего остеоартроза, и в результате контрактуры и анкилоза суставного сочленения. Все эти патологические состояния ведут к дегенеративно-дистрофическим процессам в составляющих сустав компонентах.
При физикальном осмотре можно легко выявить атрофию, а диагноз уточняется сравнением окружности двух бедер, замер которой проводится на уровне 12 см от надколенной чашечки. Таким же методом вычисляется объем самого суставного сочленения, измеряется окружности его слева и справа на уровне середины надколенника, над проксимальным и дистальным его полюсами, это и является объективным показателем изменения размера сустава. Пальпирование коленного сустава проводится последовательно и тщательно, тем более в местах болевого ощущения, деформирования и всевозможных образований в суставной зоне. Обследуются:
- кожа;
- околоартикулярные ткани;
- связочный аппарат;
- надколенная чашечка и ее сухожилие;
- бедренные и большеберцовые мыщелки;
- бугристость большеберцовой кости;
- щель сустава;
- бурса с заворотами;
- 4-х-главая мышца с сухожилиями.
Пальпирование осуществляется в позиции пациента лежа на спинной поверхности, а в случае обследования подколенной ямки — на брюшной поверхности. Допускается пальпирование суставного соединения в позиции сидя исключительно при расслабленных мышцах.
Атрофия четырехглавой мышцы бедра
Слоган «используй, чтобы не потерять» напрямую относится к атрофии мышечных волокон, поскольку неиспользуемые в работе мышцы с течением уменьшаются в размерах. Подбор адекватных упражнений для 4-х-главой мышцы главным образом зависит от причинного фактора, приведшего к атрофическому состоянию. К примеру, в некоторых вариантах атрофический процесс развивается с возрастом, когда человек в силу наличия больных коленных суставов ведут гиподинамичный образ жизни, да еще по причине снижения содержания гормонов, которые необходимы для поддержания мышечного функционирования.
Дополнительно причиной атрофического явления могут стать оперативные вмешательства на нижней конечности, после которой возможны длительные постоперационные периоды, приводящие к обездвиживанию соответствующих мышц бедра. Такое состояние требует применения реабилитационных упражнений с целью предотвращения формирования атрофических процессов в мышечной т группе ноги. Такие лечебные упражнения обязательно включают двигательные акты с меньшей амплитудой, в сравнении с упражнениями при атрофии вследствие старения организма.
Дегенеративно-дистрофические процессы в суставе
Дегенеративно-дистрофические патологии суставного сочленения выступают часто встречающимся явлением среди людей среднего и пожилого возраста. Но такие трансформации часто наблюдаются и у молодых лиц, которые активно занимаются спортом. Также обуславливается действием на коленный сустав ряда других факторов:
- Травмирования – ушибы, растяжения связочного аппарата, перелом.
- Излишняя нагрузка на суставное сочленение (динамическая и статическая).
- Продолжительные некомфортные позы.
- Длительная вибрация либо сотрясение (работа с движущимися приборами).
- Лишняя масса тела.
- Воспалительные патологии (артриты).
- Обменно-метаболические заболевания (гипотиреоз, подагра).
- Врожденные болезни соединительной ткани (дисплазии).
Продолжительное воздействие повреждающего фактора влечет за собой развитие дистрофически-атрофических трансформаций в тканях – разволокнение, кистозные формирования, размягчение, некротизирование и кальцификация. С течением такие процессы провоцируют вторичные расстройства по типу разрывов, ущемлений менисков, что ведет к существенному двигательной дисфункции суставного соединения.
Лечебные меры
Характер патологического состояния и уровень его развития обуславливает возможность использования консервативных либо хирургических способов:
- Лекарственное лечение.
- Физиотерапевтические манипуляции.
- ЛФК и массаж.
- Оперативное вмешательство.
 Во всех вариантах необходимо снизить нагрузку на пораженный сустав – уменьшить вес, передвигаться с помощью трости либо на костылях.
Во всех вариантах необходимо снизить нагрузку на пораженный сустав – уменьшить вес, передвигаться с помощью трости либо на костылях.
В случае менископатий необходимо обеспечить иммобилизацию ноги гипсовой повязкой либо ортезом. При ущемлении мениска осуществляется вытягивание ноги с целью устранения блокирования. В случае скопления жидкости в суставе (кровь и т.д.) рекомендуется лечебная пункция с удалением содержимого и параллельной антисептической промывкой.
Медикаментозное лечение
Применение лекарственных препаратов при дегенеративном патологическом процессе колена направлено на уменьшение выраженности симптоматической картины, ликвидацию воспаления, создание условий для восстановления нормального строения остео-хондральной ткани. Такое лечение особенно необходимо при обострении патологического процесса с интенсификацией болевого синдрома, мышечного спазмирования и периартикулярной отечности:
- НПВС.
- Противоотечные.
- Гормонсодержащие препараты.
- Миорелаксирующие средства.
- Хондропротекторы.
- Лекарственные средства на основе кальция и витамина D.
Особо выраженное действие оказывает внутрисуставное введение, когда препараты попадают непосредственно в патологический очаг и не приводят к побочному эффекту в организме.
Физиотерапевтические мероприятия
Наилучшее действие отмечается при применении следующих методик:
- Электрофорез.
- УЗ и лазерная терапия.
- Магнитолечение.
- Волновая терапия.
- Парафино- и грязетерапия.
- Бальнеотерапия.




