Одно из наиболее частых осложненных последствий СД – развитие диабетической стопы, это инфекционное поражение глубоколежащих тканей стопы вследствие снижения кровотока в артериальных (магистральных) сосудах ног и нарушений неврологического характера.
- Проявляется спустя полтора — два десятка лет после появления СД, в декомпенсационной (терминальной) стадии болезни.
При этом, происходит целый комплекс изменений патологической направленности в нервной, сосудистой и костно-мышечной системах, проявляющихся разной степенью тяжести.
Опасность, при таком заболевании, представляют даже самые незначительные повреждения и ушибы, несущие огромный риск развития язвенных и гнойно-некротических образований в зонах повреждения.
При продолжительной динамике СД, процессы диабетической стопы развиваются вследствие губительного влияния большого содержания в крови глюкозы на тканевые, мышечные, костные и сосудистые структуры.
Развиваются по двум сценариям – нейропатическому и перфузионному, обусловленных:
- Сбоем в циркуляции крови нижних конечностей, по причине сосудистых патологий;
- Повреждением нервных тканей и их рецепторов;
- Инфекционным влиянием;
- Травматическим повреждением ступни.
Формы проявления (классификация)
Европейским медицинским сообществом в конце 90-х годов прошлого столетия (1991 г.), на первом международном симпозиуме по проблеме СДС (синдрома диабетической стопы), была разработана классификация этой болезни на основе преобладающих поражений:
- Нейропатических, с преобладанием иннервационных расстройств.
- Ишемических, обусловленных нарушениями в системе микрососудистого русла.
- Нейро-ишемических, сочетающих оба фактора поражения.
В соответствии этим нарушениям и были выделены определенные формы болезни. К наиболее частым проявлениям относится форма нейропатической стопы.
Второе место по генезису развития принадлежит ишемической стопе, а проявление данного синдрома в смешанной форме – редкое явление. Разделение заболевания на формы дало возможность медикам подбирать оптимальный вариант лечения и предупредить вероятный неблагополучный прогноз.
Быстрый переход по странице
Начальная стадия диабетической стопы + фото
В стадии начального развития диабетической стопы, изменения в структурах зоны голеностопа и ступни часто называют «малой проблемой», хотя такие, на первый взгляд незначительные изменения, значительно повышают риск появления глобальных проблем, приводящих к последствиям тяжелого характера (смотрите фото).

Начальная стадия диабетической стопы фото
 Что должно насторожить?
Что должно насторожить?
- Вросшие ногти. Такой процесс провоцирует неправильное срезание уголков ногтевой пластины. В результате чего, углы ногтей врастают в ткани, вызывая болезненные нагноительные процессы.
- Потемнение ногтевой пластины. Это может быть следствием подобранной не по размеру обуви, давление которой на ноготь, вызывает кровоизлияния под ногтевой пластинкой. Если такой процесс не сопровождается дальнейшим рассасыванием геморрагии, на ее месте развивается нагноительный процесс.
- Поражение ногтей грибком. Это можно сразу заметить, обратив внимание на структурные изменения ногтя и его цвет. Ногтевая пластинка утолщается и становиться мутной. Процессы нагноения могут образоваться, как под пораженным ногтем, так и на соседних пластинках, вследствие давления на них утолщенного, пораженного ногтя.
- Образование натоптышей и мозоли. Удаление их распариванием с последующим срезанием или с помощью специальных пластырей, в большинстве случаях заканчивается кровоизлиянием и нагноениями. В этом случае, помочь могут ортопедические стельки.
- Порезы кожи в области ногтей. Снижение чувствительности к боли, часто вызывает порезы кожи у тучных и плохо видящих пациентов, которым не всегда правильно удается срезать ногти. В местах порезов, при диабете, очень легко образуются длительно и плохо заживающие язвы.
- Растрескивание пяток. Образование трещин в пятках обусловлено сухостью кожи, легко поддающейся растрескиваниям при ходьбе босиком или в обуви с не прикрытой пяткой. Такие трещины легко поддаются нагноению, способствуя образованию диабетических язв.
- Грибковое поражение кожи стоп способствует образованию трещин и на фоне ее сухости приводит к аналогичным результатам – язвенным образованиям.
- Дистрофические суставные деформации – молоткообразные пальцы, выпирающая косточка в области основания большого пальца, способствующие мозолистым образованиям и сдавливании кожного покрова в выпирающих суставных частях.
Такие незначительные для обычного человека признаки — для диабетика могут обернуться самым тяжелым осложнением диабета – диабетической стопой гангренозного вида.
В начальной стадии болезни, все эти нарушения могут сопровождаться:
- похолоданием и зябкостью кожного покрова в зоне голеностопа и ступни;
- ночным болевым синдромом, и болью в состоянии покоя;
- перемежающейся хромотой;
- побледнением кожи;
- отсутствием пульса на тыльных артериальных сосудах стопы.
Основные признаки и симптомы
Проявление симптоматических признаков синдрома диабетической стопы вплотную зависит от характера поражения, связанного с определенной патологической формой болезни.
Нейропатические признаки, обусловленные трофическими изменениями в конечностях отмечаются у более 60% больных диабетом, проявляясь:
- Поражением нервных структур, вызывающих нарушения иннервации, поражая при этом, кожу, костные, суставные и мышечные структуры в конечностях.
- Синдромом вегетативных периферических поражений (ВНС), приводящих к секреторным функциональным нарушениям в потовых железах, вызывая чрезмерную сухость кожи.
- Диабетической остеоартропатией, характеризующейся специфической деформацией костей и суставов на фоне их иннервации.
- Язвенными безболезненными образованиями. Нечувствительность к боли обусловлена повреждением болевых нервных рецепторов и разрушением нервных структур, обеспечивающих ткани кровоснабжением и лимфой (трофик) и нарушая болевую чувствительность при малейшей пальпации, вызывая признаки парестезии в участках голеностопа и ступни. В процессе развития болезни отмечаются – потеря различного рода чувствительности.
Отличительным признаком ишемической стопы являются:
- Сильный болевой синдром в пораженных участках, вследствие развития ишемии тканей, из-за нарушений в тканевом кровообращении. Вследствие микро циркулярных нарушений, отмечается повышенная концентрация токсических побочных продуктов обмена в тканях, способствующих развитию сильных болей.
- Вследствие сниженного наполнения сосудов кровью, отмечается бледность кожи, снижение температурных показателей местного характера и атрофические патологии, в виде истончения кожи и признаков аллопеции (облысения) на участках повреждения.
- Раздражение нервных рецепторов вызывает выраженную болезненность в изъязвленной коже и прилегающих тканях.
Признаки смешанной формы (нейроишемической) проявляются в совокупности, поражая и сосудистые, и нервные структуры ступни. Вследствие чего, симптоматика заболевания характеризуется ишемическими процессами в тканях и патологиями нейропатического характера.

Проявления определенных признаков патологического процесса напрямую связано со стадией клинического течения болезни.
- При нулевой стадии заболевания, признаки обусловлены процессами суставных и костных деформаций, развитием гиперкератоза и образованиями мозоли. Язвенные образования отсутствуют.
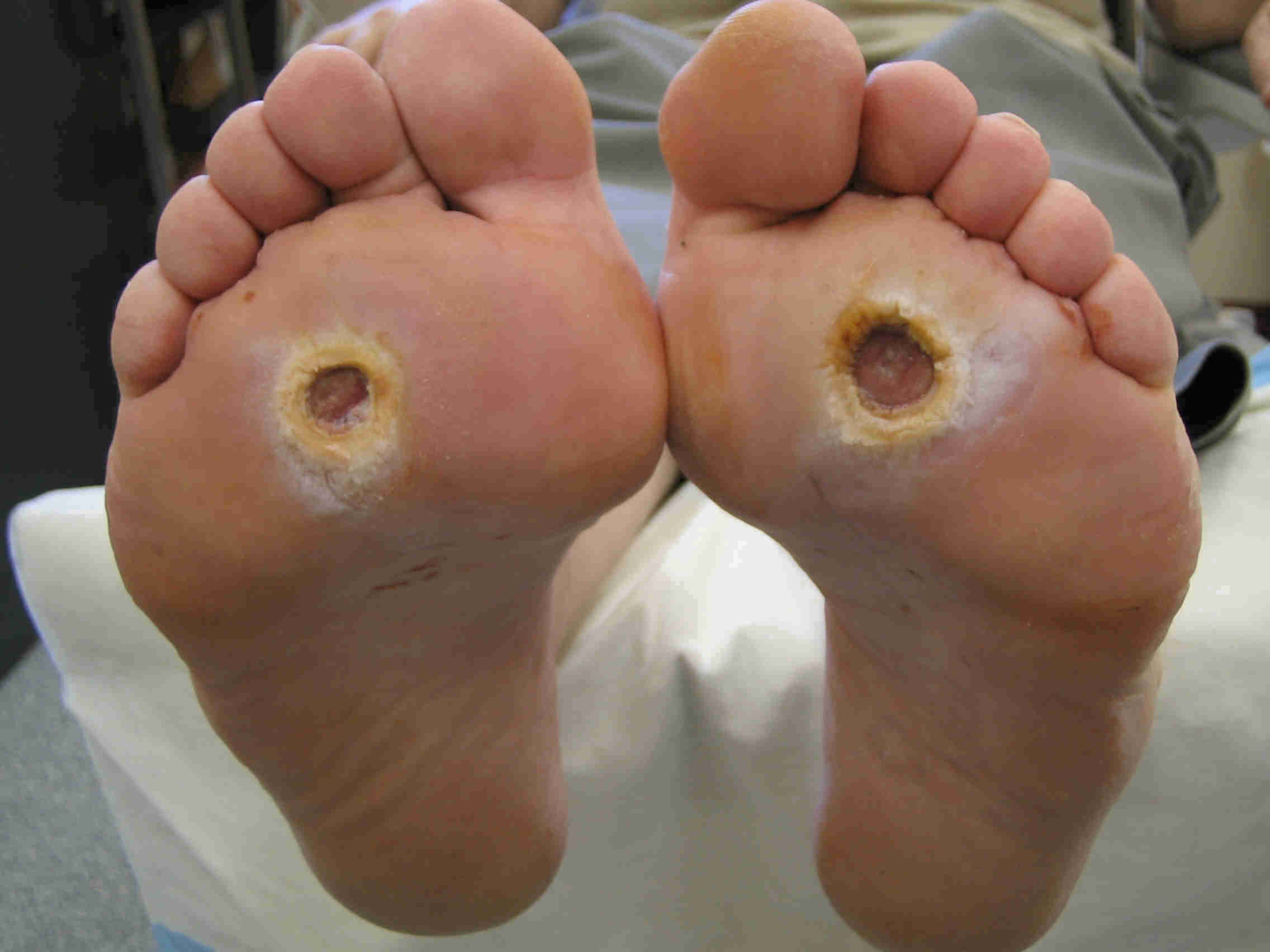
- При первой стадии, уже отмечаются поверхностные язвы, ограниченные кожей.
- Во второй стадии патологического процесса появляются язвенные образования, поражающие не только кожную поверхность, но и глубокие слои тканей – клетчатку, мышцы и сухожилия, не затрагивая кость.
- В третьей стадии болезни язвенный процесс развивается с вовлечением в патологический процесс костную ткань.
- Стадия четвертая обусловлена ограниченным гангренозным процессом.
- В пятой стадии патологии наблюдаются признаки обширного гангренозного процесса. Он развивается быстро, на фоне сложных нарушений в кровообращении и присоединения анаэробных инфекций. Процессы, в своем большинстве, необратимы и часто приводят к ампутации конечности или смерти пациента.
Это основной аргумент, чтобы начать своевременное лечение диабетической стопы без операции, когда это еще возможно.
Лечение диабетической стопы, препараты
Основная направленность в лечении диабетической стопы — это препараты антибактериальной и симптоматической терапии, устраняющие симптоматику болезни и воздействующие непосредственно на определенного возбудителя.
Медикаментозное лечение
Основной этап лечебного процесса – назначение антибактериальной терапии, антибиотиков, предотвращающих инфекционные и гнойные осложнения. Это пенициллиновая группа антибиотиков (Амоксиклав и Цефтриаксон), группы цефалоспоринов (Цефтриаксон, Цефепим) и фторхинолонов (Ципрофлоксацин и Офлоксацин).
Для устранения болевых симптомов диабетической стопы обычные нестероидные обезболивающие препараты не применяются. Так как они предназначены для устранения болей воспалительного характера, а при ситуациях диабетической стопы, болевой синдром вызывает, как правило, выраженная тканевая ишемия.
Боли устраняются препаратами наркотического свойства (Трамадол, Морфин), антидепрессантами и противосудорожными препаратами (Амитриптилин и Габапентин).
Немаловажным фактором в лечебной терапии являются:
- Специально изготовленная для диабетической стопы ортопедическая обувь из мягкого материала с отсутствием жесткости носка, неровностей внутри обуви, с жесткой рокерной подошвой, в строгом соответствии размеру ноги.
- Разгрузочные полубашмаки с отсутствием передней подошвенной части, что обеспечивает устранение нагрузок в критических участках ступни, и перераспределении их на область пятки. Что способствует улучшению кровообращения, и быстрому заживлению ран.
- Специальные ортезы в виде ортопедических стелек, для коррекции выраженной костной и суставной деформации ступни, а так же, для равномерного распределения нагрузок при ходьбе.
На определенных этапах лечения включают специальную гимнастику лечебной физкультуры, и коррекцию питания, исключающую присутствие в продуктах чистого сахара, с заменой его на сахарозаменители и подбором заменяющих продуктов, с содержанием сложных углеводов.
Оперативные вмешательства
Оперативные хирургические вмешательства необходимы для предотвращения прогрессирования патологии и инфекционного распространения, когда необходимо удалить инфицированные язвы, либо некротизированную ткань.
Характер оперативных манипуляций определяется по индивидуальным показателям, согласно патологическим изменениям. Они включают:
- Очистку инфицированных гнойных очагов (санацию);
- Хирургическое иссечение некротических очагов методом некрэктомии;
- Вскрытие и дренирование флегмон;
- Различные методики пластической хирургии, исправляющие раневые дефекты.
Профилактика синдрома диабетической стопы
Профилактика патологии обусловлена соблюдением самых простых правил:
- Содержанием ног в тепле;
- Предотвращением и своевременной обработкой ран, царапинок, и иных кожных повреждений на подошвах ног;
- Ежедневной гигиеной ног;
- Контролем глюкозы в крови;
- Подбором удобной обуви;
- Своевременным лечением, возможных патологий.
Не стоит забывать, что эффективность любых методов лечения, зависит от их своевременности. Классическое изречение Аюрведа о том, что любое заболевание можно пресечь на любой стадии его развития, в данном случае может не сработать.
Диабетическая стопа представляет собой изменения в работе кровеносных сосудов стопы.
У человека, страдающего этим заболеванием:
- Выявлены нарушения кровоснабжения.
- Развиваются множество изменений в тканях стопы.
В основном происходит сбой в сосудах крупного, а также мелкого калибра, которые обеспечивают питание ног. Это происходит из-за повышенного содержания глюкозы в крови, в результате чего страдают нервы. Функционирование кожи, мышц, костей, а также дистальных отделов ног производится неправильным функционированием – это делает их более уязвимыми к различным инфекциям.
В связи с этим могут:
- Развиваться язвы, некрозы, флегмоны.
- Разрушаться глубокие ткани.
Как распознать начальную стадию?
Диабетическую стопу в начальной стадии обычно выявляют при визуальном осмотре конечностей:
- Скапливается жидкость,
- В результате чего формируется отек мягких тканей.
- Вначале поражаются суставы, особенно те, которые подвергаются большим нагрузкам, обычно это суставы больших пальцев.
- Иногда в критических ситуациях могут происходить переломы кости ступней.
- Образовываются мозоли, и язвы в тех местах, где была интенсивная нагрузка.
- При этом наблюдаются глубокие трещины в нижней части стопы. Как и чем лечить трещины между пальцами на ногах мы писали тут.
Проблемы с щитовидкой и нарушение уровня гормонов ТТГ, Т3 и Т4 могут привести к серьезным последствиям таким как гипотиреоидная кома или тиреотоксический криз, которые нередко заканчиваются летальным исходом.
Нормализует выработку сахара и возвращает к нормальной жизни. Читать далее »
Первые признаки
Первые признаки этого заболевания:
- Проявляются в виде “мурашек”.
- Чаще всего наблюдается покалывание в стопах.
- Жжение и онемение стопы.
Признаками на начальной стадии можно считать:
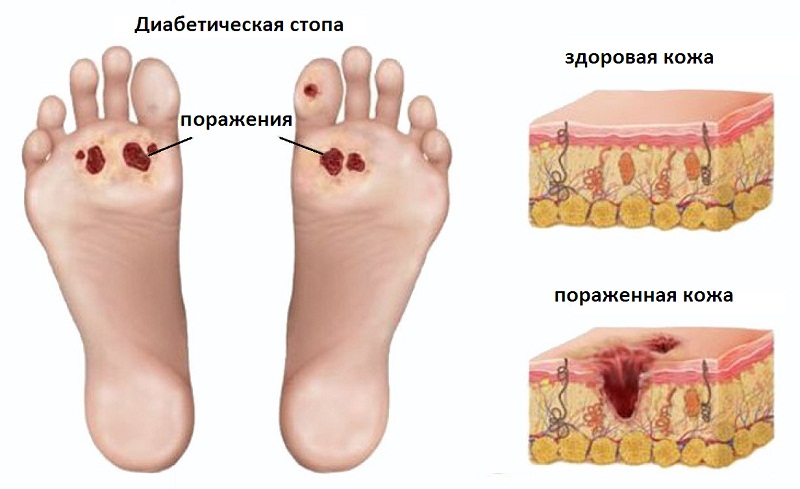
- Долго не заживающие мелкие повреждения покровов кожи, бывают нагноения;
- Мозоли, а также раздражение ног от обуви;
- Повреждения кожи, ногтей и ступней грибком;
- Врастание в кожу ногтевых пластин;
- Потемнение ногтей и изменение его цвета;
- Мокнущие экземы между пальцами;
- Трещины на коже пяток;
- Деформация стопы (искривление пальцев, а также увеличение косточки на большом пальце).
Симптомы диабетической стопы
Если у больного обнаружена диабетическая стопа, то у человека развивается такая болезнь, как сахарный диабет. Больной этим заболеванием должен как можно чаще самостоятельно осматривать нижние части ног и стопы.
Диабетическая стопа симптомы, которые обычно проявляются:
- Сухость покровов кожи;
- Трещины на подошве стоп;
- Болевой синдром;
- Мозоли;
- Наличие язв нижних конечностей;
- Поражения ног грибком.
Лечение диабетической стопы
Лечение народными средствами
- При лечении болезни народными средствами нужно учитывать то, что эта болезнь имеет предпосылки к развитию гангрены. О том как определить гангрену нижних конечностей на начальной стадии можно прочитать здесь.
- С развитием гангрены нужно быть крайне осторожным вследствие того, что дело может дойти до ампутации пораженного участка конечности.
- Здесь необходимо прибегать к хирургическому вмешательству.
При лечении диабетической стопы народными средствами необходимо проконсультироваться с врачом, ведь это болезнь крайне опасна и может привести к серьезным последствиям. Лечение народными средствами при лечении заболевания используется местное. Обычно применение таких лекарств помогает в обезвреживании и очищении не только от этой болезни, но и всего организма.
Черника:
- Снижает уровень сахара в крови.
- Способна активировать все обменные процессы организма.
- Она способна не только ранозаживлению, но и улучшению работы периферийных нервных окончаний.
- Чернику можно съедать в день до 400 г ягод.
- Не менее эффективным является чай, который можно заварить из листьев этого лечебного растения.
Репейник (лопух):
- Листья лопуха можно использовать для заживления ран.
- В основном изготавливают сухую смесь из этого растения, но в теплое время года лучшим применением репейника будут являться свежесрезанные и собранные части растения.
- Листья репейника прикладывают к пораженным частям стоп.
- Перед этой процедурой ноги необходимо тщательно вымыть и сделать повязку, которую нужно менять не реже чем два раза в сутки.
Масло гвоздики:
- Масло гвоздики обладает уникальным свойством заживления ран, это может помочь в некоторых случая диабетической стопы.
- Масло легкодоступно и его можно купить в аптеке.
Кефир:
- Обычно при его нанесении на пораженные участки ускоряет заживление.
- На ногу наносится тонкий слой кефира, а для лучшей эффективности сверху можно присыпать порошком, который изготавливают из высушенных можжевеловых иголок.
- В этих иголках находится большое количество витаминов, а также эфирные масла, которые ускоряют процесс заживления.
Йод:
- Несмотря на большое количество положительных эффектов йода, применять его на диабетической стопе практически не рекомендуется, так как он не дает нужного эффекта.
- Наряду с йодом, не рекомендуется использование спиртосодержащих препаратов и зеленки.
Мази:
- В связи с тем, что вязкая структура мази чаще всего препятствует оттоку жидкости, которая выделяется из раны, а также служит хорошим местом для размножения бактерий, мази не рекомендуется применять при лечении этой непростой болезни.
Применение народных методов в последнее время чаще начали рекомендовать врачи натуропаты, которые ушли от методов официальной медицины и не рекомендуют большинство препаратов, назначаемыми врачами. Это они объясняют тем, что большинство препаратов не вылечивают болезнь, а просто-напросто приостанавливают ее, при этом не решая проблемы.
По их мнению, любая болезнь, включая диабетическую стопу, берут свое начало вследствие накопления большого количества шлаков в организме. В связи с этим организм дает ответную реакцию, проявляя это в виде болезни.
- Рекомендовано уделить особое значение своему питанию, исключая из рациона мясо и как можно меньшее употребление термически обработанной пищи.
- Взамен лучше употреблять как можно больше фруктов, овощей и зелени.
- Также при использовании методов народной медицины большим эффектом обладают отвары трав. Так, например, рекомендуется ежедневно при лечении болезни пить грудной, печеночный и почечный сборы.
- В составе этих сборов присутствуют такие травы, как зверобой, чабрец, плоды шиповника, корни солодки, листья шалфея, спорыш, ромашка аптечная, тысячелистник и другие, которые вылечат не только от диабетической стопы, но и очистят весь организм.
Медикаментозное лечение диабетической стопы (антибиотики)
- Нормализовать уровень гликемии (сахара в крови), для этого требуется переход на диетическое питание, правильное применение лекарств (бигуаниды, сульфанилмочевины), снижающих сахар крови, инсулинотерапия (перевод на инсулин, не зависит от формы сахарного диабета). Препараты на основе Берлитиона, Тиоктацида, витамины группы В улучшают усвоение сахара.
- Скорректировать метаболизм с помощью препаратов на основе мочевины, альбуминов. Привести в норму свертываемость и текучесть крови.
- Разгружать поврежденные участки. Запрещена длительная ходьба.
- Тщательная обработка язвы врачом, т.е. удаление нежизнеспособной ткани и промывание поверхности язвы физиологическим раствором или мягкими антисептиками, ни в коем случае не использовать спиртосодержащие препараты, йод, «зеленку».
- Регулярно обрабатывать диабетическую стопу, промывая язвы с применением жидких антисептиков. Контакт тканей с антисептиками не менее 20 минут. Антисептики – перекись водорода 3%, солевой раствор 0,9%, Мирамистин 0,01% и д.р. (консультация с лечащим врачом).
- Назначение антибиотиков. Для начала необходимо установить микробный спектр язв. Если этого не сделать, то антибиотики могут оказаться бесполезными. После этого следует принимать, прописанные лечащим врачом лекарства – антибиотики. Возможные препараты: Ципрофлоксацип, Ко-амоксиклав, Инванз, Азитромицин, Авелокс.
Причины диабетической стопы
Сама болезнь представляет собой совокупность множества процессов, образуя сложный механизм. Если вовремя не заняться лечением, то длительный период болезни вызывает сильные скачки уровня сахара в крови, что в конечном итоге ведет к изменению в структуре сосудов организма.
Все начинается с разрушения мелких капилляров, что приводит к нарушению кровоснабжения. Ухудшаются все обменные процессы в тканях организма, затрагивая кожные покровы.
Проявление болезни также происходит при наличии следующих причин:
- При ношении неподходящей обуви;
- При избыточной массе тела;
- При неправильном уходе за стопами;
- При наличии вредных привычек;
- При длительном периоде заболевания;
- При иммунодефиците организма;
- При появлении грибков на пораженных участках стоп;
- При проявлении венозной недостаточности;
- При ранних язвах и ампутациях;
Виды синдрома диабетической стопы
Наиболее распространенные виды болезни подразделяются:
- На ишемическую;
- На нейропатическую.
При ишемической форме:
- Происходит нарушение кровоснабжения конечностей, возникающие в связи с поражением мелких и крупных сосудов.
- У таких пациентов чаще всего бывает изменение цвета кожных покровов, отечность, боли в ногах, а также быстрая утомляемость.
Нейропатический вариант диабетической стопы:
- Действует в зоне дистальных отделов, тем самым поражая нервный аппарат.
- У людей при наличии этой формы болезни наблюдается сухость кожи, плоскостопие и снижение тактильной чувствительности.
При проявлении смешанного варианта:
- Проявляются все вышеперечисленные симптомы.
Последствия диабетической стопы:
- При выявлении последствий этого заболевания обнаруживается развитие гангрены как инфекционного осложнения, что приводит к ампутации конечностей.
- Также происходит гибель тканей в виде некроза на костях, подкожно-жировой клетчатке, а также на мышцах.
Стадии диабетической стопы
В основном существует 5 стадий этого заболевания:
- На первой стадии обычно не видно никаких признаков кожных покровов, иногда есть изменение формы стопы.
- На второй стадии визуально можно увидеть появление язв.
- Третья стадия характеризуется язвенным эффектом только уже на мягких тканях.
- При достижении четвертой стадии у больного повышается температура в области болезни, наблюдается отечность и покраснения покровов кожи.
- Последняя стадия самая неприятная проявляется гангреной. Это сможет привести к ампутации.
Риск развития диабетической стопы
У людей, которые относятся к этой группе:
- Отсутствует пульс на артериях стоп.
- У них проявляется не только ожирение, инсульт, изменение формы стопы.
- Но и проявляются явления периферической нейропатии.
Люди с риском болезни обычно:
- Ведут нездоровый образ жизни.
- Не соблюдают правильное питание.
- Курят и выпивают алкоголь.
- Все это приводит к развитию болезни.
Диагностика синдрома диабетической стопы
- Людям страдающим подобным заболеванием нужно сходить на прием к врачу специалисту и правильно описать все симптомы, вязанные с предполагаемым заболеванием.
- Проводят сначала общие анализы, это анализ крови и мочи, проверка почек, УЗИ сердца и т.д.
- Затем проверяют чувствительность нервной системы.
- После этого кровоток на ногах и их рентген, а также сосудов.
- А затем исследуют саму язву.
Общие профилактические меры
- Постоянно измерять общее количество глюкозы;
- Нельзя допускать появление ожогов, ран.
- Мыть ноги лучше не один, а два раза в сутки, высушивая не вытирать, а осторожно промакивать.
- Слишком горячая и сильно холодная вода, становится причиной возникновения волдырей, затем язв;
- Не пользоваться грелкой;
- Ноги должны быть всегда под присмотром (стопы, промежности пальцев);
- Осторожно обрезать ногти, не повреждая кожный покров.
- Не использовать пластыри;
- При появлении мозолей обращаться к специалисту, с разрешения удалять пемзой.
Советы по выбору обуви
При развитии болезни диабетической стопы важно правильно выбрать качественную обувь, которая поможет избежать нарушения в изменении формы стопы, а также поспособствует снижению сахарного диабета. Такая обувь может устранить натоптыши.
Основные требования, предъявляемые к выбору данной обуви:
- Такая обувь для диабетической стопы желательно должна иметь внутреннюю поверхность без швов.
- Важным показателем будет являться помещение стопы в обувь без сдавливания.
- Подошва на такой обуви лучше жесткая чем скользящая.
- Регулирование объема в обуви можно осуществить при помощи «липучек».
- Материал для такой обуви наиболее подходящий – это эластичный, а также у которой можно сделать вставку при толщине минимум 1 см.
На сегодняшний день диабетическая стопа является серьезным заболеванием. Специалисты, которые занимаются лечением заболевания, не рекомендуют запускать данный случай, ведь дело может дойти и до ампутации. Но при соблюдении всех вышеуказанных правил и новейших методов, а также при своевременном обращении в поликлинику, специализированные врачи всегда помогут вам.
Также не менее эффективным методов является применение народной медицины. Ведь природа заранее придумала возможные лекарства от недугов человека и при правильном применении всегда вас вылечит. Так что будьте здоровы и не болейте.

Сахарный диабет сопровождается огромным количеством осложнений, самым грозным из которых можно считать развитие диабетической стопы. Развивается диабетическая стопа у 90% больных, страдающих на протяжении 15-20 лет сахарным диабетом.
На начальных стадиях развития синдрома диабетической стопы (СДС) процесс можно остановить, но если больной затянет с лечением, то велика вероятность попасть на стол хирургу, который произведет ампутацию поврежденной части конечности.
 Человек не может наступать на ногу из-за боли, а затем и вовсе теряет способность передвигаться самостоятельно. Ткани стопы постепенно отмирают – это касается нервов, суставов, костей и кровеносных сосудов
Человек не может наступать на ногу из-за боли, а затем и вовсе теряет способность передвигаться самостоятельно. Ткани стопы постепенно отмирают – это касается нервов, суставов, костей и кровеносных сосудов
Причины возникновения
Диабетическая стопа (международная классификация код Е10.4, Е10.5, Е10.6) развивается в совокупности действия различных патологических процессов в организме, которые спровоцированы сахарным диабетом.
Ступени развития синдрома диабетической стопы:
- Регулярные резкие скачки в крови уровня сахара разрушают стенки сосудов, что ведет к нарушению кровотока. В результате ткани не получают питательные вещества и кислород в необходимом количестве, что снижает их уровень защиты и порог чувствительности. Обменные процессы во всем организме нарушаются.
- Возникает сенсорная нейропатия, т.е. больной теряет чувствительность и перестает получать сигналы из-за повреждения кожи – не ощущает никаких воздействий на кожу стопу, не чувствует высоких или низких температур.
- При развитии нейропатии нарушаются секреторные функции кожи – кожные покровы становятся сухими, обезвоженными. Это ведет к образованию трещин на стопах, которые со временем преобразуются в язвы. Появление язв обычно происходит безболезненно, а значит незаметно для самого больного.
Из-за развития патологических процессов в нервных окончаниях больной не в состоянии нормально ощущать собственные конечности: человек с СДС не ощущает травмы на стопе (волдыри, царапины, порезы), признаки износа стопы (натоптыши, мозоли). Все эти небольшие повреждения приводят к развитию язв, которые способны поражать конечности вплоть до сухожилий и костей, в результате чего и возникает необходимость в ампутации.
Следует также обратить внимание на грибковые инфекции, вросшие ногти на ногах – все эти состояния следует незамедлительно лечить при сахарном диабете, т.к. они могут спровоцировать развитие диабетической стопы.
 Зачастую синдром диабетической стопы является следствием сахарного диабета, который сопровождается атеросклерозом, ишемической болезнью сердца, артериальной гипертензией, курением, злоупотреблением алкоголя
Зачастую синдром диабетической стопы является следствием сахарного диабета, который сопровождается атеросклерозом, ишемической болезнью сердца, артериальной гипертензией, курением, злоупотреблением алкоголя
Важно! Как только стопы начали терять чувствительность, нужно срочно обратиться к врачу, и внимательно следить за состоянием кожных покровов нижних конечностей.
Увеличивают риск развития СДС и другие факторы:
- Заболевания периферических сосудов – состояния, когда кровообращение в конечностях нарушено.
- Неправильно подобранная обувь – это довольно частая причины развития СДС. Если повреждения ног у больного, связаны с ношением обуви, следует незамедлительно сменить ее.
- Деформация стопы. Общие аномалии стопы (например, плоскостопие) влияют на состояние ног, поэтому больному необходимы специальные стельки для обуви, облегчающие ходьбу.
- Курение. У курильщиков кровеносные сосуды в ногах подвержены большему разрушению из-за плохой циркуляции крови в конечностях.
При присутствии любого из перечисленных факторов риска у диабетиков лучше обратиться в кабинет диабетической стопы, действующий в любой больнице, чтобы избежать ампутации поврежденной конечности.
Признаки и симптомы диабетической стопы
Любые изменения состояния стопы должны насторожить больного, т.к. именно они являются «первыми звоночками» развития синдрома диабетической стопы.
Первые признаки диабетической стопы:
- Поражения стоп, могущие повлечь за собой развитие язв:
- Вросший ноготь;
- Потемнение ногтя;
- Грибковое поражение ногтей или стоп;
- Натоптыши и мозоли;
- Порезы кожи при обрабатывании ногтей;
- Трещины пяток.
- Снижение чувствительности.
- Отечность ног.
- Снижение или повышение температуры стоп вследствие нарушения кровообращения них либо развития инфекции.
- Боли в голенях – при ходьбе, ночью либо в состоянии покоя.
- Появление ощущения усталости в ногах при ходьбе, трудности при ходьбе.
- Необычные ощущения в конечностях – жжение, зябкость, покалывания в стопах, ощущение «мурашек».
- Изменение цвета кожного покрова – красноватые, бледные, синюшные оттенки кожи на стопе.
- Долго заживающие повреждения на ногах – раны могут заживать в течение нескольких месяцев, а после их заживления остается темный след.
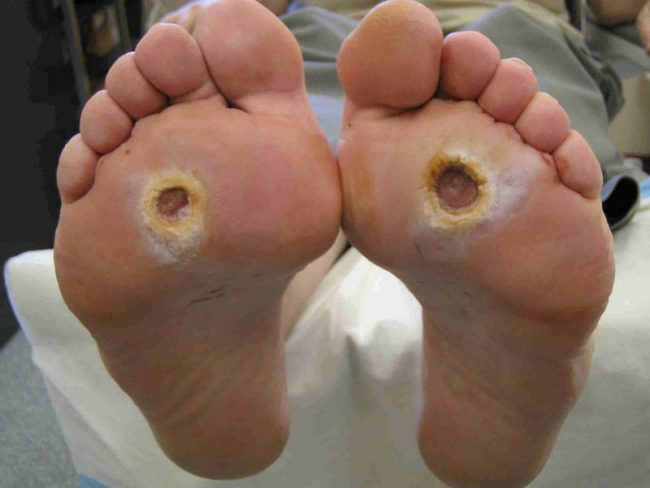 Поражаются нервы, притупляется чувствительность тканей, поэтому человек может слабо ощущать боль от трещин на подошвах, мелких язв на коже стопы
Поражаются нервы, притупляется чувствительность тканей, поэтому человек может слабо ощущать боль от трещин на подошвах, мелких язв на коже стопы
Симптомы заболевания могут различаться в зависимости от формы диабетической стопы и стадии ее развития.
| Признаки | Ишемическая форма | Нейропатическая форма | Смешанная форма |
| Внешние признаки на ногах | Стопы холодные (могут быть теплыми при развитии инфекции); |
На голени выпадают волосы;
Кожа становится красного оттенка;
Подошва приобретает синюшный цвет.
Артерии чувствуются при пальпации;
Цвет кожных покровов нормальный или розоватого оттенка.
Обладает смешанными признаками ишемической и нейропатической формы. Встречается в 85% случаев.
Обратите внимание! Больным сахарным диабетом рекомендуется еженедельно внимательно осматривать стопы на наличие повреждений и изменений кожного покрова, и в случае их наличия незамедлительно обращаться к врачу.
Диабетическая стопа проходит несколько стадий своего образования:
- Нулевая стадия. Происходит деформация стопы, появляются большие мозоли (без образования язв), кожные покровы бледнеют.
- Первая стадия. Появление язвы.
- Вторая стадия. Язва стопы начинает распространяться под кожные покровы, поражая мышцы и сухожилия.
- Третья стадия. Глубоко проникшее поражение деформирует костную ткань.
- Четвертая стадия. Развивается гангрена стопы.
- Пятая стадия. Гангреной охвачена вся стопа, поражение постепенно переходит на всю область нижней конечности.
На фотографиях видно, как выглядит стопа на разных стадиях развития заболевания.
Самой тяжелой формой заболевания является диабетическая гангрена, которая развивается в случае, когда к патологическим нарушениям кровообращения присоединяется аэробная инфекция. Такое состояние развивается стремительно и ведет чаще всего к необратимым последствиям – ампутации конечности, а в особо тяжелых случаях – к гибели больного.
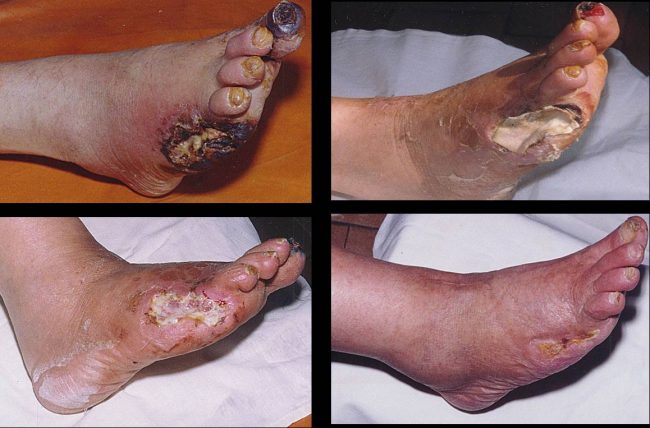 Образующиеся язвы с неровными краями очень болезненны. Стопы зачастую отекают и практически всегда являются холодными
Образующиеся язвы с неровными краями очень болезненны. Стопы зачастую отекают и практически всегда являются холодными
Методы лечения
Современные методы терапии помогают вовремя остановить процесс развития диабетической стопы и вылечить больного полностью при условии своевременного обращения к врачу. Наиболее квалифицированную помощь можно получить, обратившись в центр диабетической стопы. Если такой возможности нет, то необходимо обратиться за помощью к хирургу либо эндокринологу.
На стадии гангрены диабетической стопы лечение осуществляется операционными методами, на более ранних сроках терапия происходит с помощью медикаментозных средств.
Как лечить диабетическую стопу:
- Уход за раной. После обследования врачом удаляются отмершие ткани для того, чтобы остановить распространение инфекции. Затем рана промывается с помощью мягких антисептиков либо физиологического раствора. Нельзя для обработки язвы применять йод, зеленку и другие спиртовые растворы, могущие повредить кожу еще больше.
- Снижение нагрузки на конечности. Постоянное давление на раны делает их трудноизлечимыми. Больной часто не соблюдает этого условия, т.к. из-за снижения чувствительности не ощущает нагрузки на ноги. В процессе лечения следует снизить время нахождения больного в вертикальном положении, реже носить уличную обувь.
- Подавление инфекции. Антибактериальная терапия применяется во всех формах диабетической стопы длительное время.
- Контроль сахара. Повышение уровня сахара дают предпосылки для образования новых язв и осложняет процесс заживления уже существующих ран. Врач должен подобрать сахароснижающие препараты и оптимальные дозы инсулина для больного с диабетической стопой.
- Отказ от вредных привычек. Потребление алкоголя и табакокурение значительно снижают успех терапии при диабетической стопе, и нередко приводят к образованию новых язв.
- Лечение сопутствующих заболеваний. Некоторые состояния и болезни замедляют процесс заживления язв и увеличивают риск возникновения гангрены и ампутации. Следует обратить внимание при лечении диабетической стопы на следующие состояния: заболевания печени, анемию, депрессивные состояния, неправильное питание, злокачественные новообразования.
- Хирургия. Существует несколько операционных мер, принимаемых для лечения диабетической стопы:
- Дренаж и очищение глубоких язв.
- Удаление костей, потерявших жизнеспособность.
- Пластическая операция и шунтирование.
- Ампутация конечности – используется в крайнем случае, когда другие методы лечения бессильны.
В период лечения диабетической стопы больной должен соблюдать все указания врача, обязательно контролировать свое состояние, проходить до конца курс антибиотиков. Если лечение диабетической стопы осуществляется правильно, то улучшение заметно уже на третий день – уменьшается отечность, покраснение и боль в конечностях, снижается температура.
Если появляется возможность, то лучше всего обратиться в центры, специализирующиеся на лечении ран и язв при диабете. В таких местах больному окажут быструю и квалифицированную помощь и подберут индивидуальный план лечения.
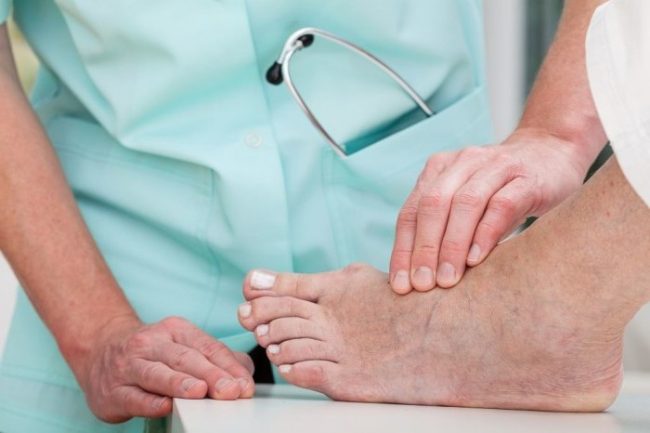 Медикаментозное (консервативное) лечение диабетической стопы назначается на ранних стадиях осложнения, на более поздних к нему могут присоединяться уже операционные меры
Медикаментозное (консервативное) лечение диабетической стопы назначается на ранних стадиях осложнения, на более поздних к нему могут присоединяться уже операционные меры
Особенности ухода за ногами
Гораздо проще предотвратить болезнь, чем производить длительное и трудоемкое лечение диабетической стопы. Главное в вопросах профилактики – особый уход за ногами, правила которого должен знать каждый, страдающий диабетом.
Правила ухода за ногами:
- Обращаться в больницу при обнаружении даже незначительных повреждений на коже стопы.
- Ежедневно мыть ноги. При мытье не забывать о межпальцевых промежутках, ноги вытирать махровым полотенцем осторожно, не раздирая кожу.
- Осматривать ноги ежедневно на предмет выявления волдырей, царапин, трещин, порезов и других повреждений. Подошвы легче всего осматривать с помощью зеркала.
- Контролировать температуру ног. Не подвергать ноги воздействию холода либо слишком высоких температур. Не допускать переохлаждения, не принимать слишком горячие ванны, не парить ноги.
- Менять чулки и носки каждый день, следить, чтобы они были удобными, не натирали при ношении, не были слишком тугими.
- Не допускать травмирования стоп препаратами либо размягчающими химическими веществами. Удалять мозоли и наросты с помощью бритвы и других режущих инструментов строго воспрещается. Для удаления ороговевшей кожи лучше пользоваться косметическими пилками либо пемзой.
- Аккуратно обрезать ногти: уголки ногтей подпиливать, а не срезать, не допускать врастания в кожу ногтевой пластины.
- От сухости кожи применять специальные крема для ног с содержанием натуральных компонентов.
Особое внимание больным сахарным диабетом следует уделить выбору обуви – она должна быть максимально удобной, сидеть на ноге хорошо и свободно. Не стоит покупать чрезмерно тесную обувь, уличную обувь обязательно рекомендуется надевать на носок, а не на босую ногу, избегать хождения босиком. Если стопа при сахарном диабете значительно деформировалась, рекомендуется подобрать специальную ортопедическую обувь.
 Чтобы исключить риск возможных осложнений при сахарном диабете, необходимо следить за здоровьем своих сосудов. Для этого необходим постоянный контроль уровня артериального давления и содержания в крови холестерина
Чтобы исключить риск возможных осложнений при сахарном диабете, необходимо следить за здоровьем своих сосудов. Для этого необходим постоянный контроль уровня артериального давления и содержания в крови холестерина
Частые вопросы к врачу
Возникновение диабетической стопы возможно только при сахарном диабете 2 и 3 типа?
– Риск развития диабетической стопы зависит от стажа диабета, а не от его типа. Чаще всего заболевание развивается спустя 15-20 лет протекания сахарного диабета.
Обязательно ли носить ортопедическую обувь, чтобы предупредить синдром диабетической стопы?
– Если ступни не имеют повреждений и деформаций, то можно носить обычную, но удобную обувь. Если язвы и повреждения возникают часто, а ступни деформированы, ортопедическая обувь для диабетической стопы обязательна.
Как часто происходит ампутация при СДС?
– Процент проведения ампутаций в последние годы стремительно падает. Своевременное очищение язв, антибактериальная терапия и профилактические меры в большинстве случаев помогают спасти ногу от ампутации.
Можно ли вылечить диабетическую стопу народными средствами?
– Народные средства целесообразны в качестве профилактической меры, т.к. остановить развитие язвы лекарственными травами невозможно. Для предупреждения развития диабетической стопы применяют отвары из ромашки, чистотела, подорожника, череды, эвкалипта.
Можно ли использовать мази для лечения диабетической стопы?
– Мази, благодаря своим свойствам, могут создать в ране благоприятную среду для бактерий, а также затруднить отхождение жидкости из язвы. Поэтому мази не используются при лечении, а только, как профилактика диабетической стопы. Снять ороговевшие участки кожи, очистить кожные покровы от инфекции помогут масла из натуральных компонентов: облепихи, ромашки, оливы, кипариса.
Еще десяток лет назад появление язвы на стопе у больного сахарным диабетом неизменно приводила к ампутации конечности. В настоящее время процент радикальных хирургических мер, применяемых при диабетической стопе, значительно снизился. При активном участии самого больного в профилактике и лечении, а также при соблюдении всех врачебных рекомендаций, страшное осложнение сахарного диабета имеет чаще всего благоприятный прогноз.




