Шанс быть здоровой есть всегда, особенно, если вы осведомлены и знаете, как избежать беды и как с ней бороться! Несмотря, на то, что дисплазию шейки матки относят к предраковым заболеваниям, рак развивается не у всех женщин, и только при совокупности многих факторов и дисплазии риск возрастает.
Анатомо-физиологические особенности здоровой шейки матки
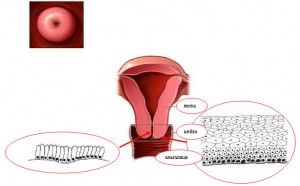 Шейка матки снаружи (видимая часть глазом гинеколога) покрыта многослойным плоским эпителием (экзоцервикс), а внутри неё расположен цервикальный канал (эндоцервикс), который соединяет влагалище с полостью матки, и он покрыт цилиндрическим эпителием, где расположены железы, вырабатывающие секрет.
Шейка матки снаружи (видимая часть глазом гинеколога) покрыта многослойным плоским эпителием (экзоцервикс), а внутри неё расположен цервикальный канал (эндоцервикс), который соединяет влагалище с полостью матки, и он покрыт цилиндрическим эпителием, где расположены железы, вырабатывающие секрет.
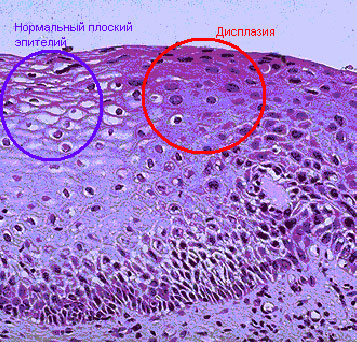
Соединяются оба эпителия в зоне стыка, она называется, еще зоной трансформации, и чаще в ней начинает развиваться патологический диспластический процесс.
Что же такое дисплазия шейки матки?
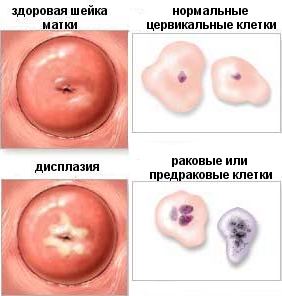
Другое название дисплазии – цервикальная интраэпитеальная неоплазия (CIN). Это такой патологический процесс, при котором в толще слизистого эпителия шейки матки появляются атипические клетки ( несвойственные данному типу эпителия ), в результате чего меняется последовательность расположения слоев слизистой шейки матки. А атипические клетки могут вести себя не контролировано, размножаясь и увеличиваясь в объёме, изменяя свою форму.
В конечном итоге переходя в раковые клетки. Этот процесс может быть, как молниеносный, так и развиваться в течение многих лет, опять же, в зависимости от сопутствующих факторов. Дисплазия – это лабораторный диагноз, подтвержденный после исследования клеток (тканей) пораженного эпителия, внешне врач может только заподозрить ее наличие.
Не стоить путать с эрозией, так при ней происходит не морфологические изменения в клетках, а выявляется только дефект покровного эпителия различной этиологии. Так при постановке диагноза гинеколог может говорить вам о наличии эрозии шейки матки, а при исследовании взятых клеток или тканей с пораженного места и подтверждении микроскопически, уже о наличии дисплазии.
Патологический процесс затрагивает разные слои клеток многослойного плоского эпителия шейки матки, в зависимости от этого различают степени дисплазии шейки матки(CIN):
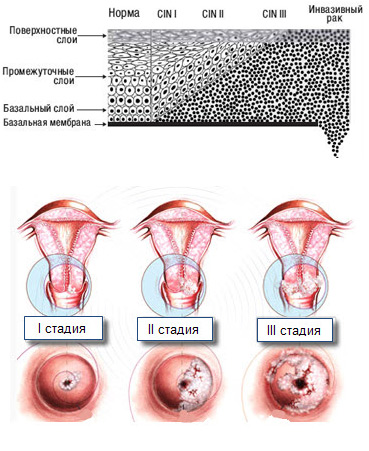 Легкая степень дисплазии(CIN 1). Слабо выраженные изменения в самих клетках. В процесс вовлечена нижняя треть многослойного плоского эпителия шейки матки.
Легкая степень дисплазии(CIN 1). Слабо выраженные изменения в самих клетках. В процесс вовлечена нижняя треть многослойного плоского эпителия шейки матки.- Умеренная степень дисплазии (CIN 2).Измененные клетки наблюдаются в нижней и средней трети многослойного плоского эпителия шейки матки.
- Тяжелая степень дисплазии (неинвазивный рак или CIN 3).Когда измененные клетки выявляются на всем протяжении всех слоев плоского многослойного эпителия. Соответственно следующим этапом патологического уже ракового процесса будет инвазия (внедрение) глубже в ткань – мышцы, сосуды, нервы и другие близлежащие органы.
Симптомы дисплазии шейки матки:
Обычно неоплазия эпителия шейки матки протекает безсимптомно. И очень часто выявляется при профилактических осмотрах у гинеколога. И даже при обычном обследовании в зеркалах может быть не видна, и выявляется только при цитологическом (взятие материала щеточкой) или гистологическом обследовании (взятие биопсии).
Или заподозрена при кольпоскопии (осмотр слизистой шейки матки под микроскопическим оборудованием и окраской специальными растворами). При сочетании дисплазии с инфекцией половых органов могут наблюдаться обильные различные слизистые выделения, возможны так же мажущие кровянистые выделения на фоне эрозивных процессов шейки матки или использовании тампонов, спринцовок.
Иногда наблюдается клиника кольпита (воспаление влагалища), цервицита (воспаление шейки матки) с соответствующей клиникой. Дисплазия шейки матки часто сочетается с наличием остроконечных кондилом наружных половых органов. Очень редко присутствует болевой синдром. Сама неоплазия может регрессировать (уходить) на фоне лечения от сопутствующей патологии, но чаще она имеет прогрессирующий характер, переходящий в рак.
Методы диагностики дисплазии шейки матки
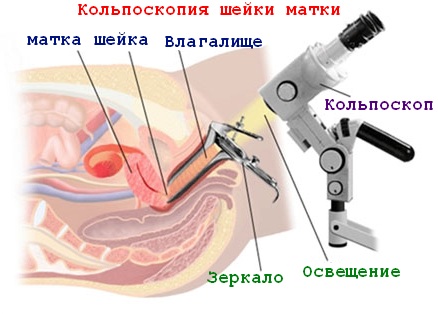 Осмотр шейки матки в зеркалах. Проводится при профилактических осмотрах. Врач может обратить внимание на измененный эпителий слизистой шейки матки – окраска, пятна, изъязвления и др.
Осмотр шейки матки в зеркалах. Проводится при профилактических осмотрах. Врач может обратить внимание на измененный эпителий слизистой шейки матки – окраска, пятна, изъязвления и др.- С помощью кольпоскопии. Оптический прибор, увеличивающий изображение слизистой шейки матки. При этом могут быть видны – изменения цвета, пораженные участки слизистой, патологические сосудистые изменения (обрывистые сосуды). А так же при этом выполнение диагностических проб с помощью уксусной кислоты и Люголя, при которых изменяется окраска ткани слизистой и видны патологические процессы на шейке матки.
- Цитологическое исследование. С помощью специальной диагностической щеточки берутся клеточки со слизистой поверхности многослойного эпителия и шейки матки и цилиндрического эпителия цервикального канала. Полученный материал рассматривается под микроскопом и выявляется патологические атипические клетки.
- Гистологическое исследование. Проводится биопсия патологически измененного участка шейки матки и рассматривается данная ткань под микроскопом. Последние два метода наиболее информативны для постановки диагноза – дисплазии шейки матки.
- Иммунологическое исследование методом ПЦР (полимеразная цепная реакция), для выявления ДНК вируса папилломы человека. При обнаружении вируса – определяется тип онкогенности и его количество. В случае положительного результата данное обследование проводится и половому партнеру, и решается вопрос о тактики лечение дисплазии у женщины.
- Обследование на инфекции, передающиеся половым путем.
- Выскабливание цервикального канала проводят при выявлении подозрительного очага в цервикальном канале, чаще при подтверждении атипии клеток цилиндрического эпителия эндоцервикса.
Дисплазия шейки матки при беременности
При постановке на учет по беременности в женской консультации, гинеколог при осмотре беременной женщины берет мазки на флору и обязательно проводит цитологическое исследование.
Во время беременности у женщины меняется гормональный фон и под действием гормонов и иммунодефицитного состояния (что является нормой при наступлении беременности, чтобы организм матери не признал плод, как чужеродный и не было выкидыша), могут активизироваться процессы атипии клеток, которые имели место еще до беременности, но не как не обнаруживались.
Могут проявиться и прогрессировать кондиломы половых органов , которые при усугублении процесса могут помешать родам через естественные половые пути. В практике был случай, когда в 20 недель беременности под общим наркозом пришлось удалять огромные разросшиеся кондиломы влагалища и вульвы. Наличие ВПЧ инфекции при ее клинической и лабораторной выраженности может принести вред новорожденному.
При подозрении на дисплазию врач может предложить проведение кольпоскопии и диагностические пробы с уксусной кислотой и раствором Люголя. Это абсолютно не вредно при беременности. Биопсию проводят только при подтверждении цитологией умеренной или тяжелой дисплазии, так как при беременности есть опасность развития кровотечения. Выскабливание цервикального канала не проводят.
Тактика ведения беременных с дисплазией шейки матки такова:
- При CIN 1-2 проводят кольпоскопию, при наличии атипии клеток повторяют цитологию. При удовлетворительном результате кольпоскопии – биопсия не требуется, а только цитология раз в триместр.
- При CIN 3 выполняют биопсию с гистологией и при подтверждении атипии – каждый триместр наблюдают за цитологией и кольпоскопией. Как правило, она не прогрессирует. Окончательное лечение после родов. Такие женщины наблюдаются вместе с онкологом.
Тактика ведения родов индивидуальна. Но чаще через естественные родовые пути, с последующим послеродовым наблюдением.
Лечение дисплазии шейки матки
Перед началом лечения проводят противовоспалительную терапию, и если необходимо – лечение специфической инфекции, при выявлении ВПЧ – противовирусную терапию с использованием противовирусных вакцин (церварикс), нормализация гормонального фона и восстановление микрофлоры.
Методики лечения дисплазии шейки матки:
- Электрическая эксцизия (диатермокоагуляция), прижигание дисплазии током, практически не применяется в настоящее время из-за образования грубых рубцов, впоследствии препятствующих раскрытию шейки в родах.
- Холодовая деструкция (криодеструкция ,криоконизация), выполняется с помощью жидкого азота. Часто после нее наблюдаются длительные водянистые выделения – процесс заживления и выделение лимфы из коагулированных лимфатических сосудов шейки.
- Лазерная коагуляция (прижигание). Побочный эффект – перегрев и ожог тканей.
- Радиоволновая коагуляция с помощью токов высокой частоты.
- Аргоноплазменная коагуляция. Воздействие на ткани плазмой, продуцирующею аргоном. Метод бесконтактный, с четким контролем глубины воздействия на очаг. Не оставляет рубцов. Самый современный и надежный метод на сегодняшний день.
- Ампутация шейки матки (ножевая, ультразвуковая) или конизация. Иссечение тканей скальпелем.
При дисплазии легкой и умеренной степени женщин наблюдают и проводят цитологию каждые 3 месяца, в случаи подтверждения диагноза 2 раза подряд предлагают ей лазерное, радиоволновое, аргоноплазменное лечение или криотерапию. Если дисплазия тяжелой степени, женщину наблюдают совместно с онкологом, с обязательным удалением пораженного участка, вплоть до конизации или ампутации шейки матки.
Итак, мы разобрались, что дисплазия шейки матки является обратимым процессом. И шанс быть здоровой при своевременном обнаружении заболевания и лечении – есть! Не теряйте его, посещайте каждые полгода – год своего гинеколога и будьте здоровы!
БЕРЕМЕННОСТЬ И ДОБРОКАЧЕСТВЕННЫЕ ЗАБОЛЕВАНИЯ ШЕЙКИ МАТКИ
Согласно рекомендациям ВОЗ, используют два основные термина: дисплазия шейки матки и цервикальная интраэпителиальная неоплазия (ЦИН).
Дисплазия — нарушение роста и дифференцировки клеток многослойного плоского эпителия, нередко связанное с присутствием ВПЧ. Базальная мембрана при этом остаётся интактной. Степень тяжести дисплазии определяется количеством клеток с признаками атипии в эпителиальном пласте многослойного плоского эпителия. Это преобразование обычно начинается в базальных и парабазальных клетках. При лёгкой дисплазии вовлекается нижняя треть эпителиального пласта, при умеренной — от одной до двух третей, при тяжёлой — признаки атипии приобретает более двух третей клеток эпителиального пласта.
В 1975 г. был принят термин ЦИН. Выделяют 3 степени выраженности: I и II степени соответствуют лёгкой и умеренной дисплазии, III включает наличие одновременно тяжёлой дисплазии и карциномы in situ (рис. 49-1).

Рис. 49-1. Классификация ЦИН.
Плоскоклеточное интраэпителиальное поражение шейки матки (ПИП) — цитопатологический термин, применяемый для описания дисплазии (терминология цервиковагинальных цитологических аномалий системы Бетесда). ПИП низкой степени соответствует лёгкой дисплазии или ЦИН I. Как правило, ПИП низкой степени — клиническое свидетельство инфицирования ВПЧ. ПИП высокой степени соответствует умеренной и тяжёлой дисплазии, (ЦИН II или ЦИН III) и карциноме in situ. ПИП высокой степени, как правило, сочетается с инфицированием штаммами ВПЧ высокого онкогенного риска.
СИНОНИМЫ
Предраковое состояние шейки матки.
КОД ПО МКБ-10
N87 Дисплазия шейки матки.
ЭПИДЕМИОЛОГИЯ
Инфицирование ВПЧ может произойти как до беременности, так и после её наступления. Распространённость инфицирования ВПЧ среди беременных варьирует, по разным данным, от 10 до 42%. Нет данных о том, что беременные более восприимчивы к инфицированию или активации ВПЧ. Беременность вызывает временное снижение клеточного иммунитета, уменьшение содержания CD4-лимфоцитов, что способствует клиническому проявлению вирусной инфекции. Как и в общей популяции, во время беременности субклиническую форму инфекции ВПЧ выявляют чаще, чем клинически выраженную в виде кондилом. Временная иммуносупрессия может вызывать быстрый рост кондилом.
Дисплазия шейки матки среди беременных женщин, встречается столь же часто, как и у небеременных того же возраста. Распространённость ЦИН у беременных варьирует среди различных социальных групп и составляет от 3,4 до 10%. У большинства беременных, имеющих дисплазию шейки матки, отмечают ЦИН I или другое свидетельство продуктивной инфекции ВПЧ. Тяжёлая дисплазия (ЦИН III) встречается намного реже. Её диагностируют у 0,1–1,8% беременных. ЦИН во время беременности чаще обнаруживают у молодых женщин. Средний возраст беременных с карциномой in situ — 29,9 лет со средним паритетом 4,0.
Осложнения при инфицировании ВПЧ и ЦИН во время беременности. Субклиническая форма инфекции ВПЧ, а также небольшие кондиломы шейки матки, влагалища, вульвы и перианальной области не представляют серьёзной угрозы для беременности. Клинически выраженная инфекция ВПЧ может причинить вред в процессе родов или новорождённому. Может возникнуть ряд осложнений, если по ходу родового канала находятся большие кондиломы: их повреждение в ходе родов вызывает кровотечение. Кондиломы на промежности вызывают проблемы при эпизиотомии или зашивании разрыва промежности. Большие кондиломы могут механически препятствовать родам, их целесообразно удалить заранее. Наличие кондилом, не препятствующих родам, — не показание к КС. При инфицировании ВПЧ новорождённого наиболее неблагоприятно развитие возвратного респираторного папилломатоза, вызывающего поражения гортани и голосовых связок. Однако заболеваемость этой инфекцией составляет менее 1 на 100 000 родов, поэтому КС как мера профилактики респираторного папилломатоза не показано.
В настоящее время развитие ЦИН во время беременности активно изучается. Исследования показали, что ЦИН не прогрессирует во время беременности. При II и III степени выраженности ЦИН, диагностируемой во время беременности, регрессия после родов происходит в 60 и 70% случаях соответственно. Данные другого исследования свидетельствуют о том, что во время беременности при ЦИН в 25% случаев происходит регрессия заболевания, в 47% случаев состояние сохраняется стабильным, и в 28% случаев заболевание прогрессирует. В случае прогрессирования заболевания возникновение микроинвазивного рака происходит реже, чем в 1% случаев. При обнаружении кондилом и ЦИН у беременной могут возникать и психологические проблемы, связанные с беспокойством за себя и состояние плода. Врач в беседе может подчеркнуть, что прогрессирование цервикальной интраэпителиальной неоплазии происходит достаточно редко.
ПАТОГЕНЕЗ ДИСПЛАЗИИ ШЕЙКИ МАТКИ
В настоящее время окончательно установлено, что этиология цервикальных эпителиальных поражений и цервикального рака неразрывно связана с определёнными типами инфекции ВПЧ. Выявлено более 100 типов ВПЧ, около 40 из них могут инфицировать половые пути. Приблизительно 15 типов часто обнаруживают при цервикальном раке (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 82), в связи с чем их называют типами высокого канцерогенного риска. К типам низкого канцерогенного риска относят следующие: 6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81, 25, 53, 66 и СР 6108). Вирусы типов 6 и 11 в 90% случаев вызывают развитие экзофитных кондилом шейки матки, влагалища и вульвы. Смешанное инфицирование вирусами высокого и низкого канцерогенного риска отмечают у 2–25% женщин.
При цервикальных поражениях II–III степени в 50% случаев обнаруживают 16-й тип ВПЧ, также обнаруживаемый приблизительно в трети случаев возникновения аденокарцином.
Участки незрелого метапластического эпителия в переходной зоне или зоне трансформации шейки матки наиболее подвержены инфицированию. Вирус способен проникать только в базальные клетки эпителия, легко доступные в зоне метаплазии или при микротравмах эпителия. Метаплазия может быть реакцией на хроническое раздражение во многих органах, но на шейке матки этот процесс всегда имеет место у сексуально активных женщин. Очень активно процесс метаплазии протекает во время беременности из-за выворота цилиндрического эпителия на влагалищную порцию шейки в результате сильного эстрогенного воздействия. Цервикальная неоплазия — сложное взаимодействие между ВПЧ и незрелым плоским эпителием. Однако в большинстве случаев инфекция протекает в латентной субклинической форме без морфологических изменений и элиминируется через 8–16 мес. При развитии морфологических изменений цитологический анализ указывает на проявления продуктивной инфекции ВПЧ (ПИП низкой степени, койлоцитоз) или на наличие атипических плоских клеток неопределённого значения. Гистологическое исследование позволяет обнаружить изменения, свойственные ЦИН I, или эффект ВПЧ. Большая часть этих изменений спонтанно регрессирует. Меньшая часть прогрессирует до поражений высокой степени (цервикальная интраэпителиальная неоплазия II–III степени). Исторически ЦИН рассматривали как прогрессирующий биологический континуум, приводящий к цервикальному раку. Была принята теория о том, что ЦИН I переходит в ЦИН II, а затем в ЦИН III. Полученные позднее данные показали, что одновременно могут присутствовать два различных по тяжести поражения с разным генезом и динамикой развития. Факторы, провоцирующие прогрессию ЦИН и инвазию до конца не изучены. К таким факторам относят: отдельные комбинации онкогенных штаммов ВПЧ, генетическую восприимчивость, пищевые факторы. Геномная нестабильность приводит к инактивации гена супрессора опухоли и интеграции генома ВПЧ в геном клетки хозяина. Риск прогрессии ЦИН напрямую зависит от типа вируса. Типы ВПЧ высокого канцерогенного риска чаще провоцируют прогрессию заболевания. Кроме того, существуют различные геномные варианты одного и того же типа вируса, например ВПЧ 16, также влияющие на вероятность прогресса или регресса заболевания (рис. 49-2).
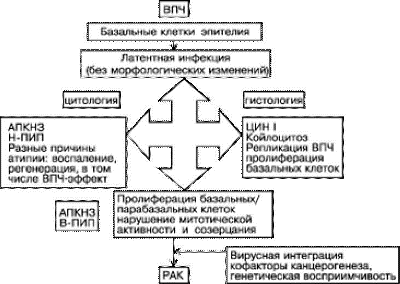
Рис. 49-2. Развитие ВПЧ инфекции и цервикальной неоплазии.
ДИАГНОСТИКА ДИСПЛАЗИИ ШЕЙКИ МАТКИ
При обследовании шейки матки следует помнить, что самые большие изменения происходят именно во время беременности. Данные изменения могут затруднять выполнение диагностических процедур и влиять на клиническую интерпретацию данных.
Физиологические изменения влагалища и шейки матки во время беременности. Степень изменений зависит от паритета. Во время беременности происходит увеличение маточного кровотока для того, чтобы поддержать рост плода. Маточный кровоток увеличивается, что приводит к полнокровию и появлению синеватого оттенка шейки матки.
В течение беременности происходит прогрессивное размягчение шейки. Эндоцервикальный эпителий пролиферирует и продуцирует густую непрозрачную слизь, предотвращающую проникновение микрофлоры.
Цервикальный эпителий очень чувствителен к изменению уровня эстрогенов, высокий уровень которых увеличивает объём шейки матки за счёт гипертрофии мышечнофиброзной стромы. Вследствие увеличения диаметра шейки матки происходит выворачивание эндоцервикального эпителия наружу. Особенно выражено данное явление при первой беременности. Это состояние называют эктопия шейки матки (выворот), которую во время беременности считают вариантом нормы. Эктопия шейки матки облегчает проведение кольпоскопии из-за лучшей визуализации переходной зоны. В результате выворота и зияния наружного зева цилиндрический эпителий попадает в кислую среду влагалища и подвергается активной метаплазии в течение всей беременности. При обработке уксусной кислотой этот эпителий будет. Данный эпителий необходимо отличать от атипического эпителия. Физиологические изменения касаются не только шейки матки, но и влагалища. Влагалищный эпителий утолщается, приобретает синеватый оттенок.
Увеличивается длина влагалища и влагалищные стенки несколько пролабируют, затрудняя в ряде случаев осмотр.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ ПРИ ДИСПЛАЗИИ ШЕЙКИ МАТКИ
Цитологическое исследование. Физиологические изменения во время беременности практически не влияют на диагностическую точность цервикальной цитологии. Обязательный ПАП-мазок в I триместре беременности у многих женщин порой бывает первым и единственным за всю прожитую жизнь. Забор материала из цервикального канала следует проводить с использованием цервикальных щёточек с осторожностью. Используют традиционную (жидкостную) цитологию — клеточный материал помещают в ёмкость со специальным консервирующим раствором.
Особенность цитологических мазков при беременности — частое наличие реактивных изменений в мазке. У незрелых метапластических клеток ядро обычно более крупное, чем у обычных метапластических клеток. В отличие от атипичных клеток незрелые метапластические клетки имеют чёткие ядерные границы и одинаковый размер ядер. У подобных клеток не происходит неправильных митозов. Иногда в мазке присутствуют децидуальные клетки.
Цитологические аномалии плоских клеток, в зависимости от стандартов лаборатории, могут быть описаны по разным классификациям (рис. 49-3, см. цв. вклейку). Наиболее широко используют классификацию Бетесда.
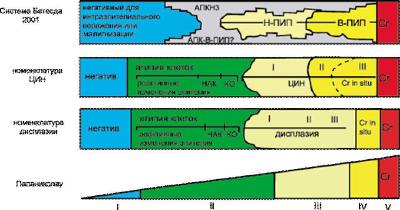
Рис. 49-3. Сравнение цитологических классификаций плоскоклеточных аномалий шейки матки. АПКНЗ — атипичные плоские клетки неопределённого значения; АПК-В-ПИП — атипичные плоские клетки, подозрительные на атипию высокой степени; Н-ПИП — плоскоклеточное интраэпителиальное поражение низкой степени; В-ПИП — плоскоклеточное интраэпителиальное поражение высокой степени; Сr — карцинома; НАК — неклассифицируемые атипичные клетки; КО — койлоцитоз.
Гистологическое исследование. Биопсия выполняется при кольпоскопическом исследовании из наиболее выраженного участка атипии или любого подозрительного участка. Техника биопсии идентична у беременных и небеременных женщин. При беременности увеличивается риск кровотечения после биопсии.
Во время беременности могут происходить изменения плоского и цилиндрического эпителия. Возможна гиперплазия цилиндрического эпителия и базальных клеток. Отмечают незрелую метаплазию, отёк стромы, усиленную васкуляризацию. В биоптат часто попадают децидуальные клетки, в которых происходит цитоплазматическая вакуололизация и увеличение ядра, что может быть похоже на дис-плазию. Иногда децидуальная ткань напоминает полип (децидуальный полип), а он может быть похож на инвазивный рак. В связи с этим, достаточно взятия нормального цитологического мазка, чтобы не прибегать к излишней биопсии.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Кольпоскопическое исследование. Главная цель кольпоскопии у беременных — установить наличие, тяжесть и распространённость неоплазии. Эндоцервикальный кюретаж запрещён, так как эта процедура может повредить плодный пузырь. При необходимости биопсию выполняют из наиболее подозрительного участка с наименьшим числом образцов (только биопсийными щипцами, не ножом!). Конусовидную биопсию (конизация) выполняют только при подозрении на инвазивный рак.
Показания для кольпоскопии во время беременности:
·Аномальная цитология: ПИП высокой степени, ПИП низкой степени, атипичные железистые клетки, атипические плоские клетки неопределённого значения, аденокарцинома in situ, раковые клетки.
·Любое объёмное образование шейки матки, выявленное при осмотре в зеркалах или пальпации.
·Клинически очевидная инфекция ВПЧ половых путей или неоплазия.
·Необъяснимое кровотечение, в том числе посткоитальное, во время беременности (при отсутствии других осложнений беременности: предлежание плаценты, аборт, пузырный занос и др.).
Если в мазке обнаружены атипические плоские клетки неопределённого значения, кольпоскопию проводят только при выявлении с помощью теста ПЦР высококанцерогенных штаммов ВПЧ. При невозможности типирования ВПЧ следует повторить цитологическое исследование. При повторном обнаружении атипичных клеток выполняют кольпоскопию.
Женщинам с аномалиями в цитологическом мазке, обнаруженными до беременности, тоже проводят кольпоскопию. В I триместре беременности изменения незначительны и проведение кольпоскопии незатруднено. При осмотре и кольпоскопии можно обнаружить полип слизистой оболочки цервикального канала (железистый, железисто- фиброзный). Удаляют полип, как правило, после родов, если он не препятствует родоразрешению, а также при благоприятных результатах цитологического исследования.
В исследовании кольпоскопии подвергли более 1000 беременных. Точность оценки составила 99,5%, осложнения возникли в 0,6%, случаев, а конизация потребовалась 4% обследуемых. Ни один случай инвазивного рака не был пропущен.
ЛЕЧЕНИЕ ДИСПЛАЗИИ ШЕЙКИ МАТКИ ПРИ БЕРЕМЕННОСТИ
Тактика ведения беременных с аномальной цитологической картиной мазка (рис. 49-4). Беременных, с обнаруженными атипическими плоскими клетками неопределённого значения, похожими на ПИП высокой степени, ПИП низкой степени (лёгкая дисплазия, ЦИН I, ЦИН II–III), необходимо направлять на кольпоскопию. Если результаты кольпоскопии подтвердят наличие атипических плоских клеток неопределённого значения, выполняют повторный цитологический мазок или тест на высококанцерогенные типы инфекции ВПЧ.
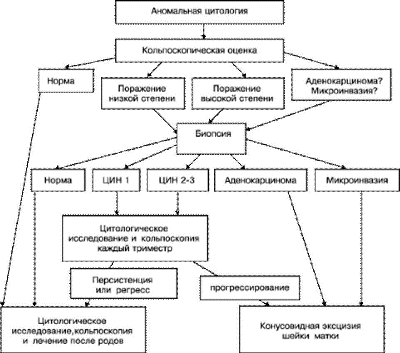
Рис. 49-4. Алгоритм ведения беременных с аномальной цитологической картиной содержимого цервикального
канала.
Эпителиальные поражения низкой степени выраженности могут быть представлены экзофитными, микропапиллярными кондиломами, или участками нестойкого уксуснобелого эпителия с неправильными «географическими» очертаниями. Если результаты кольпоскопии удовлетворительны — переходная зона чётко визуализирована, кольпоскопическая оценка соответствует поражению низкой степени, проведение биопсии не требуется. Беременную необходимо подвергать цитологическому контролю каждый триместр. Если данные цитологического исследования отражают прогрессирование поражения (что случается редко), необходима повторная кольпоскопия. Если есть сомнения в результатах кольпоскопического исследования, то лучше выполнить биопсию. В случаях, когда кольпоскопия неудовлетворительна (переходная зона не визуализируется), исследование следует повторить после 20-й недели беременности, после того, как произойдёт физиологический выворот слизистой (эктопия) и можно будет увидеть переходную зону.
Высокоатипичный эпителий может захватывать несколько квадрантов шейки матки, края могут быть ровными или зазубренными. Могут быть внутренние границы между высокоатипичным эпителием, находящимся внутри зоны поражения низкой степени, что выражается в степени и продолжительности побеления после аппликации уксусной кислотой. Биопсию выполняют со всех подозрительных участков. При подтверждении высокой степени поражения данными гистологии наблюдение за беременными необходимо каждый триместр: выполняют цитологическое исследование мазка и кольпоскопию. Как правило, поражение не прогрессирует. Окончательное лечение поражения необходимо провести после родов.
Микроинвазивную карциному невозможно точно диагностировать цитологическим методом исследования. Определить инвазию можно только при гистологическом исследовании биоптата. Очаги микроинвазивного рака могут скрываться внутри больших очагов поражения. Обычной прицельной биопсии, как правило, недостаточно для уточнения микроинвазии. Только проведение расширенной биопсии в виде конусовидной эксцизии позволяет установить окончательный диагноз. Конизацию лучше выполнять во II триместре беременности. Если инвазия исключена, при конусовидной биопсии беременность можно пролонгировать. В случаях, когда диагноз микроинвазивного рака установлен до срока 23–24 нед беременности необходимо ведение пациентки вместе с онкологом.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДИСПЛАЗИИ ШЕЙКИ МАТКИ ПРИ БЕРЕМЕННОСТИ
Пациенткам, желающим сохранить репродуктивную функцию, выполняют конизацию шейки матки после родов. Если при исследовании образцаконуса поражение отсутствует в краях эксцизии, глубина инвазии меньше 3 мм и нет вовлечения лимфатических пространств, матку можно сохранить. Пациентка должна находиться на цитологическом, кольпоскопическом и, при необходимости, гистологическом контроле в течение по крайней мере 2 лет после лечения.
Окончательное лечение проводят только после родоразрешения. Конизация во время беременности — диагностическая, а не лечебная процедура. Женщинам, не желающим больше рожать, может быть проведена гистерэктомия после КС.
СРОКИ И МЕТОДЫ РОДОРАЗРЕШЕНИЯ ПРИ ДИСПЛАЗИИ ШЕЙКИ МАТКИ
Время и способ родоразрешения зависит от глубины инвазии и других особенностей рака, включая вовлечение в процесс лимфатических пространств, слияние очагов инвазии и площади поверхности опухоли. Нет убедительных данных о связи разрастания опухоли и способа родоразрешения. Обычно роды происходят в срок через естественные родовые пути.
Галина Савина На чтение: 10 мин 1,559 Просмотров
Дисплазия шейки матки – это потенциально предраковое состояние, которое характеризуется стремительным аномальным ростом плоскоклеточного эпителия на поверхности детородного органа. Без проведения эффективного лечения существенно повышается опасность развития злокачественного новообразования у пациенток любого возраста и, особенно, при последней степени патологии. Дисплазия шейки матки при беременности является проблемой, которая затрагивает многих женщин. Причины развития такого патологического состояния могут быть различными, а болезнь вызывает появление характерной симптоматики. При первых подозрениях на патологию женщине необходимо как можно скорее обратиться к специалисту, что позволит выявить недуг на начальной стадии.
Беременность при дисплазии

В последнее время можно часто услышать утверждение, что при создании определенных условий беременность может влиять на новообразования, присутствующие в женском организме. В некоторых случаях особое состояние пациентки может служить причиной онкологических процессов в организме. Именно с учетом такой особенности врачи говорят о том, что беременность при дисплазии шейки матки 2 и 3(iii) степени возможна после эффективного лечения, и лишь после этого можно приступать к планированию ребенка. Однако, если патологию выявили уже при беременности, то не следует впадать в панику.
На самом деле, к прерыванию беременности, которая протекает на фоне дисплазии, прибегают лишь в крайних ситуациях и процедура не является обязательной. В таком случае женщина нуждается в тщательном наблюдении как врача-гинеколога, так и онколога. При беременности дисплазия может преобразоваться в более осложненную форму либо полностью исчезнуть при изменении уровня гормонов в женском организме.
Причины патологии

Дисплазия 3 степени поражает все слои детородного органа и хорошо заметна даже при проведении обычного осмотра маточного зева. Преимущественно патология прогрессирует на фоне каких-либо сбоев в работе половых органов, что вызывает появление неприятных симптомов и служит поводом для обращения к врачу. На самом деле, дисплазия 3 степени у пациенток диагностируется не так часто, и проведение своевременной терапии позволяет остановить патологический процесс на раннем этапе.
Главной причиной, вызывающей развитие патологии, считается вирус папилломы, который активно размножается в слизистой оболочке. В базальном слое эпителия скапливается белок, без которого жизнь вируса просто невозможна. Патогенный микроорганизм забирает его у клеток эпителия, что вызывает проблемы с их развитием. На протяжении длительного времени вирус папилломы может сохраняться в неактивном состоянии до того момента, пока не появятся факторы, вызывающие его активное размножение. Среди них можно выделить нарушение работы иммунной системы, проблемы с белковым обменом, воспаление и повреждения тканей различного характера.
Спровоцировать дисплазию матки способны следующие причины:
- инфекционные патологии половых органов и воспалительные процессы;
- болезни органов эндокринной системы;
- механические травмы при различных гинекологических процедурах, родах, абортах и при половом акте;
- воздействие на организм вредных экологических факторов и токсических веществ;
- раннее начало половой жизни, вызывающее проблемы в развитии слизистой оболочки маточного зева.
Симптоматика патологии

Дисплазия шейки матки на начальных стадиях может протекать без появления ярко выраженной симптоматики. Именно по этой причине врачи советуют женщине посещать гинеколога хотя бы раз в год, но лучше чаще. В том случае, если патология переходит на 3 стадию, то характерные симптомы становятся более выраженными, что может еще больше ухудшать состояние женщины.
Дисплазия 3 степени вызывает развитие следующей клинической картины:
- Женщина начинает жаловаться на тянущие или ноющие болевые ощущения в нижней части живота. Особенно ярко такой признак проявляется незадолго до начала менструации.
- Беспокоит жжение и зуд в области влагалища и возможно покраснение губ, и появление высыпаний;
- Бели выделяются большом объеме и в них могут присутствовать как кровяные, так и гнойные примеси. Кроме этого, выделения приобретают специфический зловонный запах.
- После полового акта у женщины появляются кровянистые слизистые выделения. Кроме этого, изменяется протекание месячных, то есть они становятся более либо менее обильными.
В том случае, если дисплазия шейки матки спровоцирована вирусом папилломы, то возможно появление остроконечных кондилом в области влагалища, вульвы и заднего прохода.
Дисплазия и беременность
В медицинской практике известны случаи, когда о дисплазии 3 степени женщина узнавала уже во время беременности. На самом деле, дисплазия в запущенной форме и беременность является не таким уж и привычным явлением, но такие случаи встречаются.
При выявлении такой патологии женщине необходимо делать повторный анализ и пройти дополнительное обследование, то есть биопсию. Такая процедура считается достаточно опасной во время беременности, поскольку слишком высока опасность выкидыша. Однако, при подозрении на третью стадию дисплазии шейки матки и серьезных отклонениях показателей от нормы стоит вопрос о здоровье и даже жизни матери.
Чаще всего врачи занимают выжидательную позицию, а консервативная или оперативная терапии подбирается пациентке уже после родов. На протяжении беременности будущая мама находится под пристальным контролем врачей и ей периодически проводится цитологическое исследование, что позволяет следить за развитием патологии в динамике. Дисплазия шейки матки 3 степени является опасным патологическим состоянием, которое нужно обязательно лечить. Именно по этой причине врачи рекомендуют сначала вылечить болезнь, а потом уж беременеть.
В том случае, если беременность все же наступила, то патология не оказывает никакого негативного воздействия на развивающийся плод. В то же время после родов при таком заболевании состояние женщины может сильно ухудшиться, поскольку в шейке детородного органа во время вынашивания ребенка может усилиться стимулирующее действие гормонов одновременно с профилеративными процессами.
Диагностика недуга при беременности

Преимущественно дисплазия протекает без появления яркой клинической картины, поэтому диагностировать ее удается лишь при осмотре у гинеколога. При начальной стадии развития патологии при осмотре в зеркалах не получится заметить изменения невооруженным глазом. Однако, как и при любом другом осмотре, пациентке выполняется цитологическое исследование мазка цервикального канала. После этого, на клеточном уровне проводится гистологическое исследование взятого материала с выявлением его типа.
Еще одним эффективным методом диагностики считается кольпоскопия, при которой маточный зев беременной пациентки удается осмотреть увеличительным прибором. С его помощью можно выявить те зоны патологического процесса, которые проблематично заметить при обычном осмотре в зеркалах. Кроме этого, специалист может сделать окрашивание участков осматриваемого эпителия раствором йода или Люголя с оценкой степени окраски. Такие методы диагностики позволяют выявлять наличие патологического процесса при беременности даже в том случае, если визуально ничего не заметно.
Лечение патологии при беременности
Борьба с дисплазией у будущих матерей имеет некоторые особенности, и связано это с тем, что выбор методов лечения достаточно ограничен. Главной задачей терапии является сохранение беременности на фоне дисплазии и активная борьба с недугом после родоразрешения. Решение о сохранении беременности принимает сама женщина и обусловлено это некоторыми моментами. При начальных стадиях дисплазии врачи разрешают сохранить ребенка при условии проведения необходимой медикаментозной терапии. При диагностировании дисплазии 3 степени проводится повторная биопсия с морфологическими исследованиями. При подтверждении диагноза может возникнуть необходимость прерывания беременности в 1 триместре, но окончательное решение принимает лишь женщина.
К медикаментозной терапии при борьбе с дисплазией маточного зева при ведении беременности прибегают при следующих показаниях:
- болезнь возникла как результат проникновения в женский организм инфекции;
- дисплазия стала последствием гормональных изменений.
В ситуации, когда заболевание развилось под воздействием вируса папилломы, женщинам не назначают противовирусное лечение, поскольку это может представлять угрозу для плода. При бактериальном инфицировании проводится антимикробное лечение с помощью местных медикаментов противовоспалительного действия. Каждый препарат подбирается индивидуально с учетом разновидности возбудителя, спровоцировавшего болезнь.
При развитии патологического процесса на фоне изменения гормонального фона высока опасность прерывания беременности. С учетом такой особенности подбирается лечение гормонами заместительными препаратами. Обычно такая терапия проводится в самом начале беременности, а во 2 триместре и 3 триместре показано токолитическое лечение при угрозе выкидыша.
При терапии запущенной стадии дисплазии при беременности могут применяться следующие методы:
- использование вагинальных суппозиториев, которые обладают противовирусным действием;
- спринцевание настоями трав и дезинфицирующими растворами с противовирусным действием;
- введение тампонов во влагалище;
- назначение прижигающих мазей.
Кроме этого, может назначаться прием следующих препаратов противовирусного действия, с помощью которых можно вылечить болезнь:
- Амизон;
- Панавир;
- Гроприносин;
- Кагоцел;
- Амиксин.
Для улучшения функционирования иммунной системы показан прием таких иммуномодуляторов, как Иммунал, Генферон, Виферон и другие.
Отзывы о терапии
Дисплазия 3 степени считается опасным заболеванием и особенно во время беременности. Такая патология требует проведения эффективной терапии, но прогноз зависит от различных факторов и индивидуальных особенностей женского организма. На форумах можно встречаются различные отзывы от женщин, столкнувшихся с такой проблемой.
Елена, 34 года, г. Москва: « У меня диагностировали дисплазию 3 степени и сказали, что состояние довольно опасное и возможно перерождение в рак. Врачи провели процедуру прижигания лазером, но у мены была эрозия в сочетании с вирусом папилломы, поэтому будут проводить исследование на онкогенные клетки. Лечение я проходила в онкодиспансере, и вся процедура заняла всего 10 минут. Несмотря на то, что дисплазия считается довольно опасным заболеванием, она все же лечиться.
Ирина, 26 лет, г. Киев: « «Несколько дней назад была у врача и мне назначили проведение биопсии, поскольку есть подозрения на дисплазию 2-3 степени. Врач сказала, что если подтвердиться последняя стадия патологии, то потребуется конизация шейки матки. Я еще не замужем и не имею детей, поэтому сильно переживаю по этому поводу. Слышала, что после такой процедуры повышается опасность самопроизвольного выкидыша при беременности».
Мария,34 года, г. Минск: «Мне поставили диагноз « дисплазия 3 степени» и буквально неделю назад провели операцию под общим наркозом. Процедуру я перенесла хорошо и уже через несколько суток забыла о болезни. Очень переживаю о том, смогу ли я родить ребенка в будущем, но врач успокаивает, что я смогу забеременеть и проблем с вынашиванием не будет.
Дисплазия шейки матки последней степени хоть и рассматривается как тяжелое предраковое состояние, но не является онкологическим заболеванием. При своевременном выявлении патологии и проведении эффективного лечения прогноз вполне благоприятный.




