Хроническая венозная недостаточность нижних конечностей чрезвычайно распространена в современном мире. В России различными ее формами страдают более 35 млн. человек, причем у 15% из них уже имеются трофические изменения кожи, открытые или рецидивирующие трофические язвы. Хроническая венозная недостаточность – патологическое состояние, характеризующееся застоем или извращением кровотока в венозной системе нижних конечностей.
Основные механизмы венозного возврата из нижних конечностей:
системное артериальное давление, передающееся на истоки венозной системы;
систоло-диастолическое движение артерий, передающееся сопутствующим венозным сосудам;
периодически возникающее во время ходьбы сдавление подошвенной венозной сети, из которой кровь эвакуируется в глубокие и поверхностные вены;
мышечно-венозная помпа голени и бедра, действие которой при сокращении мышц ведет к оттоку крови из венозных синусов в глубокие вены;
дыхательные движения грудной клетки и диафрагмы ("присасывающее" действие).
Две основные причины хронической венозной недостаточности:
Суть варикозной болезни– постепенное расширение просвета подкожных вен и перфорантов, в результате чего развивается относительная недостаточность клапанов (они остаются интактными, но створки их не смыкаются). Возникает венозный рефлюкс сверху вниз по подкожным венам (вертикальный) и из глубоких вен в поверхностные (горизонтальный).
Посттромбофлебитическая болезнь– это клинические проявления, развивающиеся в ряде случаев (70%) у больных после острых тромбозов глубоких вен и связанные с наличием венозной гипертензии и лимфовенозной недостаточности нижних конечностей (синонимы: хронический тромбофлебит, посттромботический синдром, посттромботическая болезнь, посттромбофлебитический синдром). Возникает как следствие острого тромбоза вен нижних конечностей.
Классификация (А.Н. Веденский 1986, В.С. Савельев 1983):
Локализация (изолированная, сочетанная)
нижняя полая вена;
Степень венозной недостаточности:
В диагностике посттравматического синдрома большую роль играют такие методы обследования как УЗИ сосудов и рентгенинструментальное исследование.
Качество УЗИ диагностики патологии вен нижних конечностей постоянно возрастает по мере совершенствования диагностической аппаратуры. Есть возможность оценки и направления кровотока, локализации окклюзий и декомпенсации коммуникантных вен.
Недостаток – сложность диагностики в условиях большого количества коллатеральных путей кровотока, возможны ложно-положительные, и ложно-отрицательные результаты. Рентгенинструментальное обследование позволяет более детально изучить особенности кровотока в конечности, но относится к инвазивным методикам, требует применения контрастных веществ.
Возможны варианты как антеградного, так и ретроградного контрастирования вен.
Процесс захватывает все бассейны вен нижних конечностей. Грань между тромбозом и посттромботическими изменениями глубоких вен достаточно условна. Процесс трансформации тромбов заключается в адгезии последних к венозной стенке и ретракции с частичным лизисом (плазменным и лейкоцитарным), прорастанием их фибробластами с последующей канализацией и реваскуляризацией. Эти процессы ведут к восстановлению (хотя бы частичному) просвета магистральных вен. Окклюзионные формы посттромбофлебитической болезни (глубокие вены подвергаются полной обструкции) встречаются достаточно редко. При посттромбофлебитической болезни никогда не восстанавливается целостность и функция клапанов глубоких и перфорантных вен. Отсюда вывод: при варикозной болезни и посттромбофлебитической болезни присутствуют аналогичные механизмы нарушений венозного оттока (вертикальный и горизонтальный рефлюксы), которые определяют схожие клинические симптомы.
Клиническая картина варикозной болезни и посттромбофлебитической болезниразнится на этапе сбора анамнеза болезни.
Клиническое (физикальное) обследование больных с хронической венозной недостаточностью проводится в положении больного стоя. Оценивается внешний вид конечности: цвет кожного покрова, наличие и локализация варикозных расширений подкожных вен, телеангиэктазии, наличие участков гиперпигментации и индурации кожи голени. В зависимости от степени декомпенсации венозного оттока внешние признаки болезни могут быть от едва различимых до ярко выраженных. При осмотре больного нет никакой необходимости проводить так называемые функциональные пробы поскольку вертикальный и горизонтальный рефлюксы можно достоверно определить с помощью всего лишь двух клинических тестов: несостоятельность остиального клапана большой подкожной вены определяется путем пробы Гаккенбруха – при резком повышении внутрибрюшного давления (кашель, натуживание) пальпаторно под паховой складкой в проекции сафено-феморального соустья ощущается ретроградная волна крови, эту пробу можно повторить перемещая руку ниже по ходу ствола большой подкожной вены и определяя несостоятельность стволовых клапанов этой венозной магистрали;горизонтальный рефлюкс определяют косвенно: путем пальпации дефектов в апоневрозе в тех местах, где обычно локализуются несостоятельные перфоранты.
Отличительными признаками посттромбофлебитической болезни от варикозной болезни, кроме анамнеза, являются значительные гемодинамические нарушения при наличии незначительного поверхностного варикоза (или даже его отсутствии), выраженного варикозного расширения подкожных вен в области паха и лобка.
Клиническая картина хронической венозной недостаточности весьма вариабельна поскольку зависит от ее причины, локализации венозного рефлюкса, индивидуальных особенностей венозной системы нижних конечностей и ее компенсаторных возможностей.
Выделяют четыре степени хронической венозной недостаточности:
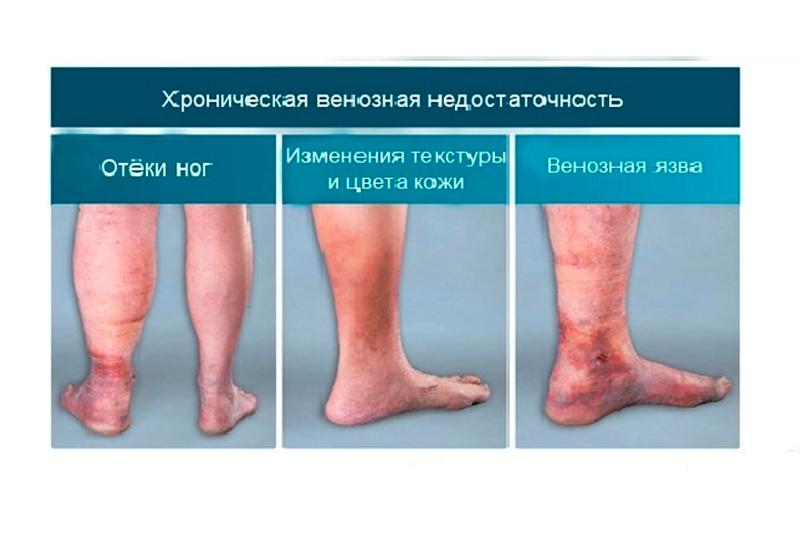
0 степень хронической венозной недостаточности – основными клиническими симптомами являются: синдром "тяжелых" ног, телеангиэктазии, ретикулярный варикоз.
I степень хронической венозной недостаточности – основные симптомы: преходящий отек, варикозная трансформация подкожных вен.
II степень хронической венозной недостаточности – основные клинические симптомы: стойкий отек, гиперпигментация, липодерматосклероз, экзема.
III степень хронической венозной недостаточности – индуративный целлюлит, трофическая язва, вторичная лимфедема.
Для выбора стратегии и тактики лечения при хронической венозной недостаточности необходимо решить следующие диагностические задачи:
уточнить причину хронической венозной недостаточности (варикозная или посттромбофлебитическая болезнь);
оценить состояние глубоких вен (их проходимость и состоятельность клапанов);
обнаружить рефлюкс через сафено-бедренное и сафено-подколенное соустья;
определить состояние клапанного аппарата стволов большой и малой подкожных вен;
выявить наличие и локализовать недостаточные перфорантные вены.
Только объективное и точное решение этих задач позволяет выбрать адекватный способ лечения и гарантирует от тактических ошибок.
Хроническая венозная недостаточность нижних конечностей (сокращенно — ХВН) — это болезненное состояние, вызванное нарушением оттока крови от нижних конечностей к сердцу. Патология выражается в изменении структуры вен и ослаблении их функциональных возможностей. В дальнейшем возможно изменение и мягких тканей нижних конечностей. Является серьезным заболеванием, требующим планомерного системного лечения, нередко с применением различных хирургических операций.
Иногда хроническую венозную недостаточность конечностей путают с варикозным расширением вен. Стоит помнить, что она может развиться в результате варикоза, как его последствие или осложнение, но варикоз и недостаточность вен — это два разных заболевания. При их одновременном диагностировании проводится параллельное лечение каждой патологии.
Отечественные флебологические исследования показали, что с диагнозом ХВН нижних конечностей сталкивается практически каждый второй россиянин. Такой высокий процент больных во многом объясняется отсутствием очевидных визуальных симптомов проблемы и связанным с этим поздним обращением к врачу. Дело в том, что хронические нарушения работы сосудистой системы, в отличие от варикоза, не всегда сопровождаются видимым изменением формы и русла вен, поэтому пациенты до последнего медлят с обращением к врачу, списывая плохое самочувствие и дискомфорт в ногах на обычную усталость.
В целом человек предрасположен к венозным патологиям в силу своего прямохождения. Именно преобладающее вертикальное положение тела создает нагрузку на сосудистую систему ног. Принцип развития болезни чрезвычайно прост и объясним.
- Классификация ХВН
- Причины хронической венозной недостаточности (ХВН)
- Механизм развития хронической венозной недостаточности (ХВН)
- Симптомы хронической венозной недостаточности (ХВН)
- Диагностика ХВН
- Лечение хронической венозной недостаточности (ХВН)
- Профилактика ХВН
Классификация ХВН
В условиях российской медицины актуальными являются две классификации: собственно, отечественная — российская — и международная, именуемая еще как классификация CEAP.
Российская классификация различает степени по клиническим симптомам:
ХВН степени 0 (ноль): симптомы отсутствуют.
ХВН 1 степени: имеет место болевой синдром, спадающие отечность и тяжесть в ногах. Тревожат ночные судороги.
ХВН 2 степени: отечность голеней приобретает непроходящий характер, появляется экзема, гиперпигментация.
ХВН 3 степени: наличие открытой или уже зажившей трофической язвы.
Несмотря на кажущуюся абсурдность нулевой стадии ХВН, она нередко встречается в медицинской практике: когда у пациента очевидно наблюдаются измененные варикозные вены, но при этом отсутствует болевой синдром и другие жалобы, обычно тревожащие пациентов с венозной недостаточностью ног.
В международной квалификации учитывается гораздо больше проявлений и свойств болезни. В расчет принимаются клинические проявления симптомов болезни, её причина, анатомия поражения, наличие патогенных физиологических процессов, трудоспособность пациента. В ходе обследования каждому пункту присваивается от нуля до двух баллов — в зависимости от степени его выраженности.
Шкала трудоспособности выглядит следующим образом:
- 0: у пациента отсутствуют какие бы то ни было симптомы нарушений работы сосудов.
- 1: пациент трудоспособен без поддерживающих средств и препаратов, несмотря на наличие симптомов.
- 2: пациент трудоспособен при использовании поддерживающих средств и препаратов.
- 3: пациент нетрудоспособен, несмотря на применение поддерживающих средств и препаратов.
Шкала клинических проявлений в международной классификации:
- 0: отсутствие проявлений. Визуальный осмотр и пальпация не позволяют обнаружить признаки венозной недостаточности.
- 1: наличие сосудистых звездочек и сеточек — телеангиоэктазий.
- 2: визуальные признаки варикозно расширенных вен, изменение их русла и формы.
- 3: наличие проходящей отечности.
- 4: различные дерматологические проявления — венозная экзема, гиперпигментация, липодерматосклероз (воспалительный процесс).
- 5: остаточные дерматологические признаки на фоне зажившей язвы.
- 6: дерматологические признаки на фоне свежей открытой язвы.
Международная анатомическая классификация:
В этом разделе врач описывает локализацию язвы, тип пораженной вены и фиксирует уровень поражения. Эта классификация предназначена для описания процесса: какие вены поражены? Глубокие. Поверхностные, перфорантные. Какая именно вена поражена? Нижняя полая, большая подкожная. Насколько сильное разрушение тканей уже произошло?
Классификация в разрезе патофизиологических проявлений и аспектов:
- наличие рефлюксов (PR).
- наличие обструкции (PO).
- комбинирование и рефлюксов, и обструкции (PR.O).
Классификация причин (этиологическая классификация):
- первичная хроническая венозная недостаточность вызвана врожденными патологиями (EC).
- причина первичного развития заболевания неизвестна.
- вторичная ХВН, спровоцированная иными заболеваниями венозной системы (тромбозом, травмами и другими причинами).
Причины хронической венозной недостаточности (ХВН)
Причинами хронической венозной недостаточности являются различные патологии, нарушающие ход кровотока. Они могут быть врожденными и приобретенными в результате внутренних или внешних факторов. Установить причину может только врач флеболог в результате исследования состояния русла и формы вен, их стенок, кровотока и других факторов, которые могли бы сказаться на состоянии сосудистой системы.
Высок риск развития ХВН нижних конечностей в результате различных сосудистых заболеваний и синдромов:
- Хроническое варикозное расширение вен;
- Синдром Клиппель-Треноне;
- Синдром Парке-Вебера-Рубашова;
- Посттромбофлебическая болезнь;
- Тромбофлебит;
- Врожденная патология глубоких и поверхностных вен и т.д.
При этом есть масса различных физиологических процессов и факторов, на первый взгляд, не связанных с венозной системой, но при этом способствующих развитию венозной недостаточности.
К венозной недостаточности склонны женщины. Это объясняется высоким уровнем эстрогенов, продолжительной нагрузкой на ноги во время беременности, более высокой, чем у мужчин, продолжительностью жизни и, следовательно, большей изнашиваемостью венозной системы. Также у женщин риск ХВН повышается при приеме различных гормональных препаратов и контрацептивов.
Что касается людей пожилого возраста, то они склонны к развитию венозных синдромов в результате более продолжительных внутренних нагрузок на венозную систему и воздействия негативных внешних факторов на организм в целом. В том числе свою играет роль обильный прием лекарственных препаратов, поддерживающих жизнедеятельность организма в пожилом возрасте.
На развитии заболевания сказывается такой фактор как наследственность. Как правило, генетическая предрасположенность выражена дефицитом коллагена в клетках и недоразвитием венозных стенок.
В группу риска входят люди, ведущие малоподвижный образ жизни. Долгое пребывание в сидячей или стоячей позе пагубно сказывается на состоянии венозной системы. Также опасности подвергаются люди, регулярно испытывающие статические физические нагрузки.
К ХВН могут привести такие факторы как проблемы желудочно-кишечного тракта и запоры.
Ожирение и малая подвижность тоже не сказываются на состоянии венозной системы положительно и увеличивают риски венозной недостаточности.
Различные факторы, провоцирующие хроническую недостаточность сосудистой системы, требуют отдельного от неё лечения.
Механизм развития хронической венозной недостаточности (ХВН)
Как и любое заболевание, развивается постепенно. Первоначальное отсутствие видимых признаков может смениться появлением тяжелых трофических язв на поздних стадиях болезни.
Прежде, чем начать разбираться в различных факторах, вызывающих хроническую венозную недостаточность, надо в первую очередь понять механизм здоровой работы сосудов.
Вены осуществляют транспортировку бедной кислородом крови от ног к сердцу. При этом перемещение идет снизу вверх, против силы тяжести, что затрудняет процесс.
В условиях слабости венозной стенки и отсутствия в ней мышц, которые могли бы участвовать в подъеме, транспорт крови осуществляется за счет нескольких сил. Во-первых, это остаточное артериальное давление. Во-вторых, работа клапанной системы (клапаны устроены так, что в здоровом состоянии пропускают кровь только в направлении кверху, блокируя её обратный отток). В-третьих, это работа икроножных мышц и сухожилий, между которыми проходит русло вен: мышцы сокращаются и сдавливают вену, выдавливая кровь наверх.
Кроме того, важно понимать роль клеток эндотелия в сохранении здоровья человека. Эндотелий — это плоские клетки мезенхимного происхождения. Эндотелий выстилает внутреннюю сосудистую стенку вены и отвечает за борьбу с образованием тромбов за счет выработки оксида азота. В пораженных венах клетки эндотелия начинают погибать, а их место занимают тромбоциты. В довольно скором времени из них образуется пристеночный микротромб. Чем больше клеток эндотелия погибает, тем крупнее становится образующийся на их месте микротромб. Вене для здоровой работы начинает не хватать оксида азота, уровень которого падает вместе с погибающим эндотелием. С уменьшением числа клеток эндотелия риск развития тромбоза растет. Нарушение функции эндотелия во многом определяет развитие сердечно-сосудистых заболеваний.
Таким образом, здоровый ток крови зависит от нескольких различных факторов. Если один или несколько из них теряют свою силу, запускается процесс формирования венозной недостаточности.
В результате нарушения транспорта крови начинается её застой и накопление в венах конечностей. Венозные стенки не выдерживают давления и начинают деформироваться, расширяясь. Расширение вены под клапаном становится причиной нарушения его работы. На этой степени венозная недостаточность дополняется клапанной несостоятельностью вен.
Так как появляющиеся симптомы влекут за собой новые, следующая степень болезни дополняется рефлюксом, вызванным несостоятельностью клапанов. Рефлюкс — это патологический сброс венозной крови вниз по руслу вены. Объем застойной крови в голенях постепенно увеличивается, приводит к еще большему перерастяжению и истончению венозной стенки, деформированию сосудов, скручиванию их в узлы. Сосуды становятся проницаемыми, сквозь их стенки в окружающие ткани начинает поступать плазма, приводящая к отеку. Процесс атрофии тканей нижних конечностей замыкает патологический процесс. Без адекватного лечения венозная недостаточность постоянно прогрессирует, приводя в том числе к необратимым хроническим процессам.
Симптомы хронической венозной недостаточности (ХВН)
Первые недомогания появляются еще до оформления визуальных симптомов варикоза — изменения русла и формы сосудов. Пациенты испытывают тяжесть в нижних конечностях, периодическую отечность, проходящую в моменты отдыха. Ночами возникают судороги икроножных мышц. Кожа голени начинает изменяться вначале на внутренней части ее нижней трети — на так называемой дистальной поверхности. Кожа становится сухой, теряет эластичность и упругость. Появляется гипер- и гипопигментация (последняя — реже). Несмотря на наличие у пациента всех перечисленных симптомов, вены долгое время могут сохранять здоровое русло и форму, не изменяясь визуально.
Застой крови в ногах провоцирует слабое самочувствие больных, головокружения и даже обмороки. Из-за уменьшения общего объема циркулирующей в организме крови, пациенты с трудом переносят любые нагрузки. С ухудшением кровообращения и прогрессированием болезни, запускается процесс образования трофических язв. Сначала они выглядят как мелкие дефекты и повреждения кожи, постепенно сливаясь в крупную раневую поверхность.
Диагностика ХВН
Первый этап обследования — визуальный и мануальный осмотр пациента, фиксирование врачом всех жалоб и сбор полного анамнеза. На основании этих данных врач может сделать предварительное заключение, которое должно быть подтверждено аппаратной диагностикой. Для этого могут быть назначены флебография, УЗДГ нижних конечностей, дуплексное ангиосканирование.
Лечение хронической венозной недостаточности (ХВН)
Лечение ХВН нижних конечностей базируется на терапевтическом и хирургическом лечении. Основной упор делается на терапевтическое лечение и прием лекарственных препаратов, потому что именно системная терапия является основой полного выздоровления пациента. Хирургическое удаление вен, пораженных варикозом, порою необходимо для борьбы с болезнью, но без планомерного системного лечения выздоровление невозможно. Необходимо в обязательном порядке полностью восстановить здоровую работу венозной и лимфатической системы организма.
Важный момент — ответственный и сознательный подход к лечению. Для скорого выздоровления пациент должен понимать специфику заболевания, знать, какие повседневные привычки и занятия поспособствуют лечению, а какие — наоборот. Любые средства лечения бессильны, если пациент будет пренебрегать элементарными правилами поддержания здоровья сосудов.
Терапевтическое лечение проводится курсами. Продолжительность каждого курса, их общее число и конкретные лекарственные средства определяются врачом флебологом и могут корректироваться по ходу лечения. Средняя продолжительность одного курса — порядка 2-2,5 месяцев. При необходимости пациенту назначаются препараты местного применения (кремы, мази) и медикаменты общего воздействия (флеботробные препараты). В обязательном порядке используются средства компрессии: эластичное бинтование и компрессионное белье. Иногда назначаются кортикостероидные препараты.
К хирургической помощи прибегают в случаях, когда для эффективного лечения необходимо удалить варикозно расширенные сосуды или решить проблему патологических венозных сбросов. В помощи хирурга нуждается порядка одной десятой всех пациентов. Нередко в лечении прибегают к Бф href="https://www.mosmedportal.ru/procedure/miniflebehktomiya/">минифлебэктомии — наиболее щадящему методу малоинвазивного удаления варикозных вен. При этом одна операция не гарантирует выздоровления. Необходимо пройти долгое системное лечение.
Конечной целью лечения хронической венозной недостаточности является выздоровления пациента и недопущение рецидивов синдрома в будущем.
Профилактика ХВН
Профилактика заключается в здоровом образе жизни, предупреждении проблем желудочно-кишечного тракта, поддержании умеренной физической активности. Людям, входящим в группу риска, следует пристально следить за статическими и динамическими нагрузками на организм. Кроме того, необходимо быть внимательными, принимая препараты для лечения различных патологий, не связанных с сердечно-сосудистой системой — такие препараты могут обладать побочным негативным эффектом.
При обращении к врачам за медицинской помощью пациенты группы риска должны сообщать о своей склонности к развитию варикозных и других сосудистых патологий. Также по назначению врача стоит пользоваться компрессионным бельем, помогающим поддерживать сосуды в надлежащей форме.
Хроническая венозная недостаточность – это патология, обусловленная нарушением венозного оттока в нижних конечностях. При ХВН отмечаются отеки и пигментные нарушения голеней, утомляемость и тяжесть в ногах, судороги по ночам. Прогрессирующая венозная недостаточность вызывает появление трофических язв. Диагноз выставляется на основании ультразвукового исследования вен, флебографии. Лечение проводится консервативными (эластичное бинтование, медикаментозная терапия) или хирургическими методами (флебэктомия, минифлебэктомия).
МКБ-10
Общие сведения
По данным зарубежной флебологии, от 15 до 40% населения развитых стран страдает теми или иными заболеваниями венозной системы, причем у 25% пациентов выявляются признаки хронической венозной недостаточности. Российские исследования говорят о том, что при детальном обследовании признаки ХВН определяются у каждого второго россиянина в возрасте от 20 до 50 лет, причем от 5 до 15% населения страдает от декомпенсированной хронической венозной недостаточности, которая в 4% случаев сопровождается трофическими язвами. Широкая распространенность этого патологического состояния обусловлена прямохождением, вследствие которого повышенная нагрузка на вены нижних конечностей становится практически неизбежной.
В качестве важнейшей проблемы, оказывающей негативное влияние на развитие и прогрессирование ХВН, следует отметить позднее обращение пациентов за врачебной помощью. Значительная часть больных полагает, что симптомы хронической венозной недостаточности являются нормальным следствием утомления и продолжительных статических нагрузок. Некоторые недооценивают тяжесть патологии и не отдают себе отчет в том, к каким осложнениям может привести ХВН. Наряду с недостатком информации, определенную негативную роль играет реклама «чудодейственных» средств, которые якобы могут полностью устранить венозную патологию. В настоящее время медицинскую помощь получает всего около 8% больных с ХВН.
Нередко хроническую венозную недостаточность путают с варикозным расширением вен нижних конечностей. Однако, эти состояния не тождественны. ХВН может выявляться и при отсутствии видимых изменений поверхностных вен на ногах. Хроническая венозная недостаточность развивается, как следствие ряда врожденных и приобретенных патологических состояний, приводящих к нарушению оттока по глубоким венам нижних конечностей.

Причины ХВН
Хроническая венозная недостаточность может возникать при следующих состояниях:
- длительно текущем варикозном расширении вен нижних конечностей;
- посттромбофлебитическом синдроме;
- врожденной патологии глубокой и поверхностной венозных систем (врожденная гипо- или аплазия глубоких вен – синдром Клиппель-Треноне, врожденные артериовенозные свищи – синдром Парке-Вебера-Рубашова).
Иногда хроническая венозная недостаточность развивается после перенесенного флеботромбоза. В последние годы в качестве одной из причин, приводящих к развитию ХВН, выделяют флебопатии – состояния, при которых венозный застой возникает в отсутствие инструментальных и клинических признаков патологии венозной системы. В редких случаях хроническая венозная недостаточность развивается после травм.
Существует ряд неблагоприятных факторов, при которых возрастает риск развития хронической венозной недостаточности:
- Генетическая предрасположенность. К развитию патологии приводит генетически обусловленная недостаточность соединительной ткани, которая становится причиной слабости сосудистой стенки вследствие недостатка коллагена.
- Женский пол. Возникновение хронической венозной недостаточности обусловлено высоким уровнем эстрогенов, повышенной нагрузкой на венозную систему в период беременности и родов, а также более высокой продолжительностью жизни.
- Возраст. У людей старшего поколения вероятность развития ХВН увеличивается в результате длительного воздействия неблагоприятных факторов.
- Прием гормональных контрацептивов и других гормонсодержащих препаратов (вследствие повышения уровня эстрогенов).
- Недостаточная двигательная активность, ожирение.
- Продолжительные статические нагрузки (долгие поездки в транспорте, стоячая или сидячая работа), постоянный подъем тяжестей.
- Хронические запоры.
Патогенез
Кровь из нижних конечностей оттекает через глубокие (90%) и поверхностные (10%) вены. Отток крови снизу вверх обеспечивает ряд факторов, важнейшим из которых является сокращение мышц при физической нагрузке. Мышца, сокращаясь, давит на вену. Под действием силы тяжести кровь стремится вниз, однако ее обратному оттоку препятствуют венозные клапаны. В результате обеспечивается нормальный ток крови по венозной системе. Сохранение постоянного движения жидкости против силы тяжести становится возможным, благодаря состоятельности клапанного аппарата, стабильному тонусу венозной стенки и физиологическому изменению просвета вен при изменении положения тела.
В случае, когда страдает один или несколько элементов, обеспечивающих нормальное движение крови, запускается патологический процесс, состоящий из нескольких стадий. Расширение вены ниже клапана приводит к клапанной несостоятельности. Из-за постоянного повышенного давления вена продолжает расширяться снизу вверх. Присоединяется венозный рефлюкс (патологический сброс крови сверху вниз). Кровь застаивается в сосуде, давит на стенку вены. Проницаемость венозной стенки увеличивается. Плазма через стенку вены начинает пропотевать в окружающие ткани. Ткани отекают, их питание нарушается.
Недостаточность кровообращения приводит к накоплению в мелких сосудах тканевых метаболитов, локальному сгущению крови, активизации мактофагов и лейкоцитов, увеличению количества лизосомальных ферментов, свободных радикалов и местных медиаторов воспаления. В норме часть лимфы сбрасывается через анастомозы в венозную систему. Повышение давления в венозном русле нарушает этот процесс, приводит к перегрузке лимфатической системы и нарушению оттока лимфы. Нарушения трофики усугубляются. Образуются трофические язвы.
Классификация
В настоящее время российские флебологи используют следующую классификацию ХВН:
- Степень 0. Симптомы хронической венозной недостаточности отсутствуют.
- Степень 1. Пациентов беспокоят боли в ногах, чувство тяжести, преходящие отеки, ночные судороги.
- Степень 2. Отеки становятся стойкими. Визуально определяется гиперпигментация, явления липодерматосклероза, сухая или мокнущая экзема.
- Степень 3. Характеризуется наличием открытой или зажившей трофической язвы.
Степень 0 была выделена клиницистами не случайно. На практике встречаются случаи, когда при выраженном варикозном изменении вен пациенты не предъявляют никаких жалоб, и симптомы хронической венозной недостаточности полностью отсутствуют. Тактика ведения таких больных отличается от тактики лечения пациентов с аналогичной варикозной трансформацией вен, сопровождающейся ХВН 1 или 2 степени.
Существует международная классификация хронической венозной недостаточности (система CEAP), учитывающая этиологические, клинические, патофизиологические и анатомо-морфологические проявления ХВН. Классификация ХВН по системе CEAP:
Клинические проявления:
- 0 – визуальные и пальпаторные признаки болезни вен отсутствуют;
- 1 – телеангиоэктазии;
- 2 – варикозно расширенные вены;
- 3 – отеки;
- 4 – кожные изменения (гиперпигментация, липодерматосклероз, венозная экзема);
- 5 – кожные изменения при наличии зажившей язвы;
- 6 – кожные изменения при наличии свежей язвы.
Этиологическая классификация:
- причиной ХВН является врожденная патология (EC);
- первичная ХВН с неизвестной причиной (EP);
- вторичная ХВН, развившаяся вследствие тромбоза, травмы и т.д. (ES).
Анатомическая классификация.
Отражает сегмент (глубокие, поверхностные, коммуникантные), локализацию (большая подкожная, нижняя полая) и уровень поражения.
Классификация с учетом патофизиологических аспектов ХВН:
- ХВН с явлениями рефлюкса (PR);
- ХВН с явлениями обструкции (PO);
- ХВН с явлениями рефлюкса и обструкции (PR,O).
При оценке ХВН по системе CEAP применяется система баллов, где каждый признак (боль, отек, хромота, пигментация, липодерматосклероз, язвы, их длительность, количество и частота рецидивов) оцениваются в 0, 1 или 2 балла.
В рамках системы CEAP применяется также шкала снижения трудоспособности, согласно которой:
- 0 – полное отсутствие симптомов;
- 1 – присутствуют симптомы ХВН, пациент трудоспособен и не нуждается в поддерживающих средствах;
- 2 – пациент может работать полный день, только если использует поддерживающие средства;
- 3 – пациент нетрудоспособен, даже если использует поддерживающие средства.
Симптомы ХВН
Хроническая венозная недостаточность может проявляться разнообразной клинической симптоматикой. На ранних стадиях появляется один или несколько симптомов. Пациентов беспокоит тяжесть в ногах, усиливающаяся после длительного нахождения в вертикальном положении, преходящие отеки, ночные судороги. Отмечается гипер- (реже – гипо-) пигментация кожи в дистальной трети голени, сухость и потеря эластичности кожных покровов голеней. Варикозно расширенные вены в начальной стадии хронической венозной недостаточности появляются не всегда.
По мере прогрессирования ХПН усугубляется локальная недостаточность кровообращения. Трофические нарушения становятся более выраженными. Образуются трофические язвы. Депонирование значительного объема крови в нижних конечностях может приводить к головокружениям, обморокам, появлению признаков сердечной недостаточности. Из-за уменьшения ОЦК пациенты с выраженной хронической венозной недостаточностью плохо переносят физические и умственные нагрузки.
Диагностика
Диагноз выставляется на основании анамнестических данных, жалоб пациента, результатов объективного и инструментального исследования. Заключение о степени нарушения венозного оттока делается на основании УЗДГ вен нижних конечностей и дуплексного ангиосканирования. В некоторых случаях для уточнения причины ХПН производится рентгенконтрастное исследование (флебография).
Лечение ХВН
При определении тактики лечения хронической венозной недостаточности, следует четко понимать, что ХВН – системный патологический процесс, который невозможно устранить, удалив одну или несколько поверхностных варикозно расширенных вен. Целью терапии является восстановление нормальной работы венозной и лимфатической системы нижних конечностей и предупреждение рецидивов.
Лечение при ХВН должно подбираться индивидуально. Терапия должна быть курсовой. Одним пациентам показаны короткие или эпизодические курсы, другим – регулярные и длительные. Средняя продолжительность курса должна составлять 2-2,5 месяца. Прием лекарственных препаратов необходимо комбинировать с другими способами лечения ХВН. Для достижения хороших результатов необходимо активное участие больного. Пациент должен понимать суть своей болезни и последствия отступлений от рекомендаций врача.
Основное значение в процессе лечения ХВН имеют консервативные методики: лекарственная терапия (флеботробные средства) и создание дополнительного каркаса для вен (эластическая компрессия). Препараты для местного применения: раневые покрытия, мази, кремы, антисептики и кремы назначаются при наличии соответствующих клинических проявлений. В некоторых случаях показаны кортикостероидные препараты.
Хирургическое лечение проводится для устранения патологического венозного сброса и удаления варикозно расширенных вен (флебэктомия). В оперативном лечении нуждается около 10% пациентов с хронической венозной недостаточностью. При развитии ХВН на фоне варикоза часто прибегают к малоинвазивной минифлебэктомии.
Профилактика
Профилактика ХВН включает в себя зарядку, регулярные прогулки, предупреждение запоров. Необходимо по возможности ограничить время нахождения в статическом положении (стояние, сидение). Следует исключить бесконтрольный прием гормональных препаратов. Пациентам из группы риска, особенно – при назначении эстрогенов показано ношение эластичных чулок.




