Сердечная аритмия: симптомы, диагностика и лечение
 Аритмия – это отклонение частоты сердцебиения от нормального значения. В нормальном состоянии диапазон числа сокращений сердечной мышцы достаточно широк. Частота сердцебиения зависит от физической нагрузки на организм человека, от эмоционального состояния. При сильных эмоциях количество ударов сердца в минуту значительно увеличивается. Увеличение количества ударов сердца в минуту без видимой причины называется тахикардией. Наоборот, снижение количества ударов – брадикардией. Если имеют место преждевременные колебания сердца, то эти сокращения называются экстрасистолы. Если ритм сердца задерживается или проходит по путям, отличным от нормальных, то такой процесс называют аритмия. Такое патологическое сердцебиение может быть как регулярным, так и нерегулярным.
Аритмия – это отклонение частоты сердцебиения от нормального значения. В нормальном состоянии диапазон числа сокращений сердечной мышцы достаточно широк. Частота сердцебиения зависит от физической нагрузки на организм человека, от эмоционального состояния. При сильных эмоциях количество ударов сердца в минуту значительно увеличивается. Увеличение количества ударов сердца в минуту без видимой причины называется тахикардией. Наоборот, снижение количества ударов – брадикардией. Если имеют место преждевременные колебания сердца, то эти сокращения называются экстрасистолы. Если ритм сердца задерживается или проходит по путям, отличным от нормальных, то такой процесс называют аритмия. Такое патологическое сердцебиение может быть как регулярным, так и нерегулярным.
Процессы аритмии могут возникать в различных областях сердца: в предсердии и в желудочках. Аритмии, возникающие в желудочках, в большей части не угрожают жизни, но вызывают наиболее тяжелое состояние больного. Большая часть аритмий не влияют на функцию сердца как насоса крови. Поэтому большого риска для жизни человека не существует. Но сами по себе такие состояния могут причинять пациенту большое беспокойство. Хотя, как только человек поймет, что такое его состояние не угрожает жизни, беспокойство проходит.
Симптомы аритмии
Те чувства, которые испытывает человек, страдающий аритмией, могут значительно различаться. Основным признаком аритмии является ощущение биения сердца в положении лежа на левом боку. Но ритм своего сердца могут чувствовать даже абсолютно здоровые люди. Если человек страдает аритмией, то нетипичный сердечный ритм он чувствует регулярно.
Если возникает аритмия, то из-за недостатка кислорода, доставляемого к органам, и в частности к головному мозгу, может возникать головная боль, обморок и головокружение. При частом появлении описанных выше симптомов необходимо обратиться к врачу для обследования.
Причины аритмии
Основными и самыми распространенными причинами является злоупотребление алкоголем, курение, физическое и эмоциональное перенапряжение, стресс и депрессивное состояние. На качество сокращений сердца может повлиять патологическое состояние щитовидной железы, некоторые лекарства дают эффект аритмии. Это, например, препараты для нормализации высокого давления и лечения легких. Аритмия часто является следствием тяжелой патологии сердца, поэтому прежде всего необходимо лечить основной недуг, повлекший ее за собой. Это такие тяжелые патологии, как ишемическая болезнь, отклонения в состоянии клапанов сердца, проявление сердечной недостаточности. Иногда аритмии возникают словно на ровном месте без определенной причины.
Диагностика заболевания
В диагностике любого типа аритмии важно максимально точно описать симптомы и ощущения. Врачу необходимо знать частоту сердечных сокращений, низкая она или высокая, как часто возникает такое состояние, как долго по времени проходит приступ, сопровождается ли головокружением, головными болями, были ли обмороки, боли в области груди, одышкой и другие странные ощущения.
Кроме того, врачу нужно рассказать, в каких ситуациях возникают эти ощущения: в спокойном состоянии или при физической нагрузке. Как происходит болезненный процесс, начинается резкой болью или постепенно интенсивность ее увеличивается. Для более точного определения состояния пациента проводятся различные клинические исследования. Основной способ обнаружить отклонения в сердечном ритме – это кардиограмма. Это исследование дает возможность получить графическую схему, которая отображает частоту и интенсивность сердцебиения.
Более основательным исследование сердечного ритма делает холтеровское мониторирование. пройти которое можно в нашей клинике. Пациент носит монитор с собой в течение суток. Прибор регистрирует сердечный ритм в каждый момент времени. В дополнение к этому исследуемый ведет регулярные записи о своих действиях и ощущениях. Этот метод позволяет выявить серьезные отклонения и их частоту более точно.
Если аритмия может угрожать жизни, а состояние больного довольно серьезное, то исследование сердцебиения проводятся в условиях госпитализации человека. В этих случаях проводят электрофизиологическое исследование. Здесь применяется специальный зонд, вводимый по вене прямо в сердце. Для точной диагностики стояния больного применяются различные стимулирующие средства и особые методы контроля за сердечной деятельностью.
Лечение аритмии
Часто при назначении врачом небольшой дозы лекарства и при коррекции образа жизни – отказа от курения, алкоголя, от интенсивных физических и эмоциональных нагрузках, — аритмия постепенно проходит.
Для лечения ярко выраженных аритмий, а также тяжелых состояний, применяются электрокардиостимулятор. Это прибор, заменяющий работу сердца. С помощью электрических импульсов он сообщает сердцу ритм с правильной частотой и интенсивностью. Этот прибор вживляется под кожу пациенту в области груди. Специальные электроды, которые направляются к сердцу по сосудам, и сообщают ему электрический импульс. Благодаря современным технологическим разработкам в области медицины, батареи, которые поддерживают работу прибора, могут находиться в рабочем состоянии от 8 до 10 лет. Прибор разработан так, что ни посторонние микроволны, ни электрические приборы, ни радары и прочая техника не сбивают работу кардиостимулятора. Исключение составляют только приборы магнитно-резонансной томографии и другие приборы, предназначенные для физиолечения.
Электрокардиостимуляторы используются в основном в таких случаях, когда в результате аритмии сердце совершает малое число сокращений. Тогда стимулятор нормализует ритм, доводит число сокращений до нормального. В обратном случае, когда аритмия сопровождается слишком интенсивным сердцебиением, стимулятор используется очень редко.
В некоторых серьезных случаях при аритмии требуется хирургическое вмешательство. Если аритмия обусловлена ишемической болезнью сердца, то в этом случае проводится операция под названием баллонная ангиопластика или аортокоронарное шунтирование. Иногда аритмия вызвана отклонением в работе электрического центра в сердце. Оно ликвидируется катетерной аблацией, когда катетер вводят в сердце и посредством его наносят ряд разрядов радиочастотного тока.
Аритмия, возникшая после инфаркта миокарда, лечится операцией на открытом сердце, в ходе которой удаляют поврежденную мышцу, мешающую нормальной работе сердца.
Аритмия сердца
Само заболевание, аритмия, представляет из себя нарушение ритма сердечных сокращений. Частота сердцебиения, здорового человека, в покое, в норме составляет от 65 до 90 ударов в минуту. При одинаковых промежутках между этими сокращениями, сам человек работу сердца, практически, не ощущает. Любые изменения ритмичности, как удлинение, так и укорочение интервалов между сокращениями, принято считать аритмией.
Причины аритмии
Всего несколько видов аритмии сердца и каждому из них характерны свои специфические причины, но есть и те, которые свойственны сразу для нескольким типам. В основном данное состояние провоцируется курением, чрезмерными физическими нагрузками, бесконечными стрессами и употреблением большого количества алкоголя. Также, способствуют учащению или урежению ритма сердечных сокращений патологические процессы в щитовидной железе, которые сопровождаются снижением ее функции; некоторые лекарственные средства, в частности антигипертензивные и, направленные на лечение легочных патологий. Самой частой причиной аритмических состояний являются заболевания сердца органического происхождения, такие как клапанная недостаточность или ишемия. Очень часто причину сбоев сердечного ритма диагностировать не удается.
Симптомы аритмии
Вся симптоматика при данной патологии, весьма, индивидуальна и субъективна, так как большинство людей, не имеющих заболеваний сердечно сосудистой системы, способны ощущать сердцебиение. В основном, это отмечается в положении лежа на левом боку и носит приходящий характер. Очень часто, ощущение работы собственного сердца пугает людей, но это далеко не всегда является следствием тяжелой кардиальной патологии. Для пациентов, страдающих заболеваниями сердца, подобные состояния возникают неоднократно.
Некоторые аритмии, в начальных стадиях, могут протекать субклинически или со слабой симптоматикой, а некоторые, с весьма яркой клиникой картиной, но в основном, не имеют очень серьезных последствий для организма. Самым важным является сама патология сердца, нежели ее проявление в качестве аритмии. За счет нарушений ритма происходит такое состояние как кардиальная недостаточность, что может сопровождаться головокружением и обмороками. При подобных проявлениях, необходима экстренная диагностика и своевременное лечение.
Лечение аритмии
Некоторые виды аритмий не представляют опасности для здоровья и, тем более, жизни. Они не требуют принятия мер по нормализации ритма, так это случается редко и, в основном, происходит на фоне чрезмерной нагрузки. Если явление экстрасистолии происходит довольно часто, то это требует особого внимания и, соответственно, лечения. Сам процесс лечения аритмии, в отдельных случаях, весьма сложный, так как действия того или иного антиаритмогенного препарата предугадать невозможно. В таких случаях терапия подбирается индивидуально, учитывая все побочные действия препаратов и их дозировку. Возможно также сочетание нескольких видов лекарственных антиаритмических веществ, которые в комбинации, способны оказать желаемое действие. Не редко, подобрать терапию так и не удается, ввиду резистентности аритмии, а в некоторых случаях данные лекарства способны ухудшить состояние. Или приходится назначать очень высокие дозировки, благодаря которым процесс возможно купировать. Исходя из сказанного, лечением аритмии, как самостоятельного заболевания, так и симптома должен заниматься очень квалифицированный специалист с большим опытом в данной теме.
Вместе с лечением самой аритмии, необходимо уделять внимание и основному заболеванию, вследствие которого она развилась. Если имеется место сердечной недостаточности, то, соответственно, необходимо лечить в первую очередь именно ее, но а если причиной является гипертермия — то, соответственно, необходимо принять меры по снижению температуры тела. В большинстве случаев купировать приступ аритмии способен сам пациент, так как свой организм больной знает лучше доктора, но это не всегда оправдано.
Бывают ситуации, когда у пациента нет возможности обратиться к специалисту. Специально для этого случая постараюсь объяснить, как в данной ситуации поступают сами врачи. Конечно же давать рекомендацию по лечению всех видов аритмий не представляется возможным, так как этом процесс, весьма, индивидуален и каждому пациенту необходим свой подход. В настоящее время на российском рынке появилось множество препаратов, способных корректировать сердечный ритм, но не одно из них не является панацеей. Еще раз повторюсь, что самым главным в правильной диагностике и назначения терапии должен быть индивидуальный подход, учитывая все сопутствующие патологии, а также необходимо знание самих механизмов процесса, врачебный опыт и болезней органов кровообращения.
Обследования при аритмиях
Сердце человека работает всю жизнь. Оно сокращается и расслабляется примерно от 60 до 100 раз в минуту в покое. В фазе систолы сердце сокращается, обеспечивая ток крови и доставку кислорода и питательных веществ по всему организму. В фазе диастолы оно отдыхает. Очень важно, чтобы сердце сокращалось через одинаковые промежутки времени. Любое нарушение частоты, ритмичности и последовательности сокращений сердечной мышцы ведет к проблемам.
Сокращения сердечной мышцы обеспечиваются электрическими импульсами, которые возникают в синусном узле и затем распространяются по проводящим путям, достигая мышечных волокон. Поэтому, чтобы сердечный «мотор» работал исправно, необходима ритмичная регуляция электрических импульсов и четкое, слаженное их проведение по всему сердцу.
Ритм сокращений сердца регулирует эндокринная система (посредством содержащихся в крови гормонов) и вегетативная нервная система. Поэтому основные причины нарушений ритма — это изменения нервной и эндокринной регуляции. Ваш врач, Любовь Андреевна, абсолютно прав, направив вас делать анализ на гормоны.
Тахикардия и брадикардия
Увеличение частоты сердечных сокращений (более 100 в минуту) называется синусовой тахикардией. Сокращения мышцы сердца при этом полноценные и картина работы сердца на электрокардиограмме (ЭКГ) не изменяется, просто регистрируется учащенный ритм. Тахикардия может быть реакцией здорового человека на стресс, необычную ситуацию или физическую нагрузку.
Урежение частоты сердечных сокращений (реже 60 в минуту) называется синусовой брадикардией. Такое состояние нередко возникает у тренированных физически людей. Однако брадикардией сопровождаются и заболевания эндокринных органов, отравления, переохлаждение и т.д.
Кроме того, в числе нарушений сердечного ритма встречаются экстрасистолия (внеочередные сокращения), мерцательная аритмия (беспорядочный, полностью нарушенный ритм), пароксизмальная тахикардия (внезапное учащение сердечного ритма до 150-200 ударов в минуту) и др.
При тахикардии, экстрасистолии или мерцательной аритмии человек описывает свои ощущения как «сильное сердцебиение» или «перебои в сердце», ощущает замирание, остановку сердца. При этом бывают головокружения, а в редких случаях — потеря сознания.
Традиционный способ борьбы с перебоями в работе сердца — это прием корвалола, валокордина и т. п. Однако самолечение недопустимо, ведь наряду с относительно неопасной аритмией, хорошо поддающейся лечению, встречаются жизнеугрожающие нарушения ритма сердца. Определить степень опасности аритмии и ее происхождение может только врач-кардиолог или аритмолог. Он же после проведения полного обследования назначает лечение. Если аритмия — это не самостоятельное заболевание, а симптом другой болезни, то обязательно проводится лечение первичного недуга.
Основным методом диагностики нарушений сердечного ритма служит электрокардиограмма. Но если аритмия развивается эпизодически и «уловить» ее тяжело, применяется суточный мониторинг ЭКГ по Холтеру — запись электрокардиограммы в течение нескольких часов или суток. При этом пациент ведет обычный образ жизни (установленные на груди датчики не мешают), но отмечает по часам выполняемые им действия (сон, отдых, физические нагрузки). При расшифровке врач сопоставляет данные ЭКГ с записями пациента: выясняет частоту, длительность, время и причины аритмии.
Применяются для диагностики нарушений ритма и более современные электрофизиологические методы исследования: внутрисердечные (из внутренней полости сердца) и черезпищеводные.
В ваших силах облегчить врачу диагностику. Для этого, собираясь на прием, продумайте ответы на такие вопросы.
• Как долго вы страдаете от аритмии? Часто ли возникают приступы?
• Что именно вы ощущаете во время приступа: сильное сердцебиение, частое сердцебиение, неритмичное сердцебиение, замирания сердца, перебои, «провалы»?
• Что вызывает у вас приступ (физическая нагрузка, определенное положение тела, прием пищи)? Или аритмия возникает в разных ситуациях? Случается ли испытывать сбои сердечного ритма в состоянии покоя, например, лежа в кровати?
• Как начинается приступ аритмии — постепенно или внезапно, как он заканчивается? Сколько длится?
• Что помогает снять приступ аритмии? Изменение положения тела, лекарства?
Также возьмите на прием записи предыдущих ЭКГ, результаты обследований.
Назначая медикаментозную терапию, врач старается подобрать минимальную эффективную дозу. При отсутствии эффекта лучше не увеличивать дозу, а подобрать другой препарат или их комбинацию. Кроме того, лечение постоянно корректируется в соответствии с результатами ЭКГ.
Есть еще несколько причин нарушения ритма. Он сбивается и в случае развития аномалий сердца, нарушений его анатомической структуры (врожденные и приобретенные пороки). Иногда аритмия является реакцией сердца на патологию других органов и систем, на прием алкоголя, курение, а также на лекарственные препараты.
Довольно часто на приеме у врача-терапевта пациенты жалуются на перебои в работе сердечной мышци. Это некое субъективное ощущение замирания либо ускорения работы органа, истинной причиной которого является нарушение сердечной проводимости, либо сбой ритма. Если появляются перебои в работе сердца в состоянии покоя, что делать в такой ситуации подскажет только врач-кардиолог. Но для начала необходимо пройти полное обследование, чтобы определить основную причину состояния.
Нормальная работа сердца, виды нарушений
В норме нервный импульс, задающий частоту сокращений, возникает в синусовом узле. Эту область называют водителем ритма и количество подаваемых им импульсов не превышает 60-80 за минуту. Далее сформировавшийся сигнал по специальным путям достигает второго важного узла – предсердно-желудочкового.
Средняя скорость передачи нервного импульса составляет 0,8-1,0 м/с далее она снижается до 0,05 м/с, способствуя сокращению предсердий. Далее сигнал проходит по пучку Гиса с увеличивающейся до 1,5 м/с скоростью, а уже после доходит до волокон Пуркинье, где его скорость еще больше растет (3-4 м/с). В результате происходит сокращение желудочков и распространение крови ко всем органам.
Все существующие нарушения ритма делят на несколько видов в зависимости от места их зарождения:
- Сбои, вызванные изменением в работе синусового узла. При этом происходит нарушение темпа производимых им сигналов либо их последовательности. К диагнозам такого рода относят: синусовую аритмию, брадикардию, тахикардию.
- Нарушения, вызванные появлением в сердце еще одного активного узла, вырабатывающего нервные импульсы, не зависящие от синусового. К таким патологиям причисляют: желудочковую, суправентрикулярную экстрасистолию, а также две разновидности пароксизмальной тахикардии – желудочковую и предсердную.
- Проблемы с проводимостью импульсов внутри предсердий и желудочков либо между ними. У пациентов с такими проблемами часто диагностируют синоатриальную, внутрипредсердную блокаду, а также внутрижелудочковую и предсердно-желудочковую.
 Иногда перебои в сердце и другие нарушения ритма могут проявляться у совершенно здорового человека. Обычно это разовые внеочередные сокращения, возникающие при дополнительной нагрузке. При отсутствии других симптомов, подобные состояния патологией не являются.
Иногда перебои в сердце и другие нарушения ритма могут проявляться у совершенно здорового человека. Обычно это разовые внеочередные сокращения, возникающие при дополнительной нагрузке. При отсутствии других симптомов, подобные состояния патологией не являются.
Если кажется, что сердце замирает, появляются другие отклонения в его работе чаще двух-трех раз в неделю, необходимо проконсультироваться с врачом для выявления причины отклонений. Особенно это важно, если перебои сопровождаются общей слабостью, одышкой, усиленным сердцебиением, давящими и жгучими болями за грудиной.
Причины патологии
Причины перебоев в работе сердца могут быть различны и их достаточно много. Врачи подразделяют их на кардиальные и внекардиальные. К первой группе относят все патологии, связанные с заболеваниями сердца, а ко второй — заболевания других органов и систем.
Кардиальные причины
- Ишемическая болезнь сердца. Эта патология помимо сбоев в деятельности сердца характеризуется неприятными симптомами: болями за грудиной, иррадиирующими в левую руку, под лопатку. Болевой синдром в большинстве случаев провоцируется стрессовыми ситуациями, несоразмерной физической нагрузкой, даже после еды. Боль проходит после того, как провоцирующий фактор устранен либо на фоне приема таблетки «Нитроглицерина». К этой группе врачи относят следующие сердечные патологии: инфаркт миокарда, кардиосклероз, стенокардия напряжения, ишемия миокарда, не сопровождающаяся болью.

- Сердечная недостаточность. Пациенты ощущают неправильную работу сердца, предъявляют жалобы на участившуюся одышку, которая может усиливаться при занятиях обычными домашними делами и даже в лежачем положении. Иногда отмечаются сильные отеки нижних конечностей.
- Артериальная гипертензия. Скачки артериального давления выше нормальных отметок протекают с головными болями, шумом в ушах, появлением «мушек» перед глазами, со стойким головокружением, постоянной слабостью.
- Миокардиты. Под этим наименованием подразумевают воспаление миокарда – сердечной мышцы, сопровождаемое повышением температуры, отеками, ломотой в суставах, одышкой, а также сбоями ритма.
- Перикардиты. Характеризуются болями за грудиной с левой стороны, гипертермией, увеличивающейся одышкой.
- Сердечные пороки, врожденные либо приобретенные. Течение патологии сопровождается шумом при работе сердца, пульсацией шейных артерий.
- Тромбоэмболия главной легочной артерии. Особенность заболевания – острые приступы одышки, появляющиеся без физической нагрузки, обморочные состояния, головокружения.

Внекардиальные причины
При отсутствии сердечных патологий нарушения ритма могут развиваться при следующих заболеваниях, состояниях:
- Анемия. Низкие показатели гемоглобина могут стать причиной сердечной аритмии. Такое состояние характеризуется нарушением дыхания, бледностью лица, головокружением. Кожные покровы при этом высыхают, истончаются, ломкость волос, ногтей повышена.
- Вегето-сосудистая дистония (ВСД). Чаще всего подобные состояния встречаются в подростковом возрасте, когда несформировавшаяся нервная система не успевает за ростом всего организма. Сбои сердечных функций сопровождаются мигренозными болями, чувством нехватки воздуха, общим беспокойством, скачками артериального давления.
- Тиреотоксикоз. Это нарушение работы щитовидной железы, характеризующееся увеличением выработки гормонов. Помимо аритмии при данной патологии регистрируются перепады настроения, повышенная возбудимость, бессонница, высокая ЧСС.
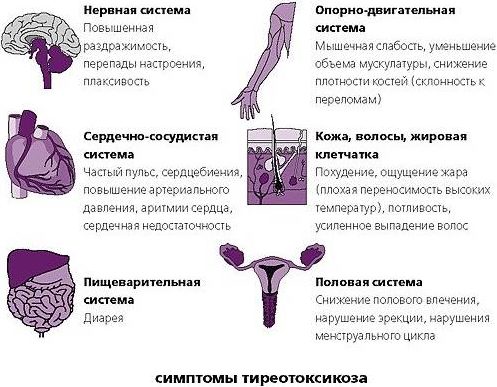
- Остеохондроз. Данное заболевание костно-мышечной системы может давать ощущение, что сердце стучит неправильно, происходит пропуск удара, замирание.
- Острая кровопотеря. Данное состояние отличается быстро нарастающей клинической картиной. Аритмия развивается резко, характеризуется общей слабостью, проблемами с дыханием, обмороком, приступами боли за грудиной.
- Заболевания крови. Причиной сердечной аритмии часто становится недостаток в организме магния, калия, других микроэлементов. Возможно развитие судорог, мышечных спазмов, различных патологий желудочно-кишечной системы.
- Хронические патологии легких. К таким заболеваниям относят астму, эмфизему, хроническое обструктивное легочное заболевание.
- Различные вирусные инфекции и прочие заболевания, сопровождающиеся повышением температуры тела выше 37-37,5 градусов Цельсия.
- Беременность. Увеличившийся практически вдвое объем крови при вынашивании ребенка также может стать причиной неполадок в функционировании сердца. Часто подобные нарушения не требуют лечения и проходят сами собой после того как организм женщины привыкнет к новому состоянию.

- Онкологические болезни.
Почему может происходить нарушение ритма теперь понятно, однако, причиной подобных сбоев, особенно в молодом возрасте, не всегда являются имеющиеся патологии. Нездоровый образ жизни, курение, алкоголь, гиподинамия часто приводят к подобным нарушениям.
Образ жизни
Сердце бьется с перебоями, возникают пропуски ударов, как исправить данную ситуацию, должен знать каждый. Помимо перечисленных заболеваний и состояний, причиной нарушения ритма могут стать следующие провоцирующие факторы, устранение либо уменьшение действия которых быстро улучшит самочувствие пациента:
- регулярные стрессовые нагрузки, нервные срывы;
- климакс, медикаментозная менопауза;
- излишний вес (ожирение);

- употребление жирных, консервированных, слишком соленых продуктов;
- злоупотребление сигаретами, алкогольными напитками;
- большое количество в рационе кофе, крепкого чая;
- бесконтрольный прием лекарственных средств без назначения врача;
- отсутствие режима дня, полноценного отдыха ночью.
Если человек полностью здоров, следит за своим питанием, избавился от вредных привычек и занимается, хотя бы одним видом спорта (для оздоровления организма достаточно обычной ходьбы), риск развития аритмии при этом минимален. При возникновении отклонений в сердечной деятельности необходимо нормализовать ежедневный рацион, искоренить вредные привычки, постараться побольше двигаться, выполнять простейшие упражнения. Большое значение при проблемах в работе сердца имеет также своевременное обращение к врачу.
Симптомы сбоев ритма сердца
Выявление отклонений в функционировании сердца на начальной стадии очень часто затруднено из-за неявных признаков патологии. Самостоятельно заподозрить наличие заболевания пациент может только при запущенном течении болезни. Именно поэтому для предупреждения всевозможных сердечных нарушений необходимо регулярно посещать лечебное учреждение, проходить комплексные медицинские осмотры.
Чаще всего различные виды аритмий сопровождаются следующими симптомами:
- учащенный либо медленный пульс;
- перебои в работе сердца, появляющиеся даже в состоянии покоя, неприятные ощущения в районе грудной клетки;
- проблемы с дыхательной системой, кашель, частые приступы одышки;
- беспричинные диспепсические явления, тошнота рвота;
- головные боли, мигрени;
- предобморочные состояния, стойкие головокружения.
Однако, все перечисленные признаки только косвенно указывают на аритмию. Но при наличии хотя бы одного из симптомов, необходимо обратиться к специалисту, для выявления причины, спровоцировавшей данное состояние. Лечение патологии невозможно без устранения факторов, которые способствуют ее развитию.
Диагностика
Пациент, у которого подозревают нарушения ритмичности сокращения сердца, должен пройти комплексное обследование. Оно поможет подтвердить диагноз, установить причины возникновения патологии. План исследовательских мероприятий при этом следующий:
- Общий анализ крови. Данный метод исследования необходим для выявления различных воспалительных заболеваний, инфекционных болезней, а также исключения анемии.
- Анализ мочи. С его помощью врачи оценивают состояние почек пациента.
- Биохимия. По результатам исследования доктор может определить состояние печени, почек, выявить нарушение работы некоторых желез.
- Гормоны. Сдать кровь на гормоны потребуется пациентам, имеющим отклонения в работе щитовидной железы.
- ЭКГ. Этот инструментальный метод исследования помогает оценить правильность сердечного ритма, ЧСС, диагностировать некоторые сердечные причины сбоя ритма.
- Рентген. На рентгенографических снимках грудной клетки доктор определяет размеры сердца, а также состояние бронхов и легких пациента.
- Холтеровское мониторирование. С помощью специального аппарата удается зафиксировать все возникающие в течение суток сбои проводимости и ритма. По результатам также можно определить, что стало причиной повышения ЧСС, выявить вероятные случаи безболевой ишемии сердечной мышцы.
- Эхокардиография. Позволяет выявить структурные, а также функциональные изменения в органе, уточнить вид нарушения. С помощью данной методики можно оценить состояние сердечной мышцы, клапанов и других элементов органа.
Помимо перечисленных инструментальных, лабораторных исследований в некоторых случаях, когда пациент предъявляет жалобы на перебои в работе сердца, требуется консультация профильных специалистов: эндокринолога, гастроэнтеролога, кардиолога. Также может понадобиться выполнение пробы с физической нагрузкой. Для этого кардиограмму у пациента снимают во время бега, либо при езде на велотренажере. Для изучения проводимости сердечной системы проводят электрофизиологическое исследование.
Основные методы лечения
При возникновении аритмии лечение начинают только после выявления причины, спровоцировавшей патологию, а также после уточнения характера нарушений. Принимать антиаритмические препараты без назначения врача категорически запрещено. Самостоятельное лечение без консультации с врачом может привести к осложнениям и представляет огромную опасность для жизни пациента.
Медикаментозная терапия
При сбоях ритма возможно назначение следующих антиаритмических препаратов:
- 3 группы блокаторов натриевых каналов мембраностаблизирующие («Этацизин», «Прокаинамид», «Лидокаин»);
- блокаторы калиевых каналов («Кордарон»);
- блокаторы кальциевых каналов («Верапамил»);
- бета-адреноблокаторы («Бисопролол», «Метопролол»);
- «Аденозин», «Дигоксин».
Помимо перечисленных симптоматических средств пациенту могут быть назначены седативные препараты растительного происхождения, комбинированные успокоительные лекарства («Валокордин», «Нитроглицерин»). Иногда с целью нормализации обменных процессов требуется прием таких средств, как «Милдронат», «Мексидол», витаминных комплексов, содержащих жирные кислоты.
Народные средства
Многие растительные препараты эффективно помогают справиться с приступами аритмии. Лечить патологию можно с помощью настойки пустырника, пиона, валерьяны. Но стоит обратить внимание и на другие растительные компоненты, используемые в рецептах народной медицины.
- Календула. Для восстановления нормального сердечного ритма рекомендуют пить настой из цветков ноготков. Его готовят следующим образом: две чайные ложки растительного средства заливают 0,5 литра кипятка, плотно закрывают и отставляют на пару часов. Домашнее лекарство принимают четырежды в сутки примерно по половине стакана.
- Мята. Уменьшить выраженность приступа аритмии поможет следующее средство. Примерно столовую ложку высушенного сырья заливают 0,5 литра закипевшей воды, плотно прикрывают и укутывают плотной тканью. Принимают настой по 100 грамм 3-4 раза за сутки.

- Инжир. Нормализует работу всей сердечно-сосудистой системы благодаря большому количеству в составе магния и кальция. Высушенные плоды употребляют в пищу по 7-8 штук в день.
- Травяные сборы. Из равных порций боярышника, аптечной ромашки и пустырника готовят полезный отвар. Приблизительно 20 грамм сухой смеси заливают стаканом кипятка и оставляют на водяной бане около 10 минут. Средство настаивают час, принимают, разделив получившийся объем на три приема. Необходим месячный курс лечения.
Осложнения
Аритмия – достаточно серьезное заболевание, которое без необходимой терапии может привести к непредсказуемым последствиям. На фоне течения заболевания возможно возникновение таких опасных состояний, как:
- тромбоэмболия различной локализации;
- инсульт;
- инфаркт миокарда;
- недостаточность в сердечной деятельности.
Именно поэтому при появлении первых признаков патологии необходимо как можно раньше обратиться в лечебное учреждение для проведения тщательного обследования. При доброкачественной аритмии потребуется только наблюдение. Выявление опасных разновидностей нарушений сердечного ритма поможет сохранить жизнь пациенту.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях!
Разные люди обладают своим индивидуальным пульсом, который для них является абсолютно нормальным. Для одних он выше, для других, наоборот, ниже, обычно показатель колеблется в диапазоне 60–80 ударов в минуту. Когда человек чувствует нарушения в работе сердца, вполне вероятно развитие аритмии.
Здоровые люди, находясь в покое, не ощущают, как работает их сердце, чувствуя только небольшие удары. Для пациентов с фибрилляцией предсердий любой сбой в нормальном функционировании «мотора» становится ощутимым.
Причины возникновения аритмии
В медицине принята определенная классификация аритмий, каждая из которых развивается вследствие сочетания определенных факторов, характерных именно для этого вида болезни. Но возможно выявить некоторую сходность причин, провоцирующих все разновидности недуга:
- К органическим факторам относят ишемическую болезнь сердца, различные пороки, кардит и иные заболевания.
- Функциональные факторы включают в себя как рефлекторные, так и психогенные причины.
- Сбой в нормальной работе щитовидки провоцирует нарушение гормонального фона, что также может привести к аритмии.
- Злоупотребление алкогольными напитками и сигаретами мешает сердцу работать стабильно.
- Причиной болезни может также стать применение некоторых медикаментозных препаратов.
- Наследственная предрасположенность нередко запускает развитие заболевания.
- К механическим факторам относятся повреждения, полученные во время проведения хирургического вмешательства.
Нарушение сердечного ритма не всегда несет в себе угрозу для человеческой жизни ввиду того, что в первоисточнике такой физиологической реакции может лежать повышенная физическая нагрузка или секс. Но также есть некоторые заболевания, провоцирующие аритмические приступы во время сна.
Симптомы заболевания
Аритмия в каждом конкретном случае проявляется индивидуально. Обычно люди, находясь в положении лёжа, не чувствуют никакого сердечного дискомфорта, но стоит им оказаться на левом боку, как сразу начинается проявляться ощутимое сердцебиение.
 Особого внимания требует ночная аритмия, которая может приводить к крайне негативным последствиям для здоровья
Особого внимания требует ночная аритмия, которая может приводить к крайне негативным последствиям для здоровья
Обычному здоровому человеку для избавления от неприятного дискомфорта достаточно полежать на спине и все проходит само по себе. Тех, у кого есть патология, ожидает многократное повторение симптоматики, стоит только оказаться в лежачем положении. Ввиду этого, при проявлении болезни нужно обращать внимание на некоторые признаки, характерные для одного из видов аритмии:
- При частоте сердцебиения порядка 90 ударов в минуту можно выявить синусовую тахикардию. Её также может сопровождать появление одышки, повышенная утомляемость, общая слабость. Часто в качестве осложнения проявляется мерцание предсердий. Если она проявляется на фоне повышенной физической нагрузки, то от симптоматики избавит задержка дыхания.
- Оборотной стороной является снижение пульса до 55 ударов в минуту и даже ниже, что присуще синусовой брадикардии. Сопровождает заболевание гипотензия, обмороки, состояние слабости, головокружение, ноющая боль в грудной клетке.
- При несвоевременном сокращении сердечных камер или сердца, вообще, наблюдается явление экстрасистолии. Частота импульсов происходит обычно через 1–3 нормальные сокращения. Некоторые пациенты могут не ощущать, вообще, никаких симптомов, другие же почувствуют полное прекращение сердечной деятельности. При редком проявлении подобное заболевание опасности не представляет.
- Когда частота сердечных сокращений больного возрастает на выдохе и снижается при вдохе, можно говорить о наличии у него синусовой (дыхательной) аритмии. Зачастую сложности с дыханием связаны с переживанием сильных эмоций или тяжелым физическим трудом.
 Сердце состоит из двух фрагментов – левого и правого, между которыми расположена перегородка
Сердце состоит из двух фрагментов – левого и правого, между которыми расположена перегородка
При проявлении любого из симптомов, необходимо немедленно обратиться в медицинское учреждение. Игнорировать проявления заболевания нельзя ввиду того, что возможные осложнения, возникающие при прогрессировании болезни, могут повлечь за собой катастрофические последствия для организма, вплоть до летального исхода.
Причины возникновения приступов
Люди, страдающие заболеваниями сердечно-сосудистой системы, четко чувствуют сердцебиение, лежа на левой половине тела. Возникает такая чувствительность из-за того, что нагрузка на сердце увеличивается. Во время того, как ложишься на левый бок, происходит сжатие миокарда, тем самым дополнительно нагружая сердце и провоцируя обострение симптоматики.
Сердечный цикл изменяется по-разному. Аритмию, которая носит пароксизмальный характер, считают самой опасной. Приступы заболевания способствуют появлению тяжелых патологий. При частом биении сердца миокард может увеличиваться в размерах. Это указывает на плохую его функцию. Происходит развитие сердечной недостаточности. Внутри сердца происходит появление тромбоэмболических образований. Отрываясь от мышечной стенки сердца они станут поступать с кровью к разным любому органам. При этом сосудистая жидкость и кислород не поступают, это очень опасно, потому, любой человек должен иметь понятие, каким образом распознаются аритмические приступы, как поступить, чтобы улучшилось состояние, даже если он живёт совершенно один.
Сердечная аритмия наступает в соответствии с совершенно разными причинами, начиная простым переутомлением или физическими нагрузками, завершая серьезными патологиями сердца, когда аритмию считают клиническим проявлением.
Ввиду этого врачи дают рекомендации по изменению позы для сна и отдыха в целом. Наиболее предпочтительно ложиться на спину. Такая позиция позволит всему организму полностью расслабиться, не создавая при этом дополнительной нагрузки сердцу. Аритмические приступы при такой позиции перестают беспокоить пациента. Кроме того, от привычки спать на левом боку следует отказаться людям, страдающим проблемами с артериальным давлением, а именно когда оно повышенное.
Во время сна на правом боку зажатия сердца не происходит, но происходит сдавливание правой доли легкого, что также доставит дискомфорт больному, пока он будет отдыхать. Людям с диагностированными нарушениями сердечно-сосудистой деятельности необходимо приучать себя к постоянному контролю положения своего тела во время сна и отдыха, а также стараться засыпать лежа на спине.
Диагностические мероприятия
При первых признаках дискомфорта в области сердца, необходимо сразу же обращаться за помощью в медицинское учреждение. Врач проведет первичный осмотр, позволяющий отсеять органические повреждения органа и нарушения в работе щитовидки. Проведя полное обследование и собрав детальный анамнез, специалист назначает необходимую терапию.
 При появлении симптомов аритмии специалист должен провести детальное обследование, чтобы выявить сердечные патологии или болезни щитовидной железы
При появлении симптомов аритмии специалист должен провести детальное обследование, чтобы выявить сердечные патологии или болезни щитовидной железы
В выявлении всех видов нарушений сердечного ритма большую роль играет точность, с которой пациент расскажет о беспокоящей его симптоматике и возникающих ощущениях. Кардиолог фиксирует частоту, с которой происходят сокращения сердца, насколько она низкая или, наоборот, повышенная, продолжительность приступа, и с какой периодичностью он повторяется. Помимо этого, записывается наличие слабости, головной боли, обмороков и иных, выходящих за рамки обычного состояния, ощущений.
Еще один важный момент, это выяснение обстоятельств, при которых происходят приступы. Сопровождают их физические нагрузки или же пациент, наоборот, находится в состоянии покоя. Как протекает сам приступ, проявляется он резкими болезненными ощущениями или нарастает постепенно. После этого доктор назначает проведение клинических исследований, дающих более полную картину текущего состояния пациента.
В качестве основных диагностических мероприятий можно выделить:
- Для выявления промежутков и длительности фазы сокращения применяют электрокардиограмму.
- В некоторых случаях назначается диагностика по методике Холтера, направленная на отслеживание суточной кардиограммы. На теле пациента закрепляются датчики, измеряющие сердечный ритм, и остающиеся на нём в протяжении всего дня, включая ночной сон.
 Чтобы диагностировать патологию, врач проводит опрос пациента, чтобы узнать о наличии патологии щитовидной железы или сердечно-сосудистой системы
Чтобы диагностировать патологию, врач проводит опрос пациента, чтобы узнать о наличии патологии щитовидной железы или сердечно-сосудистой системы
Чтобы спровоцировать у пациента приступ аритмии, его подвергаю сильным физическим нагрузкам. В настоящее время, подтвержден эффект от диагностических мероприятий, проведенных при помощи внедрения в камеры сердца тонких электродов повышенной чувствительности. Они позволяют отследить проводимость импульса и выявить нарушения в сокращениях. Методика выявляет не только патологии определенной зоны, но и дает представление о результатах проводимой медикаментозной терапии. Повышает также точность поставленного диагноза.
Способы лечения
Назначить лечебные мероприятия может только специалист, принимая во внимание вид заболевания и насколько велика его тяжесть. Самостоятельно назначать себе какое-то лечение при аритмии крайне опасно, последствия могут оказаться смертельными. В основе терапевтически мер лежат мероприятия, направленные на снижение симптоматики болезни, повышение выживаемости в отдельные периоды, ликвидацию последствий и возможных осложнений. Для лечения могут применяться как медицинские препараты, так и операции.
 Чтобы подобрать максимально эффективную терапию, очень важно выявить и устранить причины развития данной патологии
Чтобы подобрать максимально эффективную терапию, очень важно выявить и устранить причины развития данной патологии
Лекарственные средства для лечения аритмии подразделяются на три типа: препараты, справляющиеся с предсердным видом недуга, направленные на лечение желудочковых нарушений, и универсальная группа, воздействующая на оба типа болезни. Аритмия лечится посредством хирургического вмешательства, только в случае, когда у пациента выявлены иные заболевания сердечно-сосудистой системы.
Восстановить нормальный сердечный ритм и полностью избавить пациента от недуга помогает процедура, называемая радиочастотной абляцией. Для ее проведения используется специальный катетер, которым прижигают специально определенную сердечную область малых размеров. В дальнейшем она будет выступать в качестве блокады для проведения импульса.
Помимо этого, на вооружении современной медицины для борьбы с нарушениями сердечного ритма находится специальный аппарат, называемый кардиостимулятором. С его помощью сердцу навязывается и поддерживается определенная частота сокращений.
В случаях возникновения аритмии во время перенесенного инфаркта, лечение проводится посредством хирургического вмешательства. Операция проходит на открытом сердце, в это время пациенту вырезают пострадавшую мышцу, препятствующую нормальной сердечной деятельности.
Профилактические мероприятия
Всем известно, что предупреждение заболевания всегда разумнее, чем его последующее лечение. В отношении нарушений сердечного ритма предусмотрен широкий спектр профилактических мероприятий. Среди основных можно выделить:
- Своевременное устранение заболеваний, вызывающих сбои в процессе сокращений сердца.
- Пересмотр образа жизни в пользу отказа от вредной еды и пристрастий к алкогольным напиткам, табакокурению и наркотическим веществам.
- Регулярное отслеживание концентрации сахара в крови и показателя холестерина.
- Борьба с избыточным весом.
- Правильна физическая активность в сочетании с полноценным отдыхом.
- Добавление в ежедневный прием пищи сырой клетчатки, богатой витаминами.
- Четкое следование рекомендациям врача в отношении приема лекарственных препаратов.
Проведение профилактических мероприятий болезни не предполагает больших временных или денежных затрат. В основе здорового тела лежит правильный и активный образ жизни. Соблюдение несложных предписаний позволит значительно снизить риски развития недуга.
И немного о секретах.
Вы когда-нибудь пытались избавиться от варикоза самостоятельно? Судя по тому, что вы читаете эту статью – победа была не на вашей стороне. И конечно вы не понаслышке знаете что такое:
- вновь и вновь наблюдать очередную порцию сосудистых звездочек на ногах
- проснуться утром с мыслью, что бы-такое одеть, чтобы прикрыть вздувшиеся вены
- страдать каждый вечер от тяжести, расписания, отеков или гудения в ногах
- постоянно бурлящий коктейль из надежды на успех, томительного ожидания и разочарования от нового неудачного лечения
А теперь ответьте на вопрос: вас это устраивает? Разве можно с этим мирится? А сколько денег вы уже "слили" на неэффективные мази, таблетки и кремы? Правильно – пора с ними кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Флебологии Минздрава РФ Виктором Михайловичем Семеновым, который рассказал, как за одну-две недели победить ВАРИКОЗ и уберечь себя от рака и тромбов в домашний условиях. Читать дальше.




