Что такое подагра? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шестернина А. С., ревматолога со стажем в 9 лет.
Определение болезни. Причины заболевания
Подагра — системное заболевание, которое развивается в связи с воспалительным процессом, возникшим в месте отложения кристаллов моноурата натрия у людей с повышенным уровнем мочевой кислоты в сыворотке крови (более 360 мкмоль/л). Гиперурикемия возникает под воздействием как внешнесредовых, так и генетических факторов.
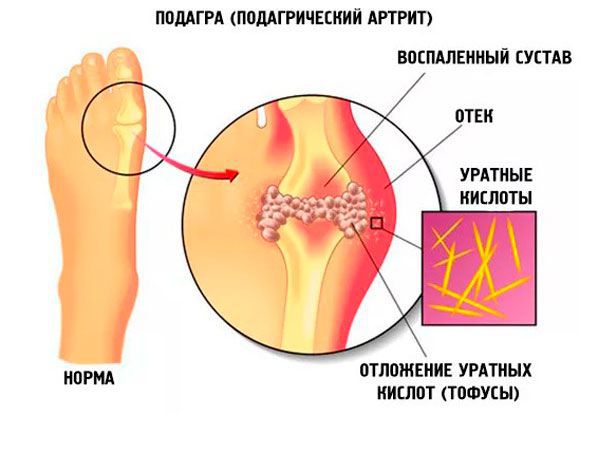
Заболеванию, как правило, подвержены мужчины, однако в последнее время оно выявляется и у слабого пола. Распространенность подагры растет, и это можно связать с ростом уровня жизни населения. Бессимптомная гиперурикемия встречается часто, однако далеко не всегда при этом развивается подагра.
На развитие подагры влияет:
- наследственность (предрасположенность к нарушению обмена пуринов);
- избыток в пище пуринов;
- нарушение функции почек, когда теряется их способность выводить мочевую кислоту (хроническая почечная недостаточность, поликистоз почек, гидронефроз, нефропатия в связи со злоупотреблением нестероидными противовоспалительными препаратами, при голодании);
- увеличение распада пуриновых нуклеотидов (цитостатическая терапия, лучевая и химиотерапия, хирургические вмешательства, гемолиз). [1][19]
Особенности современного течения подагры:
- значительный рост заболеваемости;
- увеличение частоты встречаемости у женщин;
- увеличение коморбидных состояний;
- начало заболевания в молодом возрасте.
Симптомы подагры
Подагра поражает опорно-двигательный аппарат и мочевыделительную систему. Возникает острый моноартрит, сопровождающийся нестерпимой, быстронарастающей и быстропроходящей за несколько часов или суток суставной болью, кожа над суставом краснеет, сам он увеличивается в объеме.
Из других симптомов — повышенная температура тела, слабость, потливость. При переходе в хроническую форму заболевания вокруг пораженных суставов образуются тофусы, суставы деформируются.
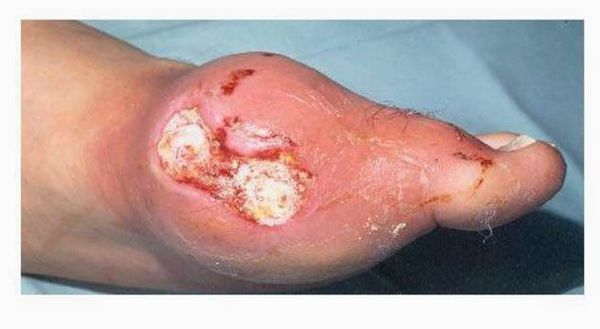
В почках образуются уратные камни, провоцируя тянущие боли в пояснице и периодическое появление крови в моче, никтурию (больше мочи выделяется ночью). [2] [3]
Патогенез подагры
Поскольку образование уратов растет и нарушается выведение их почками, образуется избыток мочевой кислоты в крови, и происходит накопление уратов в тканях организма. Когда происходит отложение кристаллов моноурата в полости сустава, возникает воспалительный процесс из-за активации различных провоспалительных цитокинов. Кроме того, эти кристаллы откладываются в почечной ткани, приводя к развитию нефропатии и уратного нефролитиаза. [7]
Классификация и стадии развития подагры
3 стадии развития подагры:
- острый приступ подагрического артрита;
- межприступные периоды;
- хроническая тофусная подагра. [8]
Впервые подагрический приступ настигает пациента без предвестников, как правило, в возрасте от 40 до 50 лет, хотя известны случаи заболевания и в гораздо более молодом возрасте. Острая суставная боль, чаще в плюснефаланговом суставе большого пальца стопы (классический вариант начала), застает человека во второй половине ночи или в ранние утренние часы. Любое движение в суставе или прикосновение вызывает сильнейшую боль. Нарушение диеты, застолья с алкогольными напитками (алкоголь блокирует почку к выделению мочевой кислоты), хирургические вмешательства, инфекционные заболевания, повышенные нагрузки и травматизация сустава предшествуют возникновению приступа. Пациенты жалуются на покраснение пораженной области, ее припухание, сильную боль, общую слабость и недомогание, повышение температуры тела, потливость, разбитость, подавленность. Также характерными являются острые бурситы (препателлярный или локтевой сумки). [6]
В течение нескольких дней (около недели) приступ самостоятельно проходит. Именно из-за этого подагра часто создаёт видимость доброкачественности: всё проходит (особенно в начале) самостоятельно, и проблема забывается до следующего обострения. На самом деле подагра при таком подходе может привести к разрушению и деформации суставов, хронической болезни почек. Далее при отсутствии адекватного контроля над заболеванием приступы учащаются, перестают проходить самостоятельно, проходят за больший промежуток времени. Позже человек вообще перестает чувствовать себя здоровым, а находится в состоянии затянувшегося приступа. В результате этого над областью пораженных суставов образуются безболезненные подкожные узелки с крошковидным, творожистым содержимым – тофусы (соли мочевой кислоты беловатого или желтоватого цвета). Излюбленное место расположения тофусов – область суставов кистей и стоп, ахиллово сухожилие, ушные раковины, голеностопные и локтевые суставы. При хронической тофусной подагре происходит разрушение хряща, что грозит деформацией, полным разрушением сустава и его анкилозом (полное заращение и отсутствие движений). Иногда тофусы могут самостоятельно вскрываться, а из них выделяется густое содержимое. [9] [17]
Осложнения подагры
- образование тофусов;
- формирование деформаций и анкилозов суставов;
- нефролитиаз (камни в почках);
- депрессия как следствие постоянного болевого синдрома;
- повышение артериального давления, ишемическая болезнь сердца. Гиперурикемия связана с повышенным риском смерти от болезней сердечно-сосудистой системы;
- статистически значимо при подагре гораздо более часто встречаются сопутствующие заболевания (артериальная гипертензия, сахарный диабет, атеросклероз, гипертриглицеридемия — метаболический синдром). [10]
Диагностика подагры
Диагностические критерии подагры Wallace (предложены ААР в 1975 году, одобрены ВОЗ в 2002 году):
- наличие кристаллов мочевой кислоты в суставной жидкости;
- наличие тофусов, содержание кристаллов мочевой кислоты в которых подтверждено химически или поляризационной микроскопией;
- наличие 6 из 12 следующих признаков:
- типичная картина острой суставной атаки (один и более раз) в анамнезе;
- признаки воспаления наиболее выражены в первые сутки;
- воспаление одного сустава (моноартрит);
- покраснение кожи над пораженным суставом;
- припухание и боль в первом плюснефаланговом суставе;
- поражение первого плюснефалангового сустава с одной стороны;
- поражение суставов стопы с одной стороны;
- тофусы и образования, напоминающие их;
- лабораторные изменения (повышение уровня мочевой кислоты в крови);
- несимметричный отек суставов;
- кисты под кортикальным слоем кости без эрозий на рентгенографии;
- стерильная синовиальная жидкость. [13]
При пункции врач получает синовиальную жидкость, в которой под микроскопом обнаруживаются кристаллы моноурата натрия. Они могут обнаруживаться и в тофусе. Диагноз при этом можно установить со стопроцентной вероятностью. Ураты выглядят как иглообразные кристаллы с одним утонченным концом. В отсутствие поляризационного микроскопа диагноз основывается в основном на типичных клинических проявлениях подагры. Острый артрит, болевые ощущения при котором нарастают лавинообразно, появляется отек и покраснение пораженного сустава, является веским поводом подумать о подагре. Рентгенологическое исследование суставов на ранней стадии болезни малоинформативно. Изменения выявляются на поздней стадии. В частности, симптом «пробойника» (субкортикальные кисты) — типичный рентгенологический признак подагры — полезен для диагностики ее тофусных форм. Также при рентгенографии при подагре отсутствует околосуставной остеопороз, редко видим сужение суставной щели, часто выявляется остеолиз. [11]
- гнойный артрит;
- болезнь отложения кристаллов пирофосфата кальция дигидрата;
- ревматоидный артрит;
- реактивный артрит;
- псориатический артрит;
- остеоартроз.
Стоит обратить внимание на то, что во время приступа уровень содержания мочевой кислоты в крови может быть нормальным, так как она в этот момент усиленно выводится почками. На ее уровень в крови не следует ориентироваться при постановке диагноза.
Лечение подагры
Нелекарственные методы:
- соблюдение диеты;
- ограничение употребления алкоголя;
- уменьшение избыточного веса.
Диета при подагре является довольно строгой, но выполнение диетических рекомендаций является залогом успешного лечения. Продукты, которые богаты пуринами, подлежат исключению или минимизации. Обильное щелочное питье помогает почкам избавиться от избытка мочевой кислоты в крови (почки — единственный орган, выводящий мочевую кислоту).
Начнем с главного источника пуринов — птицы и мяса. Курица — один из самых вредных видов птицы. Курице немного уступают (содержат меньше пуринов) утка и гусь. Индейка замыкает список, обладая самым низким содержанием пуринов среди птицы. Говядина — лидер среди мясных продуктов по содержанию пуринов, далее идут телятина и свинина, баранина.
Что касается рыбы, то самые вредные — лососевые виды, далее шпроты, килька, сардины, треска. Морские обитатели, живущие в раковинах (устрицы), являются самыми богатыми на пурины. Субпродукты также очень вредны (мозги, печень, легкие, почки), так же, как и холодец, мясные бульоны и соусы. Колбасу (любую) стоит полностью исключить из рациона. Не рекомендуются также: грибы и грибные бульоны, бобовые, щавель, яйца, шоколад, дрожжи, рис полированный, инжир, геркулес, капуста цветная, дрожжи. Алкогольные напитки запрещены (особое внимание пиву, вину, шампанскому).
Объем употребляемой за сутки жидкости — 2-2,5 литра. Рекомендовано щелочное питье: щелочная минеральная вода, вода с добавлением лимона, соки.
Теперь о бедных пуринами продуктах — как раз о тех, которые необходимо есть. Ими являются: молоко и молочные, молочнокислые продукты, многие овощи (капуста белокочанная, картофель, огурцы, помидоры, морковь, лук), орехи, фрукты, мучные изделия, крупы, мед, масло сливочное. Отварное мясо и рыбу рекомендуется есть 2-3 раза в неделю. Можно есть сало, так как жир почти не содержит пуринов. Некоторые исследования свидетельствуют, что 1,5 литра кофе в день приравнивается к 100 мг аллопуринола, а таккже известно, что вишня и черешня обладают гипоурикемическим действием. [4] [15]
Лекарственные методы
Лечение приступа подагры:
- колхицин и нестероидные противовоспалительные препараты — это первое, чем стоит лечить приступ подагры. Колхицин является растительным препаратом (производное безвременника). При приеме колхицина довольно часто возникают побочные эффекты (рвота, жидкий стул, сильный дискомфорт в животе, синдром мальабсорбции, геморрагический энтероколит, редко возникает миелосупрессия и гиперкоагуляция), поэтому стоит строго придерживаться рекомендуемых дозировок. Нестероидные противовоспалительные препараты (ацеклофенак, нимесулид, диклофенак, эторикоксиб) стоит принимать в максимальных терапевтических дозировках — меньшие могут быть неэффективны. Анальгетики при подагре неэффективны;
- глюкокортикоиды внутрисуставно, внутрь или парентерально, когда противопоказан колхицин, нестероидные противовоспалительные препараты или же лечение ими неэффективно. Эти препараты дают выраженный эффект, но должны быть назначены только врачом, злоупотребление глюкокортикоидами имеет необратимые последствия (развитие сахарного диабета, неконтролируемая артериальная гипертензия и т. д.);
- канакинумаб (Иларис) — моноклональные антитела к интерлейкину-1, используются у пациентов с частыми приступами (более трех приступов за последний год), которые не могут принимать колхицин и НПВП. [12][20]
Лечение хроничекого подагрического артрита
Чтобы успешно лечить хроническую подагру, нужно предупредить образование и растворить уже имеющиеся кристаллы моноурата натрия, а для этого необходимо поддерживать уровень мочевой кислоты ниже 360 мкмоль/л.
- аллопуринол — урикодепрессор, доза подбирается индивидуально с врачом. При почечной недостаточности доза подбирается под особым контролем. Аллопуринол подлежит отмене во время приступа; [18]
- фебуксостат (аденурик) — используется при неэффективности аллопуринола, выводится печенью, является альтернативой для лечения пациентов с патологией почек;
- бензбромарон — блокирует обратное всасывание мочевой кислоты в канальцах почек и способствует ее выведению через почки и кишечник;
- пеглотиказа — раствор ферментов, который расщепляет подагрические соли, в РФ не зарегистрирован, применятся только при тяжелом течении подагры;
- первое время, для исключения повторных приступов, можно использовать колхицин (0,5-1,0 грамм в сутки). [5][16]
Пациенты подлежат диспансерному наблюдению у врача-ревматолога. Врач определяет периодичность контроля анализов, меняет (увеличивает или уменьшает) дозы получаемых препаратов, занимается лечением приступа. Противоподагрические средства принимаются длительное время. Также к лечению сопутствующей патологии могут быть подключены смежные специалисты (кардиолог, эндокринолог, уролог, нефролог). Пациент может быть госпитализирован в ревматологическое отделение при длительном по времени приступе, неэффективном лечении на амбулаторном этапе, а также для подбора постоянной терапии.
Прогноз. Профилактика
Прогноз зависит от своевременности и успешности начатого лечения, приверженности пациента к лечению, соблюдения диетических рекомендаций. По большей части прогноз благоприятный, но он ухудшается при развитии поражения почек, которое может стать даже причиной смерти пациента.
Строгое соблюдение диеты является основным моментом в профилактике приступов подагры. Необходимо ограничить употребление алкоголя, не принимать некоторые лекарства (мочегонные препараты из группы тиазидов и петлевые мочегонные, неселективные бета-блокаторы, аспирин, никотиновую кислоту, леводопу). Если пациент худеет, то следует опасаться быстрой потери веса. Нужно стараться избегать обезвоживания и тяжелых физических нагрузок, воздействия низких температур. В профилактических целях аллопуринол может быть назначен только пациентам, страдающим онкологическими заболеваниями и получающим химиотерапию. [14]
 Подагра – заболевание, при котором происходит отложение мочевой кислоты в тканях суставов, приводя к их дисфункции. Ее именуют королевской болезнью, с которой человечество знакомо с давних веков. В современном мире подагра встречается крайне редко. Основная группа заболевших – мужчины, в возрасте от 40 лет. Болезнь задевает все суставы человеческого организма.
Подагра – заболевание, при котором происходит отложение мочевой кислоты в тканях суставов, приводя к их дисфункции. Ее именуют королевской болезнью, с которой человечество знакомо с давних веков. В современном мире подагра встречается крайне редко. Основная группа заболевших – мужчины, в возрасте от 40 лет. Болезнь задевает все суставы человеческого организма.
Этиология заболевания
Подагра – хроническое заболевание, вылечить ее полностью не представляется возможным. Лекарственная терапия и народные методы, вместе с правильным рационом питания и умеренными физическими нагрузками, могут продлить процесс ремиссии на несколько лет. Симптомы заболевания могут полностью исчезнуть, но после употребления алкоголя они вновь будут появляться. Смотрите тут какой алкоголь можно при подагре.
p, blockquote 3,0,0,0,0 –>
Подагра возникает, в первую очередь, на суставах пальцев руки, после чего переходит на стопы. Со временем ее развитие приводит к воспалению других соседних суставов. Болезнь развивается, чаще, у пожилых людей, преимущественно у мужчин. У женщин начинается после 55 лет, в период менопаузы, по причине резкого сокращения выработки эстрогенов. У детей и людей молодого и среднего возраста подагра не возникает. Хотя существуют крайне редкие исключения, связанные с наследственностью. Болезнь всегда сопровождается нарушением метаболизма.
Причины возникновения
Основная причина дисфункции суставов – чрезмерное скопление в организме мочевой кислоты и е проникновение в суставные ткани через кровоток. Основной элемент мочевой кислоты – урат натрия, который превращается в кристаллы и накапливается на суставах, провоцируя их постепенное полное разрушение. Причина скопления мочевой кислоты – неправильный рацион питания, в котором в большом количестве присутствуют продукты с высоким содержанием пурина – жирные сорта мяса и рыбы, и злоупотребление алкоголем. Повышение концентрации мочевой кислоты связано с дисфункцией почек, которые не выводят из организма ее излишки.
p, blockquote 5,0,0,0,0 –>
Другие возможные факторы развития подагры:
- Гипертония.
- Избыточная масса тела.
- Почечная недостаточность.
- Сахарный диабет.
- Заболевания желудочно-кишечного тракта.
- Неправильное питание – жирное мясо и рыба, частое употребление грибов, бобовых.
- Отсутствие физических нагрузок.
- Чрезмерное употребление алкогольных напитков, в частности, пива.
- Наследственность.
p, blockquote 6,0,0,0,0 –>
Без своевременной диагностики и лечения, подагра развивается и поражает все суставы, начиная от пальцев рук. В большинстве случаев болезнь приобретает хронический характер.
Клиническая картина
Подагра имеет 4 стадии развития:
- Первая стадия – симптомы отсутствуют.
- Вторая стадия – развитие подагрического артрита острой формы.
- Третья стадия – период спокойствия между критическими состояниями.
- Четвертая стадия – подагра хронической стадии.
 Стадии развития подагры p, blockquote 8,0,1,0,0 –>
Стадии развития подагры p, blockquote 8,0,1,0,0 –>
Симптомы заболевания проявляются на стадии обострения, которая наблюдается после употребления алкогольных напитков или после слишком жирной еды:
- Боль острого характера в суставах. Присутствует в утренние и вечерние часы.
- Затухание болевого синдрома в дневной период.
- Воспаление суставной ткани. Как правило, воспаление задевает большой палец ноги.
- Опухание сустава.
- Повышение температуры тела.
- Покраснение кожного покрова, который окружает воспаленный сустав.
- Чувство тошноты.
- Изжога.
- Повышение артериального давления.
- Отсутствие аппетита.
Одно из осложнений, к которому приводит болезнь суставов – формирование тофусов. Тофусы – узлы, формирующиеся из кристаллов мочевой кислоты. Они имеют желтоватый цвет, и располагаются на локтевых суставах, пальцах верхних и нижних конечностей, на стопах, или на ушных раковинах. Кристаллы мочевой кислоты со временем могут лопнуть, вызывая у человека сильный болевой синдром. Тофусы – чужеродный элемент для человеческого организма. При их формировании, иммунная система начинает активно бороться с новообразованиями, что приводит к повышению уровня лейкоцитов в кровеносной системе. Происходит формирование воспалительного процесса. В большинстве случаев болезнь сопровождается развитием сахарного диабета и стремительного набора лишнего веса.
p, blockquote 10,0,0,0,0 –>
Подагра – крайне опасное заболевание. Ее лечение должно быть своевременным и правильным, в противном случае возможно формирование камней в почках, которые, провоцируя мочекаменную болезнь, могут стать причиной летального исхода.
Диагностика и методы лечения
Перед тем, как лечить подагру, необходимо удостовериться в правильности диагноза, который ставится при наличии определенной клинической картины и результатов медицинских анализов. Пациенту необходимо пройти ультразвуковое исследование поврежденных суставов, электрокардиограмму и сдать кровь для проведения общего анализа. Для исследования работы почек сдается анализ мочи. В некоторых случаях, для подтверждения первичного анализа необходимо пройти магнитно-резонансную терапию.
p, blockquote 12,0,0,0,0 –>
p, blockquote 13,0,0,0,0 –>
Лечить подагру – означает полностью пересмотреть свой образ жизни, отказаться от многих привычек и изменить рацион питания. Основной метод терапии – прием медицинских препаратов, которые назначает лечащий врач для каждого, отдельно взятого случая, в зависимости от возраста пациента, тяжести симптоматической картины и наличия возможных осложнений.
p, blockquote 14,0,0,0,0 –>
Медикаментозная терапия направлена на контроль уровня мочевой кислоты в организме человека и вывода ее излишков.
В первую очередь пациенту прописывается прием нестероидных препаратов, которые предназначены лечить воспалительные процессы на суставах – диклофенак, напроксен, метиндол. Курс их приема составляется от одной до двух недель. Чтобы нормализовать концентрацию мочевой кислоты в организме в кратчайшие сроки, назначается прием милурита, оротовой кислоты, гепатокатазала. Прием колхицина помогает лечить острую стадию болезни, купируя болезненные симптомы.
p, blockquote 16,1,0,0,0 –>
Перед тем, как лечить подагру, необходимо пройти полное медицинское обследование для выявления причин ее возникновения. Чрезмерное употребление жирной пищи приводит к скоплению жира в организме, который задерживает процесс вывода мочевой кислоты почками и накоплению белка. При избыточном весе суставы человеческого организма испытывают большую нагрузку. Такое состояние усугубляет воспалительный процесс в суставной ткани. На сегодняшний день учеными досконально изучена связь между недостаточным содержанием кальция и развитием подагры. Концентрация кальция в организме человека уменьшается в связи с возрастными изменениями и по причине неправильного рациона питания. Чтобы предотвратить вымывание кальция, людям после 40 лет необходимо принимать витаминные курсы.
p, blockquote 17,0,0,0,0 –>
Новый медицинский препарат, который поможет эффективно лечить подагру – Бензобромарон, но на данный момент он проходит клинические исследования.
Основные препараты для лечения подагры:
- Аллопуринол.
- Улорик (Фебукостал).
- Пеглотиказа.
- Пробенецид.
- Колхицин.
- Кортизон.
- Преднизолон.
- Аспирин.
- Диклофенак.
- Ибупрофен.
h2 5,0,0,0,0 –>
Чтоб делать во время обострения подагры
Подагра – болезнь, лечить которую необходимо с появлением первых симптомов. Обострение заболевания носит крайне тяжелый характер, не давая пациенту вести нормальный образ жизни. Чтобы купировать болезненные симптомы и убрать такое неприятное явление, необходимо выполнять следующие действия:
- Обездвижить воспаленный сустав, зафиксировав его в приподнятом состоянии с помощью эластичного бинта или специальной повязки.
- Запрещено частое употребление аспирина, так как он вызывает скачкообразное изменение количества мочевой кислоты.
- Пациентам с подагрой, у которых отмечается нарастание ее симптоматики, необходимо постоянно замерять концентрацию мочевой кислоты. При малейших отклонениях от нормы, необходимо незамедлительно начать прием медикаментов.
- Выполнение физических упражнений должно стать ежедневной привычкой. Наиболее приемлемые виды физических упражнений – бег, плаванье, езда на велосипеде, танцы.
- Употребление суточной нормы простой воды, которая активизирует работу почек по выведению побочных продуктов жизнедеятельности. Ее необходимое количество – не менее двух литров в сутки.
- Прием витаминных комплексов. Чтобы определить, каких именно витаминов не хватает в организме, пациенту необходимо сделать развернутый анализ крови и мочи.
- Пациентам с подагрой категорически запрещено употреблять газированные и алкогольные напитки. Запрет распространяется на употребление порошковых соков.
- Изменение рациона питания, в который должны входить овощи и фрукты, крупы. Покупные колбасные изделия и продукты питания с большим содержанием животных белков, должны употребляться редко, в небольших количествах.
p, blockquote 20,0,0,0,0 –>
Профилактические меры
Подагра – заболевание суставов, ее развитие отмечается на тех местах, которые ранее были травмированы. Чтобы предупредить риск развития болезни, необходимо выполнять меры профилактики. Большой палец на ноге – излюбленное место для подагры. Чтобы не дать болезни прогрессировать, необходимо отказаться от ношения неудобной обуви. Читайте еще подагра причины и лечение.
p, blockquote 22,0,0,0,0 –>
Ведение здорового образа жизни – спорт и сбалансированное питания – основы для предупреждения деформации суставов.
Чтобы избежать чрезмерного скопления мочевой кислоты, пациенту необходимо придерживаться специальной диеты №6, которая исключает прием жирных продуктов и жареных блюд. Ее необходимо соблюдать и тем людям, у которых в роду были случаи заболевания подагрой, так как существует высокий риск наследственного перехода заболевания. Такие вредные привычки, как курение и употребление алкогольных напитков исключаются.
Методы народной медицины для лечения подагры
Использование народных методов лечения подагры допускается только после согласования с лечащим врачом и только как дополнительная мера к основному, медикаментозному лечению.
p, blockquote 25,0,0,0,0 –>
Рецепт 1
p, blockquote 26,0,0,0,0 –>
Ромашка – один из самых эффективных ингредиентов народной медицины для лечения воспаленных суставов. Она оказывает успокаивающее действие, и способствует снятию воспалительного процесса с поврежденных суставов. Для приготовления отвара на основе ромашки понадобится 100 грамм соцветий, 20 грамм поваренной соли и 10 литров горячей воды. Все ингредиенты смешать и дать им настоятся в течение нескольких часов. Отвар используется для ванночек.
p, blockquote 27,0,0,0,0 –>
Рецепт 2
p, blockquote 28,0,0,0,0 –>
Шишки елок очищают суставы, разжижая скопления кристаллов мочевой кислоты, способствуя ее выводу из суставной ткани. Для рецепта понадобится нераскрытая елочная шишка с семечками, которую необходимо залить 1,5 стаканами горячей воды. Настоять один час. Полученный отвар употребляется трижды в день, за полчаса до основного приема пищи. Курс приема – до полного купирования симптомов подагры.
p, blockquote 29,0,0,0,0 –>
Рецепт 3
p, blockquote 30,0,0,0,0 –>
Лавровый лист – используется для снятия воспаления и очищения поврежденного сустава. Для приготовления рецепта понадобится 5 грамм измельченного лаврового листа, который необходимо залить 300 миллилитрами воды и прокипятить на медленном огне в течение 5-10 минут. После того, как огонь был выключен, емкость с отваром необходимо закутать в полотенце, и оставить на 3-4 часа настояться. Выпить в течение суток.
p, blockquote 31,0,0,0,0 –>
Рецепт 4
p, blockquote 32,0,0,0,0 –>
Рис в отварном виде очищает суставную ткань. Понадобится 2 столовых ложки риса, который высыпается в банку и заливается полулитрами воды и оставляется на всю ночь. Утром он еще раз промывается под водой и отваривается. Как только рис закипел, его нужно снять с огня, помыть и еще раз поставить закипать. Повторить данную процедуру четырежды. После того, как рис был приготовлен в 4 раз, его необходимо еще раз промыть под водой, и съесть. Добавлять масло и солить нельзя. После этого в течение 3-4 часов пить и есть запрещено. Рис съедается утром и вечером в течение полутора месяцев.
p, blockquote 33,0,0,0,1 –>
Подагра – хроническое заболевание, но при своевременном лечении и соблюдение профилактических мер, болезнь можно держать в состоянии ремиссии в течение долгого периода времени.
Что такое подагра
Это заболевание возникает на фоне гиперурикемии – патологического повышения концентрации мочевой кислоты в организме. Кристаллы уратов накапливаются в суставах и других органах. Они оказывают раздражающее действие на окружающие ткани и провоцируют развитие хронического воспаления, в результате которого возникает их разрастание и появление подагрических шишек. Тофусы обычно появляются на пальцах рук, стопах, коленях, реже – на локтях и предплечьях. Также характерные узелки нередко появляются в других местах – на кромке наружного уха, а иногда и в тканях позвоночника, сердца, легких и других внутренних органов. Сами тофусы являются безболезненными. Однако при остром течении подагры пациенты ощущают боль вследствие воспаления окружающих тканей, например сухожилий или околосуставных сумок.
Причины возникновения болезни
Ключевым фактором развития подагры являются патологические состояния, которые приводят к повышению уровня мочевой кислоты в крови. Примерно 10 % случаев заболевания обусловлены наследственной предрасположенностью к нарушению естественного обмена пуринов, которые являются источником синтеза уратов. Такая подагра называется идиопатической. Остальные 90 % случаев возникновения заболевания связаны с нарушением выведения мочевой кислоты вследствие различных причин. Это может быть избыточная выработка вещества, от которой организм не успевает избавляться. Также накопление большого количества мочевой кислоты может быть связано с нарушением работы почек.
В группу риска по данному заболеванию входят люди с гипертонией, различными болезнями почек, гиперлипидемией, ожирением, сахарным диабетом и патологиями минерального обмена. При этом повышенная концентрация мочевой кислоты в организме – не единственное, от чего возникает подагра. Появлению этой болезни обычно предшествует сочетание гиперурикемии и факторов, провоцирующих воспалительный процесс, например:
- злоупотребление спиртными напитками, особенно пивом;
- употребление в пищу большого количества красного мяса и рыбы;
- перегрузки и травмы суставов при интенсивной ходьбе или ударах;
- продолжительный прием мочегонных и некоторых других лекарственных препаратов;
- малоподвижный образ жизни, большой возраст (55 и старше) и прочие.
Классификация заболевания
Подагра делится на различные подвиды с учетом причины возникновения и характера течения. Она может быть первичной, то есть обусловленной генетическими факторами, или вторичной, возникающей вследствие определенных заболеваний или внешних причин, которые спровоцировали нарушение вывода мочевой кислоты.
В 80 % случаев подагра имеет классические проявления. При этом на практике нередко встречаются и атипичные формы заболевания: псевдофлегмонозная, астеническая, ревматоидноподобная, периартритическая и прочие виды.
По распространенности подагрический артрит разделяют на два типа:
- Моноартикулярный – поражение охватывает только один сустав. Этот тип характерен для пациентов средних лет при первичном выявлении болезни. Примерно в 60 % случаев подагрический узелок локализируется на суставе большого пальца ноги. Реже тофусы и другие симптомы заболевания появляются на коленях или лодыжках.
- Полиартикулярный – поражение распространяется на два и более сустава. Обычно возникает у людей пожилого возраста или при хроническом течении болезни. При первичном проявлении болезни воспаляются сразу несколько суставов только в 10–20 % случаев. Полиартикулярная форма распространяется на стопы, руки, запястья, локти и голеностоп.
Стадии развития подагры
Подагрический артрит представляет собой вялотекущее заболевание, которое неизбежно прогрессирует при отсутствии надлежащего лечения и периодически обостряется. Естественное развитие болезни имеет 4 стадии:
- Бессимптомная гиперурикемия. На этом этапе у человека нет никаких внешних проявлений развития подагры. Однако в крови наблюдается повышенный уровень мочевой кислоты. Специфическое лечение подагры на данном этапе не проводится. Ведь от первого случая повышения мочевой кислоты до развития болезни может пройти до 30 лет. Кроме того, гиперурикемия не всегда приводит к появлению подагры.
- Острый подагрический артрит. На данной стадии накопление кристаллов мочевой кислоты в суставах становится критическим. В результате возникает отек и сильная боль. Также может наблюдаться выраженная интоксикация организма и появление фебрильной лихорадки. Острый приступ подагры обычно возникает ночью после воздействия на организм провоцирующих факторов и может продолжаться в течение нескольких недель.
- Межкритический период. На этой стадии болезнь развивается бессимптомно. Сустав имеет нормальную подвижность, человека не беспокоит боль или другие неприятные ощущения. При этом соли мочевой кислоты продолжают накапливаться в тканях. Следующее обострение подагры может произойти через несколько месяцев и даже лет. Однако его можно вовсе избежать, контролируя уровень мочевой кислоты в организме с помощью диеты или лекарств.
- Хронический подагрический артрит. Эта стадия возникает в случае отсутствия на предыдущих стадиях адекватного лечения и контроля над уровнем мочевой кислоты. Болезнь прогрессирует, поражая все большее количество суставов, а также мочевой пузырь, почки и другие внутренние органы. Тофусы разрастаются, в результате чего могут возникать разрывы хрящей и связок, сильная деформация костей и даже полное разрушение суставов.
Прохождение курса лечения и соблюдения рекомендаций врача в межкритический период позволяет сократить случаи обострения или полностью их исключить. В противном случае подагра будет сопровождаться множественными атаками, чередующимися через короткие интервалы и сопровождающимися сильными болевыми ощущениями.
Симптомы болезни
На начальной стадии развития подагра диагностируется очень редко, поскольку у пациента отсутствуют выраженные проявления болезни и, соответственно, повод обращаться к врачу. Единственным признаком, который может указывать на вероятность развития заболевания, является почечная колика – симптом мочекаменной болезни, которая часто предшествует подагрическому артриту.
Симптомы болезни проявляются в период обострения:
- сильный отек пораженного сустава;
- горячая, блестящая красная кожа над очагом воспаления;
- умеренная локальная боль с усилением в вечернее и утреннее время;
- ограниченная подвижность сустава;
- ухудшение общего самочувствия (лихорадка, снижение аппетита, слабость и т. д.).
При отсутствии лечения острая фаза проходит самостоятельно в течение нескольких дней или недель. При этом болезнь переходит в хроническую форму, при которой выраженная симптоматика ослабевает, а в суставах образуются твердые узлы.
Отзывы о лечении
Не первый раз обращаюсь в Мастерскую здоровья – то один сустав заболит, то другой, то спина заноет. Мой врач – Крюков А.С. Каждый раз он быстро и точно ставит диагноз и назначает эффективное лечение. Правда, последний раз мое колено долго не хотело поддаваться никаким манипуляциям, болело и отравляло мне жизнь. Я уже начала отчаиваться, но каждый раз Александр Сергеевич на мое нытье отвечал : " Не переживайте, все будет хорошо". И действительно, после двух месяцев лечения я, наконец, перестала хромать и дело пошло на поправку. Спасибо большое доктору Крюкову за его высокий профессионализм.
Диагностика
Для постановки диагноза пациенту необходимо пройти комплексное обследование у ревматолога. На первом этапе доктор проводит сбор анамнеза и осмотр пораженных суставов. Также больному назначается ряд лабораторных и клинических исследований. Для точного определения подагры и исключения других заболеваний, имеющих похожие проявления, используют:
- Анализ крови на креатинин и мочевую кислоту. Здесь важно учитывать, что пороговые значения этих показателей зависят от пола пациента. Например, норма мочевой кислоты для женщин – до 0,36 млмоль/л, для мужчин – до 0,42 млмоль/л.
- Анализ синовиальной жидкости. Производится пункция пораженного подагрой сустава с последующим лабораторным исследованием вещества на предмет наличия кристаллов уратов.
- Аппаратные исследования. С помощью рентгенографии, УЗИ, КТ и МРТ врач исключает другие причины воспаления суставов, а также определяет размеры, локализацию и прочие характеристики подагрических тофусов.




Лечение подагры
Терапия при подагрическом артрите направлена в первую очередь на устранение острых проявлений заболевания и профилактику обострений. Ревматологи, работающие в клиниках «Мастерская Здоровья» в СПб., подбирают для каждого пациента индивидуальный курс лечения, который учитывает возраст, пол, сопутствующие заболевания и прочие факторы, влияющие на развитие болезни. Назначенный по результатам осмотра и диагностики комплекс лечебных процедур может включать в себя:
- фиксацию конечности. Пораженные подагрой суставы обездвиживаются с помощью шины, что уменьшает болевые ощущения и минимизирует нагрузку на воспаленные ткани. В период обострения к конечности прикладывают лед. После уменьшения симптоматики на сустав накладывают согревающие компрессы;
- лечение медикаментами. Для устранения воспалительного процесса назначается колхицин, нестероидные (НПВС) или глюкокортикостероидные (ГКС) противовоспалительные препараты. Также пациенту прописывают прием урикодепрессивных и урикозурических средств для нормализации уровня мочевой кислоты в крови.
- Восстановление суставов. По завершении острой фазы заболевания проводится терапия, направленная на нормализацию подвижности конечностей и быстрое рассасывание инфильтрата в зоне воспаления. Для этого используют ультразвук, фонофорез, импульсные токи, теплолечение, аппликации димексида и прочее.
- Изменение питания. В основе успешного лечения подагры – соблюдение специальной диеты. Больному необходимо исключить из рациона насыщенные пуринами продукты (мясо, рыба, кофе, чай, какао). При этом голодание противопоказано, поскольку оно приводит к распаду собственных тканей и усиленному продуцированию мочевой кислоты организмом.
- Хирургическое лечение. При наличии больших тофусов, которые мешают подвижности суставов или создают чрезмерное давление на окружающие ткани, проводится операция. Также хирургическое лечение назначается при обнаружении большого количества солевых отложений в жизненно важных органах.
Продолжительность лечения подагры составляет 7–14 дней до полного устранения клинических проявлений заболевания. В межкритический период пациенту необходимо соблюдать рекомендации врача по контролю мочевой кислоты в организме для снижения частоты обострений.




