Развитие глубокого тромбофлебита у взрослых
Тромбофлебит глубоких вен — это сосудистое заболевание, характеризующееся воспалением стенки сосуда с одновременным образованием в нем тромба. У здорового человека тоже образуются сгустки крови, но они быстро рассасываются без каких-либо последствий. Свертывание крови — это естественный процесс, который является защитной реакцией организма.
При тромбозе он нарушается, и в просвете вен образуются тромбы, которые в будущем становятся причиной нарушения движения крови. Изначально развивается тромбоз, а затем воспаляется сам сосуд. Данная патология нередко требует хирургического вмешательства. В отличие от поверхностного тромбофлебита, в данной ситуации местные лекарства в виде мазей и гелей малоэффективны ввиду более глубокого расположения сосудов.
Практически у каждого человека имеется риск образования тромбов. В России каждый год выявляется около 240 тыс. новых больных.
Это заболевание чаще диагностируется у лиц женского пола. Причины — особенности гормонального фона, ношение обуви на каблуках, беременность, частое пребывание на ногах. С возрастом риск развития болезни увеличивается в разы.

Причины развития
Тромбофлебит глубоких вен обусловлен как внешними, так и внутренними факторами. Чаще всего поражаются сосуды голени. Состояние крови вен поддерживается за счет свертывающей и противосвертывающей систем. Последняя включает в себя первичные и вторичные антикоагулянты, систему фибринолиза и антитромбин. При снижении ее активности и развитии процесса агрегации тромбоцитов образуются сгустки (тромбы).
Выделяют следующие причины тромбофлебита:
- снижение скорости кровотока;
- обратный заброс крови (регургитация) вследствие дисфункции клапанов;
- варикозное расширение вен;
- пребывание в одной позе (стоя, сидя или лежа) в течение нескольких часов;
- ношение туфель на высоких шпильках;
- аномалии развития сосудов (недостаточность клапанов, недоразвитие мышечной и эластической оболочки);
- онкологические болезни (рак легких, органов ЖКТ);
- нарушение работы яичников и семенников;
- бесконтрольное применение оральных контрацептивов;
- нарушение гормонального фона;
- осложнения проведенных операций;
- неврологические заболевания, сопровождающиеся параличом;
- сепсис;
- абсцессы;
- посттромбофлебитическая болезнь;
- болезни крови, при которых активно сворачивается кровь;
- переломы костей голени, бедра и стоп;
- период вынашивания ребенка и послеродовой;
- проведение абортов.
Признаки тромбофлебита глубоких вен могут появиться после длительной катетеризации вены. Такое часто наблюдается у лиц с тяжелыми соматическими болезнями. У 1 из 10 больных поверхностным тромбофлебитом поражаются глубокие вены. Причиной может быть несоблюдение назначений лечащего врача. Тромбофлебит глубоких вен голени часто развивается при варикозе.
Кровь в сосудах застаивается, что приводит к образованию тромбов. Данное заболевание развивается при сгущении крови. Это возможно на фоне ожоговой болезни, когда уменьшается объем плазмы; тяжелой степени обезвоживания при дизентерии, холере и сальмонеллезе, неправильном питьевом режиме.
Чем быстрее движется кровь, тем меньше вероятность развития тромбофлебита. При гиподинамии, постоянном пребывании перед телевизором или монитором компьютера, длительном вождении автомобиля, перелетах и переездах происходит застой венозной крови. Он является фактором риска образования тромбов. Данная патология является частым последствием полостных операций.

Механизм развития
Тромбофлебит развивается постепенно. Вначале происходит сгущение крови. В развитии этого недуга играют роль следующие патологические процессы:
- снижение объема плазмы;
- уменьшение скорости движения венозной крови;
- механическое повреждение сосудов;
- нарушение работы клапанов;
- активизация свертывающей системы;
- воспаление стенки сосуда.
Повреждение внутренней стенки вены (эндотелия) возможно микроорганизмами, аллергенами и другими веществами. В кровоток устремляются тромбопластин и тромбин. Эти соединения способствуют слипанию тромбоцитов и прикреплению их к стенке вены. Из фибриногена образуется фибрин. Таким образом возникает тромб.
При длительном его нахождении в просвете вены развивается воспалительная реакция. Чаще всего в венах конечностей образуются белые и смешанные тромбы. Они крепко сцеплены с венозной стенкой, но на ранних этапах могут отрываться.
Клинические проявления
Наиболее часто поражаются следующие вены ног:
- передние большеберцовые;
- плюсневые;
- задние большеберцовые;
- подколенные;
- бедренные.
Глубокий тромбофлебит отличается от поверхностного более выраженным отечным синдромом. При этом заболевании симптомы могут быть выражены слабо. Такие больные подолгу не обращаются за медицинской помощью. Для тромбофлебита глубоких вен характерны следующие признаки:
- тяжесть в нижних конечностях;
- боль;
- отеки;
- лихорадка;
- озноб;
- парестезия;
- онемение конечности;
- бледность или синюшность ноги;
- увеличение конечности в объеме.

Боль является наиболее частой жалобой при обращении к врачу. Она тупая, распирающая, иногда жгучая. Боль может ощущаться в области голени или бедра. Она возникает преимущественно с внутренней стороны ноги. Наблюдается усиление боли во время ходьбы и движений. У некоторых больных тромбофлебитом глубоких вен появляются красные полосы на ногах.
Признаком заболевания является ощущение тяжести в икроножных мышцах.
При пальпации часто выявляется болезненность. Конечность может приобретать глянцевый блеск. Симптомы ярче выражены при остром воспалении: повышается температура тела, и ухудшается общее самочувствие. Острый тромбофлебит переходит в хронический.
Существуют объективные симптомы, по которым врач может поставить предварительный диагноз. С этой целью проводится несколько функциональных проб. При тромбофлебите глубоких вен часто выявляется положительный симптом Ловенберга. Пациенту предлагается прилечь на кушетку, после чего врач накладывает манжету от тонометра чуть выше колена.
У здорового человека нагнетание воздуха и создание давления не вызывают дискомфорта. У больного появляется боль в пораженной конечности. На наличие воспалительного процесса указывает симптом Хоманса. Он положителен, если в процессе вращения стопы в положении лежа на спине с полусогнутыми ногами появляется боль.
Очень информативна маршевая проба. Конечность пациента бинтуют от стопы до паховой области, после чего нужно немного походить. Затем бинт снимают. Появление болевых ощущений и нарушение кровенаполнения конечности указывают на тромбофлебит.
Обследование при подозрении на тромбофлебит
Лечить больных следует после инструментальных и лабораторных исследований. Диагноз ставится на основании результатов осмотра пациента, опроса, функциональных проб, допплерографии, контрастной рентгенографии сосудов ног. Физикальное исследование может выявить следующие изменения:
- выбухание подкожных вен;
- цианоз кожи;
- болезненность;
- местное повышение температуры;
- отеки.
Признаки тромбофлебита глубоких вен определяются с помощью допплеровской ультрасонографии. Это комплексное исследование, которое позволяет оценить состояние самих вен и движение крови. Допплерография выявляет следующие изменения:
- сужение отдельных участков сосуда;
- наличие тромба;
- признаки варикоза (при наличии варикозной болезни);
- регургитацию венозной крови.
Обязательно оценивается свертывающая способность крови.
Традиционное лечение
Лечение тромбофлебита глубоких вен голени или бедра в большинстве случаев медикаментозное. Применяются следующие лекарства:
- мази, в состав которых входит гепарин;
- НПВС (Диклофенак, Нурофен, Найз, Бутадион, Индометацин);
- антикоагулянты (Клексан, Варфарин, Гепарин);
- ангиопротекторы (Троксерутин, Докси-Хем);
- венотоники (Венарус, Детралекс).
Часто в схему лечения больных с тромбофлебитом глубоких вен включают Гепариновую мазь. Она наносится на кожу тонким слоем. Эффективность ее при глубоком тромбофлебите гораздо меньше, нежели при поверхностном. Для местного обезболивания используют противовоспалительные мази и гели из группы НПВС. Они уменьшают воспаление за счет подавления выработки простагландинов.
В эту группу входит Индовазин, Найз, Диклофенакол. Широко используются и системные НПВС (Ортофен, Индометацин). Нередко врачи назначают больным Стрептокиназу. Это препарат, который растворяет свежие тромбы. В схему лечения тромбофлебита глубоких вен включают физиотерапию. Хороший эффект дает воздействие на сосуды электрическими полями.
Для скорейшего рассасывания тромбов и устранения воспаления проводится лекарственный электрофорез. Схема лечения больных включает проведение магнитотерапии и парафиновые аппликации (только при хронической форме болезни). При остром воспалении помогают пиявки. Важное место в лечении занимает диета. Для укрепления сосудов полезно употреблять продукты, богатые витаминами, цинком, медью, селеном, железом и другими веществами.
Для предупреждения образования новых тромбов требуется пить больше жидкости. В тяжелых случаях (при восхождении тромба до бедра, риске его отрыва, признаках омертвения тканей) требуется операция. Осуществляется тромбэктомия. Подобное лечение противопоказано при поздней стадии варикозной болезни ног, экземе, рожистом поражении кожи, во время беременности, при наличии сердечно-сосудистой патологии. Операция не проводится в пожилом возрасте.
Меры профилактики
Профилактика — это самый эффективный способ сохранить нормальное состояние сосудов. Необходимо придерживаться следующих правил:
- вести активный и подвижный образ жизни;
- соблюдать правила личной гигиены ног;
- ограничить физические нагрузки;
- лечить варикоз на ранних стадиях;
- принимать препараты, повышающие упругость вен (Детралекс);
- проводить гимнастику для ног;
- соблюдать диету;
- закаливаться;
- избегать переохлаждения;
- не стоять и не сидеть подолгу в одной позе;
- отказаться от ношения туфель на высоком каблуке;
- пить больше жидкости;
- лечить инфекционные заболевания;
- следить за массой тела;
- исключить переломы костей нижних конечностей.
Необходимо исключить все возможные факторы риска развития этой патологии. Лицам женского пола рекомендуется больше двигаться. При наличии профессиональных факторов риска (статической нагрузки) нужно делать перерывы в работе, во время которых необходимо придать ногам возвышенное положение. Это улучшает отток венозной крови и предупреждает образование тромбов.
Специфическая профилактика тромбофлебита отсутствует. Фактором риска является ожирение, поэтому рекомендуется контролировать свою массу тела. В случае ожирения нужно заниматься спортом и соблюдать диету. Состояние вен во многом зависит от характера питания. Употреблять нужно только натуральные и свежие продукты, так как в них содержится больше полезных веществ (витаминов и микроэлементов).
Следить за своим здоровьем нужно с молодости. В последние годы варикозная болезнь, тромбоз и тромбофлебит все чаще выявляются у молодых лиц. Воспаление и закупорка вен тромбом представляют опасность для здоровья, поэтому при появлении первых симптомов тромбофлебита необходимо обращаться в поликлинику и обследоваться.
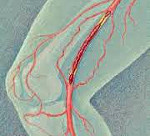
Тромбоз глубоких вен – это состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. Клиническая симптоматика тромбоза глубоких вен включает распирающие боли, отечность, синюшность кожи, поверхностную гипертермию, болезненность при пальпации пораженной вены, набухание поверхностных вен. Окончательный диагноз устанавливается по данным УЗДГ вен нижних конечностей и дуплексного сканирования; для оценки микроциркуляции проводится реовазография. Лечение тромбоза глубоких вен проводится гепарином под контролем коагулограммы; при необходимости осуществляется хирургическое удаление образовавшегося тромба.
МКБ-10
Общие сведения
Тромбоз глубоких вен – это патология в основе которого лежит нарушение венозного кровообращения вследствие закупорки сосуда кровяным тромбом. В клинической флебологии тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций. Тромбы могут образовываться не только в глубоких, но и в поверхностных венах, однако тромбоз поверхностных вен (поверхностный тромбофлебит) редко становится источником серьезных проблем. В отличие от тромбофлебита, тромбоз глубоких вен требует неотложной медицинской помощи в связи с риском развития опасных для жизни пациента осложнений.

Причины тромбоза
Для развития заболевания необходимо сочетание нескольких факторов:
- повреждение внутренней выстилки венозной стенки в результате воздействия механического, химического, аллергического или инфекционного агента;
- нарушение системы свертывания крови;
- замедление тока крови.
При некоторых обстоятельствах вязкость крови увеличивается. Если на стенках вены есть препятствия для нормального тока крови, увеличивается риск образования тромбов. Мелкий тромб, образующийся на венозной стенке, вызывает воспаление и дальнейшее повреждение стенки вены, которое становится причиной образования других тромбов.
Возникновению тромбоза глубоких вен способствуют застойные явления в венах нижних конечностей. Причиной застоя становится неподвижность или малоподвижность человека в течение долгого времени. Пусковые факторы при тромбозе глубоких вен:
- травма, операция, чрезмерное физическое напряжение;
- инфекционное заболевание;
- длительная неподвижность при состояниях после хирургического вмешательства, неврологических и терапевтических заболеваниях;
- период после родов;
- прием пероральных гормональных контрацептивов;
- злокачественные опухоли (особенно – рак желудка, легких и поджелудочной железы);
- ДВС-синдром.
Риск развития заболевания увеличивается при продолжительном неподвижном положении с опущенными вниз ногами. Так, на Западе существуют термины «синдром экономического класса» и «телевизионный тромбофлебит». В первом случае речь идет о людях, у которых тромбоз глубоких вен развился после длительного перелета. Во втором – о пожилых пациентах, у которых заболевание появилось после долгого сидения перед телевизором. И в том и в другом случае пусковым фактором стало длительное пребывание в позе сидя с согнутыми ногами, при котором создаются препятствия нормальному венозному оттоку.
Возврат крови по венам в значительной степени обеспечивается сокращением мышц. После операций и при некоторых хронических заболеваниях пациент долгое время остается практически неподвижным. В результате в нижних конечностях развиваются застойные явления, приводящие к тромбозу глубоких вен.
При приеме оральных контрацептивов, болезнях крови, злокачественных опухолях тромбоз в значительной степени обусловлен гиперкоагуляцией (повышенной свертываемостью крови). В отдельных случаях нарушение кровотока в глубоких венах может свидетельствовать о болезни Бюргера (облитерирующем тромбангиите аллергического генеза).
Как правило, тромбоз глубоких вен развивается в области нижних конечностей. Однако, иногда наблюдаются и тромбозы глубоких вен в области рук, которые возникают при воздействии следующих пусковых факторов:
- катетеризация вен верхних конечностей. Катетер, находящийся в вене длительное время, вызывает раздражение венозной стенки и приводит к образованию тромба;
- имплантированный кардиофибриллятор или электрокардиостимулятор;
- злокачественное новообразование в области вены;
- чрезмерная нагрузка на верхние конечности у спортсменов (бейсболистов, пловцов, тяжелоатлетов). Заболевание развивается из-за сдавления глубоких вен верхних конечностей натренированными мышцами плечевого пояса.
Симптомы тромбоза
Симптомы зависят от локализации тромба. Примерно в половине случаев кровь через систему коммуникантных вен оттекает в подкожные вены, кровоток частично восстанавливается, и тромбоз глубоких вен протекает бессимптомно. У остальных больных наблюдается один или несколько следующих симптомов в различных сочетаниях:
- распирающие боли в пораженной конечности;
- боль при пальпации, усиливающаяся по ходу вены, в которой образовался тромб;
- отеки;
- местная гипертермия;
- синюшность кожных покровов пораженной конечности;
- набухшие поверхностные вены.
О перенесенном тромбозе могут свидетельствовать развитые венозные коллатерали в нижней части живота, в области тазобедренных суставов, бедра и голени.
Осложнения
Исходом тромбоза глубоких вен может стать хроническая венозная недостаточность, в результате которой развиваются отеки нижних конечностей и нарушения трофики (липодерматосклероз, экзема, трофические язвы).
Самым опасным осложнением тромбоза глубоких вен является тромбоэмболия легочной артерии. Оторвавшиеся кусочки тромбов вместе с током крови двигаются в легкие, попадают в легочную артерию и вызывают ее эмболию (закупорку). Нарушение кровотока в легочной артерии приводит к развитию острой дыхательной и сердечной недостаточности и может стать причиной смерти пациента. В случае, когда кусочком тромба закупоривается мелкая ветвь легочной артерии, развивается инфаркт легкого.
Диагностика
Современная флебология располагает хорошей технической базой для проведения оценки венозного кровотока и диагностики тромбоза глубоких вен. Как правило, диагноз устанавливает флеболог. Он проводит жгутовые пробы (эластическое бинтование ног по специальной методике), в том числе – маршевую пробу, при которой на ногу больного от пальцев до паха накладывается эластический бинт. Затем пациент некоторое время ходит. Распирающие боли и не спавшиеся после проведения пробы подкожные вены указывают на тромбоз.
Для оценки кровотока в глубоких венах применяется флебография, дуплексное сканирование и УЗДГ вен нижних конечностей и радионуклидное сканирование. Оценка состояния микроциркуляции проводится по данным реовазографии нижних конечностей.
Лечение тромбоза глубоких вен
В связи с риском развития опасных осложнений больные с тромбозом глубоких вен обязательно госпитализируются. Назначается строгий постельный режим. Пораженной конечности придают возвышенное положение. Чтобы предотвратить образование новых тромбов, пациенту назначают гепарин (обычно – в течение недели). Затем больного переводят на «мягкие» антикоагулянты (варфарин). Курс лечения варфарином продолжается 6 месяцев. Для контроля за состоянием системы свертываемости крови пациенту периодически проводится коагулограмма.
Тромболитические препараты эффективны только на ранних стадиях формирования тромба. В поздние сроки тромболитическая терапия опасна из-за возможной фрагментации тромба и развития тромбоэмболии легочной артерии. При выраженных нарушениях кровообращения в конечности показана тромбэктомия.
Профилактика
Мероприятия, направленные на предупреждение тромбоза глубоких вен, заключаются в исключении факторов риска, использовании эластических чулок, ранней двигательной активности пациентов в послеоперационном периоде. В ряде случаев после операции назначают малые дозы ацетилсалициловой кислоты и гепарина, уменьшающих свертываемость крови.
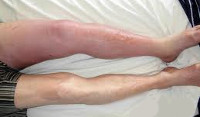
| Тромбоз глубоких вен | |
|---|---|
 Гиперемия и припухлость при ТГВ на правой ноге |
|
| МКБ-10 | I 80.2 80.2 |
| МКБ-9 | 453.40 453.40 |
| DiseasesDB | 3498 |
| MedlinePlus | 000156 |
| eMedicine | med/2785 |
| MeSH | D020246 |
Тромбоз глубоких вен (ТГВ) — патологическое состояние, характеризующиеся образованием тромбов в глубоких венах, чаще всего нижних конечностей. Данное заболевание встречается у 10-20 % населения [1] . Распространённость среди популяции: от 50 до 160 случаев на 100 000 населения [2] [3] . При отсутствии лечения является причиной 3-15 % смертей от тромбоэмболии лёгочной артерии (ТЭЛА) [4] [5] . Однако вероятность летального исхода от тромбоза глубоких вен верхних конечностей крайне мала [6] . Данному заболеванию мужчины подвержены больше, чем женщины, с учётом того, если последние не принимали комбинированные оральные контрацептивы [7] . Поздним осложнением заболевания является посттромботический синдром.
Содержание
Факторы риска [ править | править код ]
- Приобретённые
- Пожилой возраст [8]
- Хирургическое вмешательство, в частности ортопедическое [9]
- Рак поджелудочной железы[10]
- Гиподинамия, сидячий образ жизни, в частности авиаперелёты [11][12]
- Беременность и послеродовый период [12]
- Антифосфолипидный синдром [9]
- Ожирение[9]
- Травмы [12]
- Применение комбинированных оральных контрацептивов[9]
- Гормональная заместительная терапия [9]
- Волчанка [8]
- Истинная полицитемия[9]
- Химиотерапия[8]
- Табакокурение[8]
- Наличие центрального венозного катетера[9]
- Наличие гипсовой повязки[9]
- Смешанные
- Высокий уровень гомоцистеина в крови [12]
- Высокий уровень фибриногена в крови [12]
- Высокий уровень фактора VIII свёртывания крови [12]
- Высокий уровень фактора IX свёртывания крови [12]
- Высокий уровень фактора XI свёртывания крови [12]
- Врождённые
- Дефицит антитромбина [12]
- Дефицит протеинов C и S [12]
- Мутации системы гемостаза фактора V Лейдена [12]
- Протромбин G20210A [12]
- Дисфиброногенемия [9]
- Группа крови [9]
- Фактор XIII 34val [9]
- Фибриноген (G) 10034T [9]
Профилактика [ править | править код ]
- Использование стягивающих чулок во время авиаперелётов [11]
- Использование стягивающих чулок (компрессионного трикотажа) [13]
- Использование комбинации чулок и гепарина после хирургических вмешательств на прямой кишке[14]
- Применение низкомолекулярного гепарина и других медикаментов во время и после беременности для профилактики ТГВ не эффективно [15]
- Нет данных, подтверждающих эффективность антикоагулянтов и других мер для профилактики ТГВ после операций [16]
- Применение физических методов для предотвращения ТГВ после инсульта не является оправданным [17]
Консервативное лечение [ править | править код ]
- Режим.
До проведения ультразвукового ангиосканирования необходим строгий постельный режим с целью предотвращения тромбоэмболии легочной артерии. После обследования пациенты с окклюзивными и пристеночными формами венозного тромбоза сразу должны быть активизированы.
Пациентам с ТГВ необходимо ношение компрессиионного трикотажа 2-3-го класса. При хронических облитерирующих заболеваниях артерий нижних конечностей эластическую компрессию необходимо использовать с осторожностью. При регионарном систолическом давлении на задней большеберцовой артерии ниже 80 мм рт.ст. компрессия противопоказана.
Показана всем больным с ТГВ. Лечение следует начинать с парентерального введения лечебных доз антикоагулянтов. Предпочтительно использование НМГ или фондапаринукса с дальнейшим переходом на непрямые антикоагулянты — Варфарин [19]
Оперативное лечение [ править | править код ]
Задачами оперативного вмешательства при ТГВ являются предотвращение ТЭЛА и/или восстановление проходимости венозного русла, а также сохранение функции венозных клапанов, уменьшение тяжести течения посттромботической болезни [21] . Выбор объёма оперативного пособия следует основывать на локализации тромбоза, его распространенности, длительности заболевания, наличии сопутствующей патологии, тяжести состояния больного, имеющегося в распоряжении хирурга технического и инструментального обеспечения.




