
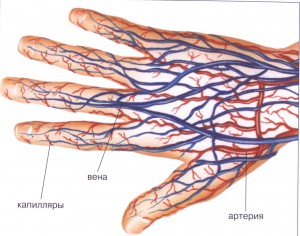
Синдром Рейно – вазоспастическое заболевание с характерными нарушениями кровоснабжения, затрагивающими периферические сосуды. Обычно поражаются кисти стоп, значительно реже – кончики подбородка, носа, языка.
У женщин синдром встречается чаще. Кожный покров в период приступов бледнеет, затем наступают стадии цианоза и гиперемии. Главная причина болезни – нервное напряжение и переохлаждение, но существует и много других факторов, запускающих механизм развития патологии.
Причины
Лидирующие позиции принадлежат ревматическим заболеваниям (системная склеродермия) – там синдром играет роль раннего симптома. Развивается патология и в случае употребления отдельных лекарственных препаратов:
- алкалоидов спорыньи;
- блокаторов адренергических рецепторов;
- противоопухолевых средств (винбластин, блеомицин, циспластин).
Терапия в последнем случае довольно проста – врач отменяет перечисленные препараты. Однако встречаются и профессиональные факторы, приводящие к развитию синдрома Рейно:
- контакт с поливинилхлоридом;
- охлаждение;
- вибрация;
- работа с кремниевой пылью и тяжёлыми металлами.
Версии происхождения
Врачи продолжают исследовать механизм синдрома. Единой концепции пока не выработано, зато существует множество версий происхождения недуга.
Перечислим основные теории:
- Француз, описавший заболевание впервые, полагал, что в его основе лежит повышенная активность симпатического отдела нервной системы.
- Дефект сосудов конечностей (сосудорасширяющее действие оказывает эндотелиальный простациклин).
- Увеличение вязкости крови. Причина данного явления непонятна, но существуют гипотезы о деформировании эритроцитов и концентрации фибриногена плазмы. Схожее состояние наблюдается при криоглобулинемии – постоянном ощущении холода (часто затрагивает кончики пальцев).
- Ангиоспазмы. Некоторые учёные полагают, что синдром проявляется на фоне сужения просветов (мозговых, коронарных и мышечных сосудов).
- Эмоциональные расстройства. Симптомы патологии наблюдаются при стрессах, нервном переутомлении и сильном эмоциональном напряжении.
Факторы риска
Болезни подвержены преимущественно пациенты среднего и молодого возраста, но отмечен и ряд случаев детской заболеваемости (10-14 лет). В 50% случаев установлен наследственный характер патологии.
К факторам риска относятся:
- психогенная этиология (ответ организма на эмоциональную нагрузку);
- периодическое (длительное) воздействие низких температур (в периферических сосудах нарушается кровообращение);
- дисфункция эндокринной системы и гормональные нарушения;
- комплексный фактор (гормональные изменения в связке с особенностями кровеносной системы и длительным переохлаждением);
- длительный приём вазоконстрикторных средств (эрготамин, бета-адреноблокаторы).
Провоцирующие заболевания
Некоторые болезни служат фоном для развития синдрома Рейно.
К ним относятся:
- системные заболевания (артериит, артериальная гипертензия, первичная лёгочная гипертензия);
- коллагенозы (группа патологий системного характера, затрагивающая соединительную ткань и сосуды);
- плохое кровообращение (тромбофлебиты, венозные травмы, сердечная недостаточность, спазм сосудов глазной сетчатки и головного мозга);
- поражения нервной системы (сирингомиелия, рассеянный склероз, конституциональная акродиния);
- спленомегалия (врождённая гемолитическая анемия), протекающая на фоне кроветворных нарушений;
- дисфункция органов ЖКТ (язва желудка, колит, гастрит);
- гормональные нарушения и эндокринные патологии (гиперпаратиреоз, опухоль надпочечников, гипотиреоз, климактерический синдром, дисплазия матки и яичников);
- ревматоидный артрит;
- склеродермия;
- артериовенозная аневризма (поражаются стопы и кисти);
- воспаление сосудистых стенок (пальцевые артерииты, васкулиты);
- синдромы шейного ребра, передней лестничной мышцы, поражения межпозвонковых дисков;
- артериальная сегментарная облитерация (следствие – вазомоторные нарушения в области стоп и кистей);
- профессиональные заболевания;
- узелковый периартрит;
- облитерирующий атеросклероз;
- заболевания крови (криоглобулинемия, пароксизмальная гемоглобинурия, тромбоцитоз, множественная миелома);
- неврогенные синдромы (поражение карпального канала);
- феохромоцитома;
- длительная иммобилизация;
- паранеопластический синдром.
Стадии и симптомы
Синдром Рейно имеет три характерные стадии. Эффективность лечения во многом зависит от точного их диагностирования, поскольку течение болезни на каждой из них существенно различается.

- 1 стадия . Замедляется кровоснабжение тканей. Холодеют пальцы, бледнеют фаланги – приступ длится порядка 2 минут, но порой затягивается и на полчаса. После этого самостоятельно проходит.
- 2 стадия . Сосуды растянулись настолько, что кровь по ним практически не течёт. Ткани немеют, поскольку отсутствует снабжение кислородом. Появляется болевой синдром, затем – отёчность и синюшность. Приступ тянется часами.
- 3 стадия . Истончаются пальцы, поскольку приток крови к ним иссякает. На кончиках образуются крохотные ранки. Финал – гангрена пальцев.
Синдром протекает крайне медленно, а в некоторых случаях может внезапно наступить ремиссия.
Условия, благоприятствующие ремиссии, таковы:
- беременность;
- изменение климатических условий;
- послеродовый период;
- наступление менопаузы.
Для первичной стадии заболевания характерно стационарное течение.
В целом прослеживаются следующие симптомы:
- нервные расстройства (головные боли, неприятные ощущения в области позвоночника, боли в конечностях, нарушения сна);
- сердечные боли функционального характера;
- периодическое повышение АД;
- объективные парестезии (встречаются крайне редко), повышение чувствительности предплечий и пальцев к холоду, чувство онемения, зуда и жжения;
- судорожные кризы (тяжёлые и частые), затрагивающие область артериолокапилляров.
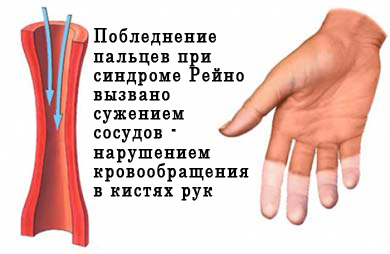
Синдрому присущ приступообразный характер. Во время приступов цвет кожи конечностей изменяется постепенно – от белого и синего до красноватого. Приступ сопровождается кожной гипертермией, больной ощущает распирание и жар.
Наблюдаются и трофические изменения:
- уплощаются/втягиваются подушечки пальцев;
- снижается тургор кожи;
- возникают язвы (заживают они мучительно долго).
Изначально патология затрагивает кончики нескольких пальцев, но с течением времени перебрасывается на всю кисть (исключение – большой палец). Ещё один характерный признак, проявляющийся в период приступа – сетчатое ливедо (рисунок, напоминающий мрамор). В поражённых участках кожи ощущается покалывание и внезапное онемение, кожа резко холодеет.
Диагностика
Для успешной диагностики недуга используются общепринятые и специальные исследовательские методики. Диагностика первичного синдрома осуществляется путём исключения сопутствующих заболеваний. Дальнейшие наблюдения подтверждают либо опровергают первичный диагноз.
- анализы крови (общий, фибриноген, белковые фракции, белок);
- капилляроскопия (исследование степени поражения сосудов);
- коагулограмма (также изучаются свойства крови – гематокрит, вязкость, склеивание эритроцитов и тромбоцитов);
- рентгенограмма грудной клетки с целью выявить наличие шейного ребра;
- иммунологическое исследование (ревматоидный и антинуклеарный факторы, иммуноглобулины, циркулирующие иммунные комплексы, антитела к рибонуклеопротеину и ДНК);
- осциллография/реовазография, ультразвуковая допплерография (исследование пальцевого кровотока), ангиография, лазер-допплер-флоуметрия, дигитальная плетизмография.
Диагноз "синдром Рейно" ставится лишь в том случае, если наблюдается ряд чётких критериев.

У больного должны обнаружиться:
- сосудистый спазм;
- симметричная локализация сосудистых атак;
- прощупывание пульсации артерий (этот показатель должен соответствовать норме);
- регулярное повторение сосудистых атак (пациент наблюдается у врачей на протяжении 2-3 лет).
Для последних лет характерно повышенное внимание к широкопольной капилляроскопии ногтевого ложа, являющейся прогрессивной модификацией биомикроскопии. Этот метод помогает максимально детализировать структурные изменения, затрагивающие область ногтевого ложа.
Лечение
Эффективность лечения зависит от устранения механизмов, являющихся провокаторами дисфункции сосудов. В большинстве случаев врачи рекомендуют кардинально изменить свои привычки (бросить курить, например), но порой требуется переезд в иную местность или отказ от вредной профессиональной деятельности. Тёплый климат эффективно сражается с недугом – синдром постепенно исчезает без врачебного вмешательства.
Если соблюсти все условия не представляется возможным, пациенту показана медикаментозная терапия. Об этом стоит рассказать подробнее.
Медикаментозная терапия
Основной упор делается на сосудорасширяющие препараты, наиболее эффективными из которых признаны антагонисты кальция:
Прогрессирующая форма заболевания предусматривает лечение Вазапростаном. Препарат вводится внутривенно по каплям (курс 10-20 вливаний). Позитивное воздействие препарата наблюдается после третьей процедуры, эффективность постепенно нарастает.
Широко используются и антиагрегантные средства:
- пентоксифиллин;
- трентал;
- дипиридамол;
- агапурин;
- реополиглюкин и прочие низкомолекулярные декстраны.
В отдельных случаях врач может выписать ингибиторы АПФ или блокаторы HS2-серотониновых рецепторов. В случае резкого приступа, можно справиться с недугом при помощи подручных средств – тёплой воды (в ней согревается конечность), шерстяной ткани, мягкого массажа или горячего напитка. С длительным приступом необходимо бороться посредством спазмолитических препаратов.
Для этого делаются инъекции:
Медикаментозная терапия хороша в сочетании с дополнительными терапевтическими методиками.
Среди них стоит отметить:
- рефлексотерапию;
- физиотерапию;
- экстракорпоральную гемокоррекцию (назначается при фоновом развитии системных коллагенозов);
- психотерапию;
- электрофорез;
- тепловые процедуры;
- акупунктуру;
- гипербарическую оксигенацию (подразумевает подачу кислорода под давлением);
- регулирование периферического кровообращения (для этого применяются стволовые клетки)
Подход к терапии неизменно носит комплексный характер. Приветствуются препараты, снижающие вязкость, аппликации поражённых областей, физиотерапия. Лечение может занимать долгие годы, поэтому не ждите быстрых результатов и соблюдайте предписания врача.
Профилактика
Синдром Рейно является прогрессивным заболеванием, но опасности для человеческой жизни не несёт. Спазмы затрагивают мелкие кровеносные сосуды и никак не отражаются на крупных органах. Частые спазмы провоцируют тяжёлые заболевания кожи и могут вызвать отторжение кончиков пальцев.
Чтобы предотвратить приступ, нужно соблюдать определённые меры предосторожности, исключив провоцирующие факторы:
- курение;
- переохлаждение;
- работу, связанную с напряжением кистей рук;
- контакты с химическими веществами, являющимися первопричиной сосудистых спазмов.
Народные средства рассматриваются только в качестве дополнения к медикаментозной терапии. Рекомендован массаж с поглаживаниями и похлопываниями кончиков пальцев. Такой массаж расширяет капилляры и улучшает их кровоснабжение. Народная медицина вкупе с лекарственной терапией и дополнительными методами поможет остановить дальнейшее развитие болезни.

Синдром Рейно — это патологическое состояние, известное медицине еще с 1862 г. В его основе лежит приступообразный спазм кровеносных сосудов периферических отделов конечностей, лица. Спазм возникает, например, в ответ на воздействие холода, вибрации или при сильном стрессе. В результате человек ощущает боль в месте возникновения спазма, появляется онемение, чувство ползания мурашек. Пораженная область становится поначалу белой, а затем синеет. На ощупь кожа становится холодной. Когда приступ заканчивается, кожа приобретает красный цвет, и в этой области ощущается жар. При длительном существовании заболевания развиваются трофические нарушения. Для подтверждения диагноза необходимо тщательное обследование больного с применением инструментальных методов исследования. Лечение синдрома Рейно комплексное, требует применения медикаментозных и физиотерапевтических методов. Иногда даже целесообразно хирургическое вмешательство. Давайте поговорим подробнее о причинах, симптомах, методах диагностики и способах лечения синдрома Рейно.
Заболевание не случайно носит такое название — синдром Рейно. «Рейно» — в честь французского врача Мориса Рейно, впервые описавшего это состояние. А вот термин «синдром» применительно к данной ситуации носит собирательный характер, поскольку отражает следующий факт: клинические проявления чаще всего являются результатом других заболеваний. И таких заболеваний весьма много (по последним данным — более 70). Наряду с формулировкой «синдром Рейно» в медицине существует понятие «болезнь Рейно». Болезнь Рейно имеет те же клинические признаки, что и синдром, однако возникает без видимой причины (или так говорят, когда причину установить не удается), то есть это первичное состояние. Согласно статистическим данным, болезнь Рейно составляет около 10-15% всех случаев, а синдром — 85-90%. Поэтому значительно чаще применяется термин «синдром», нежели «болезнь».
Причины

Главной причиной возникновения синдрома Рейно является внезапный сосудистый спазм, в результате которого нарушается кровоток, питание и трофика тканей. При болезни Рейно происхождение спазма для медиков пока остается загадкой, а вот синдром Рейно, как вторичное состояние, чаще всего возникает при:
- заболеваниях соединительной ткани (системная красная волчанка, склеродермия, ревматоидный артрит, дерматополимиозит, узелковый периартериит, облитерирующий тромбангиит, болезнь Шегрена и так далее);
- сосудистых заболеваниях (облитерирующий атеросклероз, тромбофлебит);
- заболеваниях крови (тромбоцитоз, криоглобулинемия, множественная миелома, пароксизмальная гемоглобинурия);
- онкологических и эндокринных заболеваниях (паранеопластический синдром, феохромоцитома, повышение функции щитовидной железы, сахарный диабет);
воздействии вредных факторов внешней среды (вибрация, хроническая интоксикация хлорвинилом, поливинилхлоридом, тяжелыми металлами, употребление некоторых лекарственных препаратов, таких, как блокаторы адренергических рецепторов (Пропранолол, Метопролол, Эгилок и другие), противоопухолевые препараты (Винкристин, Цисплатин), эрготамин (Номигрен), серотонин); - неврологических заболеваниях (последствия инсультов в виде плегии (отсутствия мышечной силы) в конечностях, синдром запястного канала, поражения межпозвоночных дисков, синдром передней лестничной мышцы и так далее).
Поскольку синдром Рейно имеет приступообразное течение (спазм сосудов возникает время от времени), то есть ряд провоцирующих его проявления факторов. К ним относят:
- воздействие холода: для возникновения характерного приступа синдрома Рейно достаточно 10 минут пребывания на морозе или длительного мытья рук под холодной водой;
- курение;
- эмоциональное перенапряжение.
Предполагается, что не последнюю роль в возникновении синдрома Рейно имеет генетическая предрасположенность.
Симптомы

Синдром Рейно значительно чаще встречается у лиц женского пола (приблизительно в 5 раз чаще, чем у мужчин). В основном первые проявления заболевания возникают уже в молодом возрасте — от 15 до 30 лет, в 25-27% случаев — после 40 лет. Подсчитано, что около 3-5% населения планеты страдают этим недугом. Естественно, что в странах с ходоным климатом заболевание встречается значительно чаще.
Для синдрома Рейно характерно приступообразное течение и стадийность. Поскольку спазм захватывает преимущественно периферические сосуды, то симптомы заболевания возникают чаще всего в кистях рук, реже — в стопах, кончике носа и языка, подбородке, мочках ушей. Как же протекает типичный приступ синдрома Рейно? Давайте узнаем.
В результате спазма сосудов (вазоконстрикции) кровоток в периферических отделах (чаще это почему-то указательный и безымянный пальцы рук) замедляется. Кровь хуже циркулирует, что сопровождается побледнением пальцев (вплоть до цвета алебастра). Плохое кровоснабжение вызывает недостаток питания тканей, нарушение обмена веществ на местном уровне, что сопровождается болью. Наряду с болью (или вместо нее) возможно появление онемения, покалывания, чувства ползания мурашек в пальцах рук, что также связано с дефицитом питательных веществ. Кожа на ощупь становится холодной. В среднем, это состояние длится около 10-15 минут. Затем фаза вазоконстрикции сменяется второй фазой, цианотичной (синюшной).
Цианотичная фаза носит такое название благодаря меняющемуся цвету кожных покоровов: побледнение пальцев сменяется их синюшностью. Это происходит в результате застоя крови в венах, которые имеют голубоватый оттенок. Переполнение вен кровью и вызывает как бы посинение пальцев рук. Пальцы рук остаются цианотичными до тех пор, пока спазм артерий не закончится. Вторая фаза больше сопряжена с ощущением онемения и покалывания, нежели с болевым синдромом. Болевые ощущения в эту фазу притупляются, по сравнению с первой фазой. Длительность второй фазы колеблется от нескольких минут до нескольких часов. Затем наступает третья фаза — фаза вазодилатации (расширения сосудов). Она еще носит название реактивной гиперемии из-за изменения цвета кожных покровов с синюшного на красный.
Третья фаза наступает после исчезновения спазма сосудов. Кровоток возобновляется с прежней силой, застоявшаяся кровь из вен выталкивается дальше по ходу кровеносного русла свежими порциями, питание тканей восстанавливается. Это все сопровождается покраснением кожи пальцев рук, ощущением жара, повышением температуры кожи этой области. Болевые ощущения и другие нарушения чувствительной сферы исчезают. По истечении некоторого времени кожа приобретает обычный цвет.
Описанное выше трехфазное течение приступа синдрома Рейно является классическим, однако далеко не всегда встречающимся в таковом виде. В реальной жизни картина не всегда бывает полной. Обычно начальные стадии заболевания протекают лишь в виде незначительно выраженной первой фазы, когда спазм сосудов еще не настолько силен. Постепенно, по мере прогрессирования процесса, появляются и две другие стадии, однако их выраженность может индивидуально варьироваться. Длительность приступа также подвержена значительным колебаниям: от 10-15 минут до нескольких часов. Частота возникновения приступов варьируется от нескольких в год до ежедневных. Многое зависит от реактивности организма, причины синдрома Рейно и длительности его существования, наличия сопутствующих заболеваний. Площадь поражения также имеет тенденцию к увеличению по мере прогрессирования заболевания: после безымянного и указательного пальцев вовлекаются кисти рук полностью, присоединяются аналогичные изменения в стопах, на лице. Интересным (и пока непонятным для медиков) остается тот факт, что большой палец кисти не вовлекается в патологический процесс при синдроме Рейно.
Синдром Рейно не так уж и безобиден, как может показаться на первый взгляд. Периодически возникающий спазм сосудов все же не проходит бесследно. Функциональные нарушения без своевременного лечения сменяются органическими. Что это означает? Это означает следующее: нарушение кровотока рано или поздно приводит к развитию трофических расстройств. Трофические изменения уже не имеют пароксизмального характера, они являются постоянными, чем значительно омрачают жизнь больного. Пальцы отекают, кожа трескается, появляются длительно незаживающие язвочки, часто возникают панариции. В тяжелых случаях возможен некроз (отмирание) поверхностных тканей с их отторжением, и развивается гангрена (и тогда без хирурга не обойтись!). Конечно, стадия трофических нарушений — это результат далеко зашедшего процесса, что, на сегодняшний день, встречается редко.
В клиническом течении синдрома и болезни Рейно есть некоторые отличия. Чаще всего болезнь Рейно возникает в молодом возрасте, протекает с симметричным поражением конечностей, трофические изменения развиваются достаточно редко. Синдром Рейно может сопровождаться значительной асимметрией поражения (например, один палец на левой руке и вся кисть правой), быстрее прогрессирует (что связано с наличием первоисточника клинических проявлений, основным заболеванием).
Помимо изменений в периферических тканях, больные с синдромом Рейно могут предъявлять жалобы на колебания артериального давления, боли в области сердца и живота, боли в позвоночнике, нарушения сна, головные боли мигренозного характера.
Диагностика

Характерная клиническая картина синдрома Рейно обычно не вызывает трудностей в диагностическом плане. Однако для подтверждения наличия данного заболевания необходимо проведение одного из следующих методов обследования: капилляроскопии, реовазографии, ультразвуковой допплерографии. Эти инструментальные методы позволяют подтвердить спазм сосудов. Спазм сосудов можно вызвать с помощью холодовой пробы (погружение пальцев рук в холодную воду на несколько минут). В последнее время на первый план выходит такой метод диагностики, как широкопольная капилляроскопия ногтевого ложа, поскольку это исследование позволяет детально исследовать микрососудистое русло. Помимо инструментальных методов диагностики, назначают общий анализ крови, коагулограмму (определение показателей свертывающей системы крови), исследуют иммунологические показатели крови. Большинство м мероприятий проводится с целью установления причинного фактора: необходимо выяснить, это синдром или болезнь Рейно. И если это синдром Рейно, то, в первую очередь, необходимо лечить основное заболевание, ставшее источником клинических проявлений.
Лечение
Избавление от синдрома Рейно начинается с лечения основного заболевания. Без таковой терапии все способы влияния на синдром Рейно окажутся бессильными. Если же причина пока не найдена, то проводится симптоматическое лечение.
Больному с синдромом Рейно необходимо отказаться от курения, употребления спиртных напитков, избегать воздействия профессиональных вредностей (вибрация, тяжелые металлы и тому подобное), реже переохлаждаться и поменьше нервничать. Иногда человеку даже стоит сменить место жительства: переехать в зону с более теплым климатом. В начальных стадиях заболевания только этих, можно сказать, профилактических мер может оказаться достаточно для исчезновения симптомов болезни. В противном случае прибегают к медикаментозной терапии.
Из лекарственных средств для лечения синдрома Рейно используют:
- антагонисты кальция (Нифедипин, Верапамил, Дилтиазем, Коринфар), которые препятствуют возникновению спазма сосудов, уменьшая накопление кальция в стенке сосудов;
- антиагреганты и сосудорасширяющие средства (Пентоксифиллин, Дипиридамол, Вазапростан, Реополигюкин, Ксантинола никотинат, Фентоламин и другие), которые препятствуют сгущению крови и улучшают микроциркуляцию в тканях;
- спазмолитики и анальгетики, нестероидные противовоспалительные средства (Но-шпа, Платифиллин, Диклофенак, Ибупрофен, Мелоксикам и другие), которые снимают боль и воспаление. Нестероидные противовоспалительные средства становятся основой лечения синдрома Рейно при заболеваниях соединительной ткани, в таких случаях они назначаются для длительного приема;
- ингибиторы ангиотензинпревращающего фермента (Каптоприл, Эналаприл и другие);
- селективные блокаторы HS2-серотониновых рецепторов (Кетансерин).
Эффективность применения лекарственных средств увеличивается при одновременном использовании физиотерапевтических методов. Это может быть электрофорез с различными лекарственными препаратами (с Никотиновой кислотой, Эуфиллином, Папаверином и другими), аппликации грязей, аппликации с димексидом, магнитотерапия, углекислые, радоновые и сульфидные ванны, лазеротерапия, транскраниальная электростимуляция. Многим больным помогают сеансы иглорефлексотерапии, гипербарической оксигенации. Показан массаж пораженных конечностей. В отдельных случаях прибегают к психотерапии.
 Существует и хирургическое лечение синдрома Рейно, которое показано в случае устойчивости болезни к комплексному медикаментозному и физиотерапевтическому лечению. Сущность процедуры заключается в денервации сосудов, осуществляющих питание пораженных участков. Такое вмешательство называется симпатэктомией. В этом случае с помощью скальпеля перерезаются нервные волокна, по которым проходит импульс, вызывающий спазм сосудов. Целесообразность такого метода лечения рассматривается только лишь в тяжелых случаях синдрома Рейно. Стоит отметить, что среди врачей существует и иная точка зрения на такой метод лечения. Дело в том, что в ряде случаев через несколько месяцев после оперативного лечения симптомы заболевания вновь возвращаются, в связи с чем такой метод лечения не считается эффективным. И, конечно же, без помощи хирурга не обойтись, когда трофические нарушения приводят к гангрене.
Существует и хирургическое лечение синдрома Рейно, которое показано в случае устойчивости болезни к комплексному медикаментозному и физиотерапевтическому лечению. Сущность процедуры заключается в денервации сосудов, осуществляющих питание пораженных участков. Такое вмешательство называется симпатэктомией. В этом случае с помощью скальпеля перерезаются нервные волокна, по которым проходит импульс, вызывающий спазм сосудов. Целесообразность такого метода лечения рассматривается только лишь в тяжелых случаях синдрома Рейно. Стоит отметить, что среди врачей существует и иная точка зрения на такой метод лечения. Дело в том, что в ряде случаев через несколько месяцев после оперативного лечения симптомы заболевания вновь возвращаются, в связи с чем такой метод лечения не считается эффективным. И, конечно же, без помощи хирурга не обойтись, когда трофические нарушения приводят к гангрене.
Одним из новых и современных методов лечения синдрома Рейно является лечение стволовыми клетками. Безопасность и отдаленные результаты такой методики покажет время.
В момент приступа при синдроме Рейно больному в качестве меры первой помощи можно порекомендовать выпить горячий напиток (например, некрепкий чай), согреть пораженную конечность в теплой воде (ванночка), растереть кожу мягкой тканью (по типу фланели). Все это будет способствовать расширению сосудов и восстановлению кровотока в пораженной области, а значит, прекращению приступа.
Синдром Рейно не является угрожающим жизни больного состоянием. В некоторых случаях болезнь внезапно переходит в стадию ремиссии самопроизвольно. Важно определить причину данной патологии, поскольку основное заболевание может оказаться более тяжелым и без лечения привести к необратимым последствиям для организма.
Таким образом, подводя итог выше изложенному, можно сказать, что синдром Рейно — это многогранная проблема современной медицины. Еще не до конца изучены все причины и механизмы патологических изменений в организме при этом заболевании, но одно можно сказать точно: сей недуг не страшен, если с ним бороться. Комплексное лечение в большинстве случаев заставляет болезнь отступить. Будьте внимательны к себе, при первом подозрении на синдром Рейно обращайтесь к квалифицированным специалистам, чтобы вовремя принять необходимые меры.
Европейская клиника Сиена-Мед, лекция специалиста на тему «Клиника, диагностика и лечение синдрома Рейно»:
| Болезнь Рейно | |
|---|---|
 Характерный внешний вид пальцев при болезни Рейно (феномен Рейно) |
|
| МКБ-10 | I 73.0 73.0 |
| МКБ-9 | 443.0 443.0 |
| OMIM | 179600 |
| DiseasesDB | 11186 |
| MedlinePlus | 000412 |
| eMedicine | med/1993 |
Болезнь Рейно — относится к вазоспастическим заболеваниям, представляет собой ангиотрофоневроз с преимущественным поражением мелких концевых артерий и артериол. Заболевание поражает верхние конечности, как правило, симметрично и двусторонне. Встречается у 3-5 % населения, у женщин в 5 раз чаще, чем у мужчин [1] .
Впервые описана в 1862 году французским врачом Мори́сом Рейно́ (A. G. Maurice Raynaud) (1834—1881) [2] .
Содержание
Этиология [ править | править код ]
Предположительно в основе лежит генетическая предрасположенность [1] . Факторы риска провоцируют начало заболевания. К ним относятся:
- частые и длительные эпизоды гипотермии верхних конечностей,
- хроническая травматизация пальцев,
- эндокринные нарушения (щитовидной железы, половых желез),
- тяжелые эмоциональные стрессы.
- профессиональные, производственные факторы (вибрация)
- ревматические заболевания (системная склеродермия, системная красная волчанка, ревматоидный артрит, дерматомиозит, узелковый периартериит и др.)
Чаще болеют женщины в возрасте 20—40 лет, нередко заболевание сочетается с мигренью. Отмечена повышенная заболеваемость машинисток и пианистов. В патогенезе приступа ишемии играет роль повышение тонуса симпатической нервной системы.
Симптомы [ править | править код ]
Выделяют 3 основные стадии заболевания:
- ангиоспастическую (кратковременные спазмы сосудов концевых фаланг 2-5 пальцев кисти или 1-3 пальцев стопы; спазм быстро сменяется расширением сосудов с покраснением кожи, потеплением пальцев);
- ангиопаралитическую (кисть и пальцы приобретают цианотичную окраску, отечность и пастозность пальцев);
- трофопаралитическую (склонность к развитию панарициев и язв, очаги поверхностного некроза мягких тканей концевых фаланг, после отторжения — длительно незаживающие язвы).
Дифференциальный диагноз проводится с облитерирующим эндартериитом и нарушениями кровообращения в конечности, обусловленными сдавливанием подключичной артерии; в качестве заболеваний для дифференциальной диагностики также рассматриваются другие вазоспастические патологии.
Диагностика [ править | править код ]
Для больных данным синдромом характерно специфическое нарушение микроциркуляции, проявляющееся в виде зябкости пальцев и реакции на холод в виде болей и побледнения. Иногда, по определённым рисункам капилляров кровеносных сосудов, которые прилегают к ногтевым пластинам, можно определить феномен Рейно. Однако следует отметить, что не существует какого-либо однозначного клинического симптома, свидетельствующего о наличии данного синдрома. Врач может также провести определённые исследования конечностей пациента, чтобы исключить сжатие кровеносных сосудов, имитирующее феномен Рейно, как, например, синдром лестничной мышцы.
Обычно у людей с феноменом Рейно, который рассматривается как одно из проявлений ревматических заболеваний, повышена скорость оседания эритроцитов, отмечается повышенный уровень антинуклеарных антител [ источник не указан 3321 день ] . Данное сочетание признаков может являться дебютом системной склеродермии и других болезней соединительной ткани [ источник не указан 2287 дней ] .
Лечение болезни [ править | править код ]
Методы лечения болезни Рейно можно разделить на две группы — консервативные и хирургические.
Консервативные методы включают применение сосудорасширяющих лекарственных средств (например, фентоламин). Лекарственная терапия при болезни Рейно продолжается в течение жизни больного. Следует отметить, что при длительном приеме данных препаратов неизбежно происходит развитие осложнений.
Хирургическим методом лечения является симпатэктомия. Суть лечения заключается в «выключении» нервных волокон, по которым идут патологические импульсы, заставляющие кровеносные сосуды спазмироваться. Существуют несколько видов симпатэктомии. Наименее травматичной является эндоскопическая симпатэктомия. [ источник не указан 2287 дней ]
Профилактика [ править | править код ]

Профилактика болезни состоит в том, чтобы конечности всегда были в тепле. Для этого необходимо носить многослойную одежду, особенно защищать кисти рук и ступни. Варежки практичнее перчаток, так как в них пальцы согревают друг друга. В настоящее время имеются в продаже специальные перчатки и носки с электрическим подогревом и грелки для рук. Некоторым удается предотвращать приступы болезни Рейно, делая быстрые круговые махи руками: под действием центробежной силы кровь нагнетается в конечности. Теплая вода помогает согреться, но нужно следить, чтобы она была не слишком горячей. Людям, страдающим болезнью Рейно, категорически запрещается курить.
Предотвратить болезнь Рейно можно, если избегать провоцирующих факторов и начинать лечение при первых её признаках. Но в тяжелых случаях может потребоваться хирургическое вмешательство. Болезнь Рейно является ранним симптомом других заболеваний, таких как системный склероз, характеризующийся утолщением кожи. Однако болезнь Рейно не следует считать общим признаком его начала.




