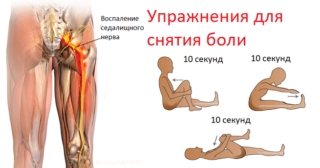
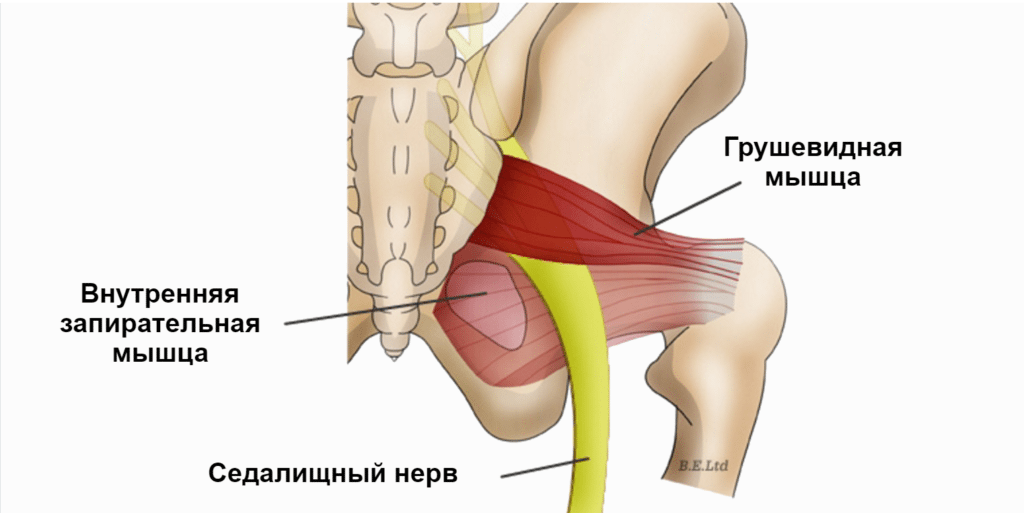
При защемлении седалищного нерва возникает спазм грушевидной мышцы, расположенной между бедром и крестцом. Она предназначена, чтобы удерживать стопы и колено в развернутом положении при ходьбе. При синдроме грушевидной мышцы человек ощущает боль в задней области бедра. Лечение включает комплекс занятий на расслабление мускулатуры и аутомобилизацию – упражнения, позволяющие восстановить подвижность в суставах, а также разблокировать спазмированные группы волокон.
Польза лечебной физкультуры при патологиях грушевидной мышцы
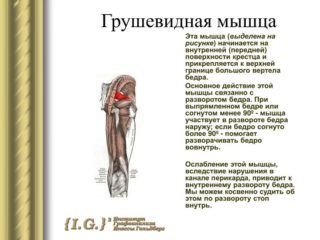 Грушевидная мышца начинает болеть после тяжелой работы, чрезмерной физической активности, бега и долгого сидения. В ягодичной области, голени и стопе может возникать ощущение покалывания и онемения. Чтобы разобраться, где находится поврежденная мускулатура, нужно представить промежуток между крестцом и головкой бедра.
Грушевидная мышца начинает болеть после тяжелой работы, чрезмерной физической активности, бега и долгого сидения. В ягодичной области, голени и стопе может возникать ощущение покалывания и онемения. Чтобы разобраться, где находится поврежденная мускулатура, нужно представить промежуток между крестцом и головкой бедра.
Для устранения дискомфорта в области грушевидной мышцы пациенты выполняют комплекс упражнений. Их польза неоспорима:
- при мягком вытяжении зажатая мышца расслабляется;
- после упражнений в области седалищного нерва улучшается кровоснабжение;
- специальные занятия обеспечивают общее расслабление, что ведет и локальному расслаблению мышцы;
- при выполнении специальных упражнений нормализуется работа крестцово-подвздошного сочленения (КПС).
Важно помнить, что упражнения относятся к дополнительным методам. Для полноценного лечения необходимо обратиться к неврологу.
Комплекс упражнений при синдроме грушевидной мышцы
 Все упражнения на работу грушевидной мышцы выполняются осторожно и медленно. Лучше заниматься с опытным инструктором, который поправит в случае ошибки. В процессе занятий сохраняется спокойный темп дыхания без длительных задержек. Дышать следует через нос.
Все упражнения на работу грушевидной мышцы выполняются осторожно и медленно. Лучше заниматься с опытным инструктором, который поправит в случае ошибки. В процессе занятий сохраняется спокойный темп дыхания без длительных задержек. Дышать следует через нос.
Выполнять упражнения при синдроме грушевидной мышцы в домашних условиях противопоказано людям с больными тазобедренными суставами и коленями. Женщинам во время беременности запрещено практиковать курс ЛФК и гимнастику. Упражнения эффективны при выполнении на твердой поверхности, поэтому не стоит пытаться делать их на кровати.
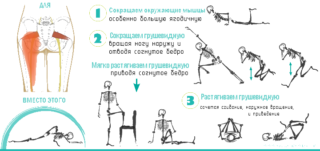
Одно из подготовительных упражнений из курса лечебной физкультуры выполняется с эластичным бинтом. Человек ложится на спину и перекидывает бинт через стопу больной конечности. Затем медленно поднимает прямую ногу и заводит ее спереди за здоровую и возвращает в исходную позицию.
Упражнение 1
Занять сидячее положение на коврике для йоги. Ноги должны быть прямыми. Перенести опору на седалищные косточки, переместив ягодичные мышцы назад. Ступню согнутой правой ноги поставить возле колена левой. Со вдохом поднять левую руку. На выдохе левый локоть поместить за правое колено, одновременно занося правую руку за спину. Направить взгляд за левое плечо. Во время выполнения не должно возникать болезненности в суставах или мышцах. Их следует тянуть медленно и осторожно.
Сделать скручивание на 15 вдохов/выдохов. С вдохом занять первоначальную позицию и после отдыха повторить упражнение в обратную сторону. Для максимального эффекта ступню согнутой конечности ставят за колено выпрямленной. Сидеть, отдыхая, можно не дольше 1 минуты.
Упражнение 2
Усесться на коврик, согнуть левую ногу и положить пятку возле правой ягодицы. Ступню второй ноги поместить за левое колено. Порядок выполнения:
- на вдохе поднять прямую левую руку вверх и вытянуться;
- на выдохе завести левую ладонь за правое колено;
- максимально повернуть голову налево;
- удерживать позу на 15 дыханий.
После фиксации следует отдохнуть и сделать повтор, но в обратную сторону. Упражнение предназначено для растяжки грушевидной мышцы.
Упражнение 3
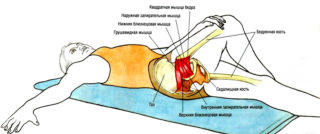
Применяют для вытяжения грушевидной мышцы. Порядок действий:
- Лечь на спину и вытянуться, разведя руки по сторонам на уровне плеч. Ступни согнутых ног поставить на расстоянии, превышающем ширину таза.
- На выдохе наклонить колени вправо. Не следует продолжать движение при ощущении дискомфорта.
- С вдохом поднять колени в исходную позицию и наклонить их в другую сторону на выдохе.
Вытягивать грушевидную мышцу можно при выполнении этого же упражнения с перекрещенными ногами. Правую ногу «оборачивают» левой. На выдохе направляют ноги вправо и задерживаются в комфортной позиции на 10 дыханий. На вдохе ноги возвращают в исходную позицию и меняют перекрест конечностей.
Упражнение 4
Для начинающих это упражнение может оказаться сложным. Порядок действий:
- Встать в метре от стула. Поставить правую стопу вдоль коврика, левую отвести на 1 м назад и развернуть немного в сторону. Пятки должны находиться примерно на одной линии.
- На выдохе опустить левую руку на сиденье стула, а правую поднять вверх и посмотреть на нее. Чем выше окажется стул, на которую опирается левая рука, тем проще будет выполнять упражнение.
- Зафиксировать стойку на 15 дыханий.
- На вдохе выпрямиться, затем поменять расположение ног и сделать те же действия, только в другую сторону.
Занятие можно усложнить, если отвести заднюю ногу еще дальше назад, а рукой опираться на пол возле стопы передней ноги.
Упражнение 5
 Для этого упражнения нужны 2 стула. Их устанавливают таким образом, чтобы на первый было легко опереться ладонью, а на второй положить вытянутую ногу.
Для этого упражнения нужны 2 стула. Их устанавливают таким образом, чтобы на первый было легко опереться ладонью, а на второй положить вытянутую ногу.
Сначала следует опереться на стул обеими ладонями. Затем вытянуть левую ногу назад. На вдохе вытянуть руку вверх и посмотреть на ладонь. Простоять так 15 дыханий. С выдохом опустить поднятую руку, сменить положение ног, и сделать упражнение в противоположную сторону.
Упражнение 6
- Сесть на коврик, вытянуть правую ногу назад и согнуть левую, подведя пятку к правой ягодице. Таз должен быть развернут вперед. При его заваливании под левую ягодицу стоит подложить свернутый плед.
- Положить по обе стороны от таза по стопке книг. Максимально распрямить спину. При неприятных ощущениях можно немного согнуться, чтобы устранить напряжение в пояснице. Важно, чтобы в коленях и тазу также не ощущалось дискомфорта.
- Удерживать позу 20 дыханий.
- Медленно поменять ноги и повторить упражнение.
Благодаря этому упражнению можно не только растягивать грушевидную мышцу, но и тренировать ягодицы.
Упражнение 7
В процессе упражнения необходимо поднести пятку одной ноги к колену другой в сидячем положении. Для этого сидя на коврике, сгибают правую ногу. Затем аккуратно поднимают левую пятку и укладывают ее на колено правой ноги – примерно, как в позе лотоса. Однако правая нога должна быть направлена коленом вверх. Если правая нога согнута слишком сильно, может появиться дискомфорт в колене левой. Этого можно избежать, увеличив угол сгиба правой ноги. Находиться в этой позе следует 20 дыханий.
В центрах доктора Бубновского можно заниматься на специальных тренажерах. Занятия выстраиваются исходя из состояния больной мышцы и физической подготовленности человека.
Постизометрическая релаксация мышц
 Методика ПИР включает в себя упражнения, помогающие снимать спазм в грушевидной мышце. Человек выполняет волевое напряжение мускулатуры и ее последующее расслабление. Конкретные упражнения выбирает врач, ориентируясь на характер заболевания и клинические проявления. При неправильной технике занятий состояние пациента может ухудшиться.
Методика ПИР включает в себя упражнения, помогающие снимать спазм в грушевидной мышце. Человек выполняет волевое напряжение мускулатуры и ее последующее расслабление. Конкретные упражнения выбирает врач, ориентируясь на характер заболевания и клинические проявления. При неправильной технике занятий состояние пациента может ухудшиться.
Для расслабления грушевидной мышцы проводят несколько упражнений:
- В лежачем положении на спине согнуть пораженную конечность и поставить стопу за колено второй ноги. Рукой, которая противоположна больной конечности, обхватить колено и потянуть на себя. Пациенту следует контролировать неподвижность таза. При таком упражнении возникает небольшое натяжение, распространяющееся вдоль бедра. При появлении боли в ягодице упражнение выполняют в таком направлении, в котором наблюдается больше всего дискомфорта
- Из положения «лежа на животе» согнуть левую ногу в колене и наклонить голень кнаружи. Возникнет небольшое натяжение от ягодицы до крестца. Напрягать ягодицы, чтобы противодействовать повороту бедра. Такую позу удерживают до 7 секунд. После расслабляются и выполняют выдох.
- Пациент лежит на здоровой стороне. Ухватившись нижней рукой за кушетку, верхнюю он укладывает на ягодицу. Прямую пораженную конечность пациент укладывает перпендикулярно телу и свешивает ее за край кушетки. В таком положении стоит лежать на вдохе от 10 до 15 секунд. Расслабляясь на выдохе, стоит позволить ноге максимально опуститься под своим весом.
После уменьшения боли выполняют упражнения, улучшающие двигательные функции поясницы и таза. Упражнения на постизометрическую релаксацию грушевидной мышцы имеют обезболивающий эффект и хорошо дополняют медикаментозную терапию. Основное правило при лечении грушевидной мышцы – вовремя обращаться за помощью врача и следовать его рекомендациям.
Поскольку при защемлении седалищного нерва возможно развитие воспаления, заниматься самолечением опасно. Если не начать терапию, вместе с грушевидной поражаются и мышцы тазового дна, что ведет к дисфункции сфинктера. При воспалительном процессе некоторые упражнения для снятия спазма в грушевидной мышце могут навредить, поэтому стоит обратиться к специалисту.
Общие рекомендации
 Проходя курс занятий и выполняя постизометрическую релаксацию, стоит придерживаться нескольких правил:
Проходя курс занятий и выполняя постизометрическую релаксацию, стоит придерживаться нескольких правил:
- Заниматься следует 5 раз в неделю.
- Выполняя упражнения, нельзя переступать через боль. Допустимо заниматься на грани дискомфорта, без болезненных ощущений.
- Рекомендуется тратить 40 минут на занятия за один день. Можно заниматься 2 раза в сутки.
- Обязательно делать произвольную разминку. Для этого в тазобедренных суставах и пояснице совершают любые движения, не доставляющие дискомфорта. На зарядку уходит 10 минут. Ее можно делать стоя и лежа.
- Не следует переносить тяжести до момента нормализации работы мышцы.
- Стоит обратиться к мануальному терапевту за курсом ручного массажа.
Выполнять упражнения на растяжение и расслабление грушевидной мышцы следует под наблюдением инструктора. Перед занятиями лучше несколько раз сходить на прием к врачу. Делать гимнастические упражнения в домашних условиях следует только после нескольких занятий с опытным тренером.
Синдром грушевидной мышцы: 10 упражнений
Комплекс упражнений, которые могут помочь
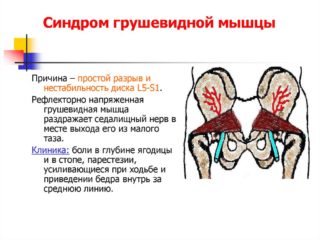
О заболевании седалищного нерва. В некоторых случаях причиной защемления седалищного нерва является спазм m.piriformis. Заболевание носит название — синдром грушевидной мышцы.
Защемление спазмированной грушевидной мышцей седалищного нерва может привести к его воспалению, что связано с распространением боли по задней стороне одноименной ноги.

Боль обычно возникает: от тяжелой работы, чрезмерных занятий в тренажерном зале, длительного бега, продолжительного сидения, а также от различных травм и ранений.
Отмечается локальная болезненность при глубокой пальпации по центру ягодицы с воспроизведением онемения, парастезии (ощущения онемения, чувства покалывания, ползания мурашек) в голени, в стопе и ягодице в зоне иннервации седалищного нерва.
Блокада грушевидной мышцы новокаином значительно облегчает состояние. Положителен симптом Бонне — усиление болевого синдрома в положении лежа на животе при приведении согнутой в коленном суставе ноги (В.Ф. Кузнецов, 2004).
Подтвердить синдром грушевидной мышцы можно по симптоматике, а также при помощи МТР (томография может показать истощенную или перенапряженную грушевидную мышцу), есть еще новый метод нейровизуализации.
Что является причиной синдрома грушевидной мышцы?
Как упражнения могут помочь?
Следует отметить, что эти упражнения носят вспомогательный характер. Необходимо получить комплексное лечение у невролога и использовать упражнения только, как важное дополнение. Мануальная терапия, в частности ПИР (пост изометрическая релаксация) может помочь расслабить спазмированную мышцу. Наверняка положителен массаж пораженной ягодицы, или самомассаж при помощи перекатов на теннисном шарике.

Упражнения при синдроме грушевидной мышцы
Не делайте упражнения при больных коленях, тазобедренных суставах, после операций, при которых запрещены физические упражнения, при беременности.
Следует добавить, что защемление седалищного нерва может провоцироваться замыканием нервных корешков на уровне поясничных позвонков.
Упражнение 1
Для лучшего вытяжения грушевидной мышцы ступню согнутой ноги можно переставить за колено прямой.

Упражнение 2
Сидя на коврике согнуть левую ногу и разместить пятку рядом с тазобедренным суставом правой ноги, ступню правой ноги завести за колено левой.
С вдохом вытянуть левую руку вверх, с выдохом завести ладонь за правое колено, развернуть голову и смотреть прямо за левое плечо. Удерживать комфортное положение в течение 15& 20 спокойных дыханий. Удерживайте внимание на общем расслаблении.
Возможно несколько положений левой руки:
Выполняйте тот вариант, в котором можно расслабиться.
Выполните положение, поменяв ноги и руки, в другую сторону.
Хорошим подспорьем в практике буде зеркало. Если есть возможность, то делайте упражнение перед зеркалом.
Упражнение 3
1. Вытянувшись лечь на спину, развести руки по сторонам на уровне плечевого пояса. Согнуть ноги в коленях, ступни поставить немного больше, чем ширина таза. На выдохе направить колени в правую сторону, сохраняя комфортное состояние, без болезненных ощущений. С вдохом поднять колени в исходное положение и на выдохе повторить в другую сторону. Обратите внимание на то, чтобы не было болезненных ощущений в коленях, тазобедренных суставах, животе и спине.
3. Для вытяжения грушевидной мышцы упражнение со скрученными ногами. Вытянувшись лечь на спину, согнуть ноги в коленях, правую ногу обернуть левой ногой. На выдохе направить ноги в правую сторону и задержаться в комфортном положении на 10& 15 спокойных и глубоких дыханий. С вдохом поднять ноги в исходное положение, поменять перекрест ног (теперь правая нога заходит на левую) и выполнить аналогичное скручивание в другую сторону.
Упражнение 4
С вдохом поднимитесь и выполните упражнение в другую сторону, поменяв руки и ноги.
При выполнении упражнения происходит диагональное вытяжение грушевидной мышцы.
Упражнение 5
Тоже сложное упражнение и для его выполнения нужно приготовить два стула. Поставить стулья так, чтобы на один можно было положить ладонь, а на другой пальцы вытянутой ноги.
Поставьте обе ладони на один стул, а прямую левую ногу на другой. С вдохом поднимите медленно правую руку вверх, смотрите на ладонь. Задержитесь в упражнении на 15& 20 спокойных дыханий.
С выдохом опустите правую руку на стул, поменяйте ноги и проделайте скручивание в другую сторону.
При выполнении упражнения происходит вытяжение грушевидной мышцы в горизонтальной плоскости.
Упражнение 6
Обратите внимание, чтобы не было болезненных ощущений в тазобедренных суставах и коленях! Старайтесь расслабить ноги, концентрируйтесь на общем расслаблении.
Удерживайте упражнение на 15& 20 дыханий. Затем медленно поменяйте ноги и повторите упражнение.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Упражнение 7
Ладони поставьте за спину и начинайте медленно толкать руками грудную клетку к левой ноге.
Наблюдайте, чтобы не было болезненных ощущений в колене. Старайтесь с каждым выдохом направлять расслабление в область левой ягодицы.
Выполните упражнение на 15& 20 дыханий.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Возможные варианты упражнения пятка к колену — сидя на стуле и лежа на спине.

Упражнение 8
С выдохом направить правую ногу в левую сторону. Если нет неприятных ощущений в ягодице, то ступню правой ноги можно опустить на пол, если есть, то опустите ногу на подставку (стул и т. д. ), так, чтобы не было болезненных ощущений в ягодице.
С вдохом поднимите правую ногу, согните ее и опустите на коврик. Отдохнув, повторите тоже самое с левой ногой в правую сторону.

Упражнение 9
Упражнение 10
Лечь на спину неподвижно. Это положение устраняет усталость, которая появляется после других упражнений, и успокаивает эммоции.
Вытянитесь, как показано здесь, и лягте на спину. Полностью расслабьтесь. Наблюдайте за входящими и исходящими дыханиями.
Продолжительность упражнения начинайте с 5 минут и завершайте комплекс упражнений расслаблением на 15& 20 минут.

Симптомы и лечение воспаления или синдрома грушевидной мышцы
Боль в пояснице, ягодичной области, в бедре, отдающая в ногу и сопровождающаяся онемением – все это описание проявления синдрома грушевидной мышцы. Где же находится эта мышца, и какую функцию она выполняет?
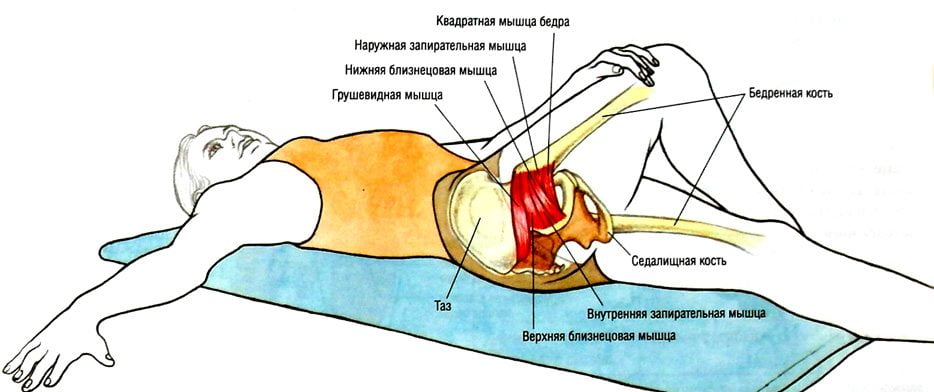
Грушевидная мышца – это мышца внутренней группы мышц таза, находится она под ягодичной мышцей, и ее основная функция – вращение бедер и ног.
Причины возникновения
Все причины этого заболевания разделяют на следующие основные группы – первичные и вторичные, или вертеброгенные и невертеброгенные.
Первичные подразумевают собой раздражителей самой грушевидной мышцы:
Вторичные причины не связаны с грушевидной мышцей напрямую, однако все равно приводят к ее заболеванию. К ним относятся воспаление органов малого таза, аномалии и заболевания соединительных тканей суставов крестцово-подвздошной области.
Синдром грушевидной мышцы, симптомы и лечение
Симптоматика воспаления
Синдром сопровождается признаками, которые можно распределить по трем разным группам:
- локальные (т.е. симптомы, непосредственно характеризующие спазм грушевидной мышцы);
- симптомы сдавливания седалищного нерва;
- признаки компрессии артерий и сосудов.
К локальным признакам относятся:
- тянущие, ноющие боли в ягодицах;
- отдача болей в тазобедренный и крестцово-подвздошный суставы;
- усиление боли при долгом стоянии, в полуприсяде или при ходьбе;
- при пальпации в расслабленном состоянии явно прощупывается напряжение грушевидной мышцы, при надавливании возникает резкая боль (симптом Бонне-Бобровниковой);
- постукивание по грушевидной мышце вызывает боли на задней поверхности ноги (симптом Виленкина);
- в лежачем положении боль ослабевает;
- другие мышцы тазового дна тоже напряжены.
При ущемлении седалищного нерва пациенты обычно жалуются на тупые боли, чувство жжения или одеревенения. Нередко болевые ощущения усиливаются при стрессе или резкой смене погоды. Ахиллов рефлекс снижается, болит задняя часть голени.
При компрессии сосудов и артерий кожа на ноге пациента бледнеет, периодически возникают спазмы сосудов ног, вызывающие хромоту, пальцы нижних конечностей часто немеют.
Методы диагностики
- проверка наличия симптома Бонне-Бобровниковой – прощупывание грушевидной мышцы в расслабленном состоянии пациента;
- проверка наличия симптома Виленкина – постукивание по грушевидной мышце;
- пальпация крестцово-подвздошной области на предмет возникновения болей;
- трансректальная пальпация грушевидной мышцы для определения степени ее напряжения;
При падениях, вероятность которых возрастает с наступлением зимы и появлением гололеда, возможен ушиб копчика, который может спровоцировать воспаление грушевидной мышцы.
Если возникает #171;прострел#187; в спине, специалисты не советуют прогревающие процедуры. Как облегчить боль? Ответы найдете здесь: http://pomogispine.com/bolit-v/poyasnichno-kresttsovyj-otdel/sorval-spinu.html
Лечебные методики
Медикаментозное лечение
Больному назначают миорелаксанты и нестероидные противовоспалительные лекарства для снятия болевых ощущений. Например, диклофенак, ибупрофен или ортофен. При особо сильных болях в терапевтический комплекс вводят прием анальгетиков.
Для снижения воспаления и предотвращения сосудистой компрессии необходим прием препаратов, улучшающих кровообращение и расширяющих сосуды.
Помимо медикаментозного лечения пациенту назначают:
- релаксационный массаж;
- физиотерапию (электрофорез, магнитно-лазерные процедуры);
- вакуумную терапию;
- акупунктуру и фармакопунктуру;
- лечебную гимнастику.
При длительном напряжении грушевидной мышцы возникает необходимость в осуществлении ее блокады с помощью введения анестетика.
Лечебная физкультура
Физические упражнения при данном синдроме необходимы для того, чтобы расслабить грушевидную мышцу и постараться восстановить ее нормальную двигательную функцию. Очень эффективен следующий комплекс упражнений:
Также есть и другой полезный физкультурный комплекс.
Лечение синдрома грушевидной мышцы в домашних условиях
Народная медицина знает различные рецепты целебных мазей и масел.
Вот пример одного из них.
Лавровый лист соедините с хвоей можжевельника с в соотношении 6 частей к 1 и тщательно разотрите до порошкообразного состояния, добавьте 12 частей растопленного сливочного масла. Полученную смесь втирайте в больное место.
При защемлении нерва это народное средство прекрасно поможет снять боль и расслабить напряженные мышцы.
Профилактика возникновения синдрома
Людям, склонным к появлению болезней в области поясницы, необходимо следовать нескольким простым правилам, которые помогут избежать развития данного синдрома:
- не стоит подвергать себя сильным физическим нагрузкам,
- переохлаждаться,
- долго быть в одной и той же позе, даже если она удобна.
Прислушивайтесь к организму, следите за состоянием здоровья, посещайте врача.
При первом появлении симптомов этого заболевания не нужно тянуть – обращайтесь к специалисту сразу, чтобы получить необходимое лечение и жить здорово.
Полезное видео, в котором врач-невролог показывает, где расположена грушевидная мышца, рассказывает о возможных причинах спазма, вызывающего синдром грушевидной мышцы, симптомах и лечении болезни:


Кто бы мог подумать, что будут такие последствия.
причина одна – позвоночник.»
Все материалы на сайте носят информационный характер.
Перед использованием настоятельно рекомендуем проконсультироваться с врачом.
Симптомы и лечение воспаления или синдрома грушевидной мышцы
Боль в пояснице, ягодичной области, в бедре, отдающая в ногу и сопровождающаяся онемением – все это описание проявления синдрома грушевидной мышцы. Где же находится эта мышца, и какую функцию она выполняет?
Грушевидная мышца – это мышца внутренней группы мышц таза, находится она под ягодичной мышцей, и ее основная функция – вращение бедер и ног.
Причины возникновения
Все причины этого заболевания разделяют на следующие основные группы – первичные и вторичные, или вертеброгенные и невертеброгенные.
Первичные подразумевают собой раздражителей самой грушевидной мышцы:
Вторичные причины не связаны с грушевидной мышцей напрямую, однако все равно приводят к ее заболеванию. К ним относятся воспаление органов малого таза, аномалии и заболевания соединительных тканей суставов крестцово-подвздошной области.
Синдром грушевидной мышцы, симптомы и лечение
Симптоматика воспаления
Синдром сопровождается признаками, которые можно распределить по трем разным группам:
- локальные (т.е. симптомы, непосредственно характеризующие спазм грушевидной мышцы);
- симптомы сдавливания седалищного нерва;
- признаки компрессии артерий и сосудов.
К локальным признакам относятся:
- тянущие, ноющие боли в ягодицах;
- отдача болей в тазобедренный и крестцово-подвздошный суставы;
- усиление боли при долгом стоянии, в полуприсяде или при ходьбе;
- при пальпации в расслабленном состоянии явно прощупывается напряжение грушевидной мышцы, при надавливании возникает резкая боль (симптом Бонне-Бобровниковой);
- постукивание по грушевидной мышце вызывает боли на задней поверхности ноги (симптом Виленкина);
- в лежачем положении боль ослабевает;
- другие мышцы тазового дна тоже напряжены.
При ущемлении седалищного нерва пациенты обычно жалуются на тупые боли, чувство жжения или одеревенения. Нередко болевые ощущения усиливаются при стрессе или резкой смене погоды. Ахиллов рефлекс снижается, болит задняя часть голени.
При компрессии сосудов и артерий кожа на ноге пациента бледнеет, периодически возникают спазмы сосудов ног, вызывающие хромоту, пальцы нижних конечностей часто немеют.
Методы диагностики
- проверка наличия симптома Бонне-Бобровниковой – прощупывание грушевидной мышцы в расслабленном состоянии пациента;
- проверка наличия симптома Виленкина – постукивание по грушевидной мышце;
- пальпация крестцово-подвздошной области на предмет возникновения болей;
- трансректальная пальпация грушевидной мышцы для определения степени ее напряжения;
При падениях, вероятность которых возрастает с наступлением зимы и появлением гололеда, возможен ушиб копчика, который может спровоцировать воспаление грушевидной мышцы.
Если возникает #171;прострел#187; в спине, специалисты не советуют прогревающие процедуры. Как облегчить боль? Ответы найдете здесь: http://pomogispine.com/bolit-v/poyasnichno-kresttsovyj-otdel/sorval-spinu.html
Лечебные методики
Медикаментозное лечение
Больному назначают миорелаксанты и нестероидные противовоспалительные лекарства для снятия болевых ощущений. Например, диклофенак, ибупрофен или ортофен. При особо сильных болях в терапевтический комплекс вводят прием анальгетиков.
Для снижения воспаления и предотвращения сосудистой компрессии необходим прием препаратов, улучшающих кровообращение и расширяющих сосуды.
Помимо медикаментозного лечения пациенту назначают:
- релаксационный массаж;
- физиотерапию (электрофорез, магнитно-лазерные процедуры);
- вакуумную терапию;
- акупунктуру и фармакопунктуру;
- лечебную гимнастику.
При длительном напряжении грушевидной мышцы возникает необходимость в осуществлении ее блокады с помощью введения анестетика.
Лечебная физкультура
Физические упражнения при данном синдроме необходимы для того, чтобы расслабить грушевидную мышцу и постараться восстановить ее нормальную двигательную функцию. Очень эффективен следующий комплекс упражнений:
Также есть и другой полезный физкультурный комплекс.
Лечение синдрома грушевидной мышцы в домашних условиях
Народная медицина знает различные рецепты целебных мазей и масел.
Вот пример одного из них.
Лавровый лист соедините с хвоей можжевельника с в соотношении 6 частей к 1 и тщательно разотрите до порошкообразного состояния, добавьте 12 частей растопленного сливочного масла. Полученную смесь втирайте в больное место.
При защемлении нерва это народное средство прекрасно поможет снять боль и расслабить напряженные мышцы.
Профилактика возникновения синдрома
Людям, склонным к появлению болезней в области поясницы, необходимо следовать нескольким простым правилам, которые помогут избежать развития данного синдрома:
- не стоит подвергать себя сильным физическим нагрузкам,
- переохлаждаться,
- долго быть в одной и той же позе, даже если она удобна.
Прислушивайтесь к организму, следите за состоянием здоровья, посещайте врача.
При первом появлении симптомов этого заболевания не нужно тянуть – обращайтесь к специалисту сразу, чтобы получить необходимое лечение и жить здорово.
Полезное видео, в котором врач-невролог показывает, где расположена грушевидная мышца, рассказывает о возможных причинах спазма, вызывающего синдром грушевидной мышцы, симптомах и лечении болезни:


Кто бы мог подумать, что будут такие последствия.
причина одна – позвоночник.»
Все материалы на сайте носят информационный характер.
Перед использованием настоятельно рекомендуем проконсультироваться с врачом.
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.
Причины развития
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.
Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника. Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов. Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги. Боль может распространяться почти до голеностопа;
- синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.
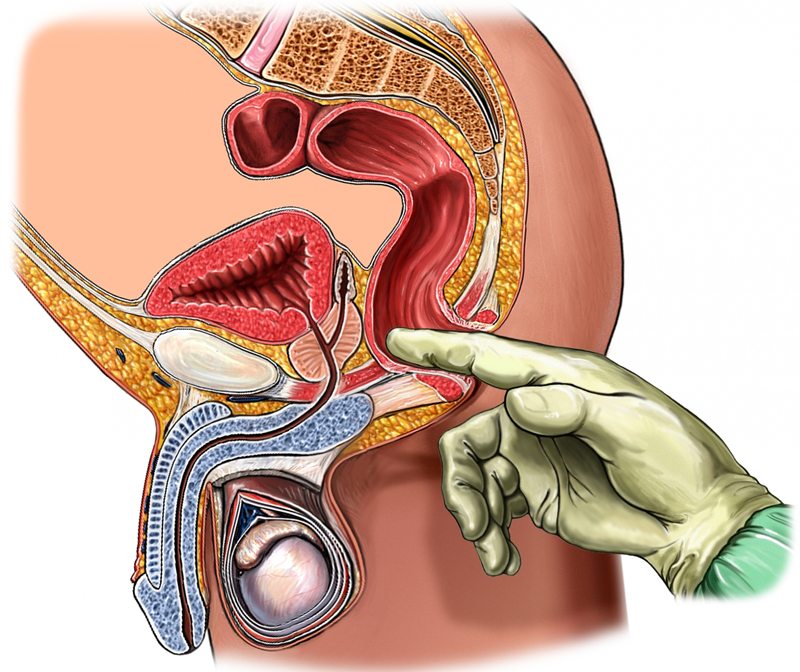
Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения. Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна. Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
- для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Однако только медикаменты не способны победить синдром грушевидной мышцы. Лечение на острой стадии обязательно включает в себя физиотерапевтические методики. Наиболее эффективны вакуумная терапия, лазерная или фармацевтическая акупунктура, иглорефлексотерапия, некоторые другие. Обязателен также массаж, снимающий спазмы, стабилизирующий кровоток. Нередко пациентам рекомендуется ректальный массаж – он считается самым действенным при синдроме грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени. При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
- больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься. Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
- следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
Специалисты по лечебной физкультуре больным с синдромом грушевидной мышцы рекомендуют делать упражнения трижды в сутки. До выздоровления советуют отказаться от любых других тренировок или снизить их интенсивность.
Помогаем себе сами
Если у вас диагностирован синдром грушевидной мышцы, лечение в домашних условиях в сочетании с усилиями наблюдающего врача способно быстрее вернуть вам легкость в ходьбе и безболезненность существования. Все меры согласовываются с врачом.
Самомассаж
Он снимает с мышцы спазмированность, нормализует кровообращение, помогает мускулатуре быстрее вернуться к штатному функционированию, вполне доступен для самостоятельного исполнения.
Один сеанс занимает примерно треть часа. В целом курс должен включать в себя не меньше 12 процедур, через месяц его требуется повторить. Никаких приспособлений для самомассажа не требуется, разве что коврик, на котором нужно располагаться. Диван или кровать для проведения процедуры не подходят – нужна жесткая и твердая поверхность:
- требуется лечь больной ягодицей вверх, постараться расслабить мышцу и помассировать ее, используя большой палец руки. Сначала выполняется общее разминание, после разогрева тканей всей области особенно пристальное внимание уделяется уплотнениям и болезненным местам;
- для растяжения мышцы, которое делает доступной для массажа большую ее часть, нога должна быть подогнута. Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить;
- если вы не уверены в своих способностях, как массажиста, используйте мячик для тенниса. В этом случае положение меняется: больной бок оказывается внизу, под мышцу подкладывается спортивный снаряд, на котором и следует кататься, помогая руками и отталкиваясь ступнями;
- направление массажа – сверху вниз, вдоль мускульных волокон. Все движения делаются плавно, не торопясь, без избыточного давления.
Если у вас в разгаре воспалительный процесс, а массаж доставляет болезненные ощущения, можно ограничиться мягкими круговыми разминаниями на месте поражения. Желательно заниматься самомассажем каждые четыре часа.
Народная медицина
Методики альтернативной медицины в основном направлены на снятие болей и воспаления. Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
- флакон обычного тройного одеколона (200 мл) смешивается с половиной стопки аптечной настойки боярышника, тем же объемом настойки валерианы, двойной дозой настойки красного перца, десятью таблетками анальгина. Настаивать нужно сутки. Трижды в день состав втирается в пораженную мышцу. Снимает спазм, останавливает воспаление, устраняет боль;
- в полулитре винного спирта настаиваются 50 граммов цветковконского каштана (сырье продается в аптеках). Компресс из пропитанной составом марли 10 дней подряд прикладывается на ночь;
- в равных количествах соединяются цветки календулы, чабреца и калины. Две ложки сбора заливаются кипятком; настаивать следует час, пить по трети стакана перед едой.
Все ваши домашние действия должны быть скорректированы доктором. И если он не рекомендует пока использовать народные способы лечения, воздержитесь от них. Не используйте одну и ту же методику дольше месяца: организм привыкает к рецепту и перестает на него реагировать.

Чтобы не столкнуться с неприятными симптомами и необходимостью от них избавляться, достаточно разумной бытовой осторожности. Если у вас нет проблем с позвоночником, органами малого таза, синдром вам не грозит – при условии, что вы избегаете переохлаждений и непосильных нагрузок, не сохраняете часами одну и ту же позу. А для стопроцентной уверенности в своей безопасности не ленитесь при малейших намеках на радикулит обращаться в соответствующее медучреждение.
Синдром грушевидной мышцы теоретически не относится к опасным заболеваниям. Однако качество жизни он ухудшает заметно. Да и осложнениями без соответствующего лечения он вас может обеспечить. К ним смело можно отнести нарушения в функциональности мышц, деградацию суставов и связок, не получающих достаточной нагрузки или нагружаемых чрезмерно – вы инстинктивно пытаетесь избежать болезненности, переносите основной вес на здоровую ногу. Органы малого таза тоже начинают испытывать проблемы.
Если своевременно не уточнить, какой причиной спровоцировано развитие синдрома грушевидной мышцы, вы можете пропустить возникновение более серьезной патологии.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>




