
Ахилле́сова пята́ — послегомеровский миф (переданный римским писателем Гигином), повествующий о том, как мать Ахилла (Ахиллеса), Фетида, захотела сделать тело своего сына неуязвимым. Для этого она окунула его в священную реку Стикс. Но, окуная младенца в воду, мать держала его за пятку, и пятка осталась единственным уязвимым местом Ахилла. Впоследствии, именно туда Парис попал ему своей стрелой, смертельно ранив героя.
Сюжет мифа [ править | править код ]
Знаменитому герою Ахиллу ещё в детстве было предсказано, что он может прожить долгую, но бесславную жизнь, или героически погибнуть у стен Трои. Его мать Фетида не хотела, чтобы её сын умер так рано, и она решила сделать его неуязвимым. Для этого она, когда он родился, окунула его в священные воды подземной реки Стикс. При этом она держала Ахилла за пятку. Теперь Ахилла не могло поразить оружие, но пятка, которой не коснулись волшебные воды Стикса, осталась уязвимой.
Много лет спустя Ахилл отправился вместе с греками в поход против Трои. Во время одной из битв бог Аполлон (которого ранее оскорбил Ахилл) направил стрелу Париса прямо в пятку Ахилла. Рана, несмотря на то, что была небольшой, оказалась смертельной.
В современной культуре [ править | править код ]
| В Викисловаре есть статья «ахиллесова пята» |
В настоящее время выражение «Ахиллесова пята» обозначает слабую сторону, «больное», уязвимое место чего-либо или кого-либо. Эта сторона может быть как физической, так и моральной.
«Пока гром не грянет, мужик не перекрестится». Пойти на прием к врачу для среднестатистического российского мужчины равносильно подвигу.
ЕСТЬ хвори, где страусиная политика может оказаться фатальной. Болезни опорно-двигательного аппарата — из их числа. Тот, кому каждый шаг дается со «скрипом», знает: с больными суставами шутки плохи. По количеству трудопотерь, то есть выданных больничных листов, болезни опорно-двигательного аппарата занимают третье место (после сердечно-сосудистых и респираторных). И одно из первых — по количеству разнообразных и подчас нелепых мифов и заблуждений, с которыми постоянно приходится сталкиваться врачам. Прокомментировать самые распространенные из них мы попросили одного из лучших российских ревматологов, старшего научного сотрудника Института ревматологии РАМН, кандидата медицинских наук Сергея ШУБИНА. МИФ 1. Больные суставы — удел лиц пожилого возраста
Дегенеративно-дистрофические (к которым относится печально известный артроз), связанные с изношенностью межсуставных хрящей, и впрямь чаще встречаются у людей среднего и старшего возраста. Заболевания суставов воспалительного характера (ревматоидный, реактивный артрит, болезнь Бехтерева) могут настигнуть человека в любом возрасте. Даже в детском. Правда, в последнее время и артроз помолодел. Все чаще коленки «скрипят» и у тридцати-, и у двадцатилетних. МИФ 2. Болезнями опорно-двигательной системы страдают преимущественно мужчины
Женщины подвержены ревматическим заболеваниям гораздо больше мужчин. Всему виной — особый защитный механизм, который выработался у дам в процессе эволюции. И который нередко провоцирует возникновение чрезвычайно острых иммунных реакций. Особенно после наступления менопаузы, когда естественная гормональная защита у женщин сводится на нет. Но и у мужчин есть своя ахиллесова пята: инфекционным реактивным артритом и болезнью Бехтерева, поражающей связочный аппарат позвоночника, чаще всего страдают представители сильной половины человечества. МИФ 3. Болезни суставов — следствие травм
Отчасти это действительно так. Во всяком случае, если речь идет об артрозе. Больше всего «достается» спортсменам. Из-за постоянных перегрузок хрящ, покрывающий поверхность суставов, изнашивается, растрескивается, истончается. Если при этом у человека еще и избыточный вес, нагрузка на суставы увеличивается еще больше.
А вот реактивные артриты — это всегда результат перенесенной инфекции. Чаще всего — хламидиоза, поражающего мочеполовую систему и различные ткани (в том числе суставные), грозного внутриклеточного паразита.
На втором месте после реактивных артритов мочеполового происхождения — артриты постэнтероколитические, связанные с такими распространенными и банальными на первый взгляд кишечными инфекциями, как йерсении, сальмонеллы, шигеллы. Мучаясь от нестерпимой боли в коленке, вспомните, не перенесли ли вы незадолго до этого кишечного расстройства. Для врача-ревматолога подобная информация может иметь решающее значение в определении тактики вашего лечения. МИФ 4. Во всем виновата плохая наследственность
Есть такое мнение. И оно, увы, не лишено оснований. Давно замечено: если ваши родители страдали каким-либо заболеванием опорно-двигательного аппарата, шанс повторить их судьбу очень велик. Есть и еще одно обстоятельство, повышающее нашу уязвимость, — наличие в крови особого антигена под маркировкой HLA.B27, который, как резус-фактор, передается по наследству. У его носителей риск заболеть так называемыми серонегативными артритами инфекционного происхождения в 40 раз выше, чем у остальных людей. Считается, что в мире около 7% носителей этого антигена. МИФ 5. Больные суставы всегда болят
А еще хрустят и щелкают, что свидетельствует не только об изношенности межсуставных хрящей, но и об образовании остеофитов, которыми, как шипами, обрастают лишенные естественной амортизации суставные поверхности. Цепляясь друг за друга, эти наросты как раз и производят неприятный скрип. До поры до времени никакой боли при этом может и не быть.
Чего не скажешь об артритах, заявляющих о себе резкой болью, припухлостью, покраснением кожи вокруг больного сустава, а то и повышенной температурой. В запущенном состоянии артрит инфекционного происхождения переходит в хроническую, скрытую форму, когда и диагностировать, и лечить его очень сложно. Достаточно простого переохлаждения, переутомления или сильного стресса, и готов пациент. МИФ 6. Суставы болят из-за отложения солей
За отложение солей часто принимают остеофиты — причиняющие боль и затрудняющие движение наросты, образующиеся при артрозе. Но к отложению солей они никакого отношения не имеют.
Суставы ноют к перемене погоды. Тот, кому со «скрипом» дается каждый шаг, знает это наверняка. Почему человек с больными суставами превращается в ходячий барометр, доподлинно неизвестно. По мнению Сергея Шубина, на погодные колебания, скорее всего, реагируют сосуды, которыми щедро снабжена синовиальная оболочка сустава. МИФ 7. Предвосхитить развитие болезней опорно-двигательного аппарата невозможно
Можно, если научиться прислушиваться к своему организму. В первую очередь — обратив внимание на характер болей. При артрозе чаще всего страдают суставы ног (тазобедренные, коленные, голеностопные), на которые приходится максимальная нагрузка. Другая отличительная черта артроза — механический ритм боли, возникающей во время движения.
Ревматоидный артрит заявляет о себе острой болью в суставах кистей и стоп. Как правило — симметричной. Болевые ощущения при реактивном артрите инфекционного происхождения чаще носят асимметричный характер: ноют не оба сустава, а один. Боль перемещается с ноги на ногу. Особенно бдительными в этом случае следует быть тем, у кого в семье уже встречались случаи заболевания реактивным артритом. Для подстраховки можно сдать специальный анализ на наличие у вас в крови злосчастного антигена HLA.B27, а следовательно — предрасположенности к такого рода ревматологическим заболеваниям.
Подтвердить диагноз поможет и рентгенологическое исследование: при реактивном артрите и при болезни Бехтерева — таза, при артрозе — коленей и кистей, при ревматоидном артрите — кистей и стоп. МИФ 8. Болезни суставов — это приговор
Спору нет, в подобном диагнозе нет ничего оптимистичного. Тем более, если это — запущенный артроз или ревматоидный артрит. Вылечить эти заболевания окончательно невозможно. Но при грамотном и постоянном поддерживающем лечении (противовоспалительными препаратами, лекарствами, стимулирующими регенерацию хряща, влияющими на иммунные процессы) можно существенно «затормозить» их развитие и улучшить качество жизни. А при реактивном артрите инфекционного происхождения — полностью излечиться. При одном условии: лечение нужно начинать как можно раньше: препаратами, воздействующими на иммунитет, и антибиотиками. Без последних инфекцию не победить. В особо тяжелых, запущенных случаях курс лечения повторяют. МИФ 9. Справиться с напастью поможет диета
Никаких специальных диет при болезнях опорно-двигательного аппарата (за исключением подагры, когда нужно ограничить потребление ряда пищевых продуктов и алкоголя) нет. Что действительно полезно ввести в свой ежедневный рацион тем, у кого болят суставы, так это богатые хондопротекторами (веществами, улучшающими структуру хряща) куриные и мясные хрящи. Много ценных и полезных для пострадавшего сустава веществ содержат в себе рыбные блюда. Не потому ли в странах, чья национальная кухня включает в себя морепродукты, процент артрозов гораздо ниже? МИФ 10. После визита к ревматологу о занятиях спортом можно позабыть
Ничего подобного! Гиподинамия больным суставам вредна не меньше, чем здоровым. Занятия такими видами спорта, как плавание, лыжи и велосипед, укрепляют мышечный каркас, улучшают обмен веществ в больном суставе и не дают ему «закостенеть».
А вот о беге, прыжках, приседаниях и поднятиях тяжестей, увы, действительно придется забыть. Такая нагрузка для больных суставов может оказаться чрезмерной.
Об этом прекрасно знают те, чья профессия связана с долгими поездками – дальнобойщики, таксисты и т.п. Тем более удивительно, что обычные люди, купив машину, практически сутками не вылезают из нее, садясь за руль даже для того, чтобы съездить в булочную на углу. Чем это может обернуться рассказывает доктор медицинских наук Алексей Рунов.
Ученые обнаружили причину весьма распространенного состояния, которое называется "синдромом беспокойных ног". Как оказалось, это состояние – результат генетических вариаций.
Не смотря на то, что состояние редко диагностируется, это неприятное неврологическое может серьезно навредить здоровью.
По данным исследований, половина взрослого населения страдает от болей в спине, и только 15-20% из них обращаются за медицинской помощью.
Опасность болей в спине состоит в том, что при самых различных заболеваниях позвоночника в патологический процесс непременно вовлекаются мышцы и многие внутренние органы.
Актуальность темы Ахиллового сухожилия связана с повышением интереса подростков к физическим нагрузкам. В то же время особенностью современного развития детей является их относительная малоподвижность и ношение неправильной обуви (без супинатора), что приводит к деформации голеностопного сустава и свода стопы.
Такая анатомическая патология, пусть врождённая или приобретённая, играет главенствующую роль в большом количестве травм анатомической структуры под названием «Ахиллово сухожилие». Выбор метода лечения Ахиллового сухожилия зависит от того, где находится травма и что послужило её возникновению.
Роль ахилла в эволюции человека
Физиология и анатомия нижней конечности настолько сложна, что даже самые именитые травматологи, анатомы и физиологи не могут объяснить некоторых особенностей этой части нашего тела.
Человек — единственное млекопитающее, которое ходит в вертикальном положении тела. Такое положение обеспечивается особенностью строения позвоночного столба человека и структуры мышечного корсета спины и нижних конечностей.
За счёт сращения позвонков крестца, где находиться точка опоры вертикальной оси человека, выдерживается нагрузка на позвоночный столб. А за счёт особенности формы и строения стопы, данная ось не смещается по траектории позвоночника вверх или вниз.
Правильное формирование голеностопного сустава и свода стопы осуществляется под влиянием правильной нагрузки на все мышцы нижней конечности, расположенные по её задней части.
Анатомия и физиология Ахиллового сухожилия
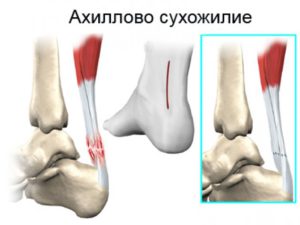
Ахиллово сухожилие – это мощная плотная связка, которая расположена в задней области голени. Она служит для прикрепления головки двуглавой мышцы к пяточной кости.
Ахиллесова связка обеспечивает движение стопы в ножной сагиттальной плоскости и способность человека удерживать вертикальную ось.
Ахилл – это не мышца. Это анатомическое образование, с помощью которого мышца прикрепляется к кости. Связка обеспечивает движение мышцы.
При большой нагрузке на мышцы голени, которые не готовы к этому, почти всегда есть большой риск разрыва не тела мышцы, а именно отрыва связки от кости. Ведь мышца сама по себе это эластичный орган, в то время как связка имеет плотную структуру.
Гистологическое (клеточное) строение ахилловой связки

Ахиллово сухожилие — это орган крепления. К такому выводу пришли гистологи, классифицирующие структуры человеческого организма по тканевому строению. Ахилловую связку отнесли к категории органов, потому что в её строение входит несколько видов ткани. Понимание и знание гистологического строения Ахиллового сухожилия помогает максимально быстро и правильно оказать помощь в месте, где находится воспалительный процесс и добиться быстрого восстановления нормальной функции мышцы и голеностопного сустава.
Ткани, из которых состоит ахилл:
- Коллагеновые волокна, образованные в пучки первого, второго и третьего порядка.
- Фиброциты (клетки сухожилия).
- Прослойки эндотенония.
- Перитеноний.
- Эпитеноний.
От него вглубь сухожилия прорастают отдельные его волокна, обеспечивающие крепость и неразрывность тканевой структуры. Поверх всех пучков, из которых состоит ахилловая связка, располагается эпитетоний. Такая структура обеспечивает не только прочность конструкции.
Главным назначением ограничения каждой структуры в этом случае является локализация возможного воспалительного процесса, которое может возникнуть из-за травмы ноги при беге, сосудистой болезни конечности, её инфицировании (рожистое воспаление).
Анатомия задней поверхности голени
Знать строение мышц голени необходимо для понимания механизма возникновения травмы и воспаления ахилла, определения возможной тактики лечения и формирования медицинского прогноза состояния здоровья человека.
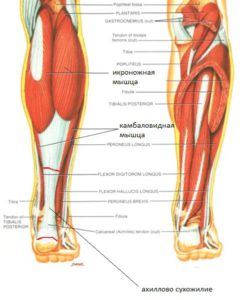
Мышечный каркас голени сзади анатомически образует 2 слоя. К поверхностному слою относиться трёхглавый мускул, а к глубокому 2 пары мускулов. Мышца подколенная располагается на дне ромбовидной ямки коленного сустава. Ножной сгибатель пальцев, который располагается к внутренней поверхности ноги. Ножной разгибатель большого пальца, который располагается сбоку от всех мускулов этой группы. Также есть задняя большеберцовая мышца, расположенная центрально.
Трёхглавая мышца ноги формируется из пары отдельных структур: икроножной и камбаловидной мышц. Последняя расположена между трубчатыми костями голени. У икроножной мышцы есть пара пучков, которые можно увидеть невооружённым взглядом, когда человек становиться на носочки.
В случае с ахиллом важна только икроножная мышца, так как именно её продолжением является эта связка, с помощью которого мы можем двигать пяткой. Мышца состоит из 2-х пучков, которые расположены по обеим сторонам ноги. Боковой пучок начинается от нижней части бедренной кости. А медиальная головка этой же кости с внутренней поверхности того же образования. Приблизительно в среднем отделе голени оба пучка икроножной мышцы переходят в толстое и массивное сухожилие, сливающееся с сухожилием камбаловидной мышцы. Это образование формирует пяточное или ахилловое сухожилие (связку). Эта связка прикрепляется к пяточному бугру.
Аналогии ахилла на ноге в строении верхней конечности нет. Эта особенность связана как раз с вертикальной осью человека, с его возможностью ходить на двух задних конечностях.
Заболевания Ахиллового сухожилия
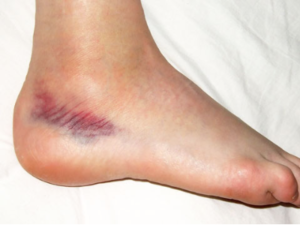
Зачастую болезни ахилла связаны травмой ступни во время ходьбы, бега или выполнения спортивных упражнений. На втором месте стоит травма связки из-за удара в область её расположения.
Симптомы заболевания ахилла:
- боль;
- отёчность;
- покраснение;
- возникновение шишки или другого образования (синяк);
- болезненность связки при пальпации;
- дискомфорт в стопе;
- дисфункция стопы;
- неподвижность стопы в движениях разгибания и сгибания.
Заболевания Ахиллового сухожилия могут быть хроническими и острыми. К острым относятся состояния, которые вызваны нарушением целостности структуры связки. К хроническим заболеваниям чаще относят тендовагинит, который слабо поддаётся лечению и чаще всего требует регулярной медицинской помощи.
Стоит сразу отметить, что с помощью средств народной медицины лечение суставно-связочного аппарата процесс очень длительный. Использование медикаментозного лечения является основой быстрого восстановления.
Причины возникновения травмы ахилла

Травма связочного аппарата человека связана с несколькими факторами, которые затрагивают не только спортивную, но и повседневную жизнь.
Причины травматизации ахиллового сухожилия:
- Неправильное распределение нагрузки на нижнюю конечность (нельзя носить тяжёлые сумки в обуви на каблуках).
- Неправильно подобранная обувь (колодка обувь должна подходить по величине подъёма и не вызвать лишнюю нагрузку на суставы голеностопа).
- Все физические упражнения необходимо выполнять после качественного разогрева (разминка перед тренировкой обязательна).
- Не выполнять физические упражнения, к интенсивности которых организм не привык (нельзя качать икроножную мышцу сразу большим весом).
- После нагрузки для каждого мышцы и связки необходима качественная реабилитация (чем больше объём мышцы, тем больше необходимо времени для её восстановления).
Как показывает практика, больше всего подвергаются травмам люди, которые не подготовлены для получаемой физической нагрузки. Чтобы костно-мышечная система была готова к выполнению желаемой нагрузки, её необходимо тщательно подготовить.
Постепенное увеличение физической нагрузки на организм увеличивает шероховатость поверхности кости в месте прикрепления связки. Такое изменение способствует лучшему скреплению связки и кости. При этом развивается сосудистая сеть вокруг связки, что улучшает её трофику.
Если не соблюдать данную рекомендацию, можно очень быстро получить такую травму как отрыв сухожилия от надкостницы. Такая травма лечиться только с помощью операции и длительного обездвиживания конечности.
Медикаментозные средства для лечения болезней ахиллового сухожилия

Любая травма связок плохо поддаётся лечению. Это связано с диффузным питанием сухожилий. Связки не снабжаются кровью, поэтому их восстановление очень длительное. В основе медицинской помощи при травме связок лежит оказание противовоспалительного и обезболивающего действия.
Что делать при травме ахилла:
- Вызвать скорую медицинскую помощь.
- Сразу приложить холод на 15 минут (пузырь с кубиками льда).
- Принять противовоспалительное средство (диклофенак, ибупрофен).
- При возможности местно ввести противовоспалительное средство (диклофенак, баралгетас).
- При признаках разрыва связки (синяк, отёк, резкая болезненность при движении стопой, твёрдая икроножная мышца) ввести в место травмы стероидное противовоспалительное средство (глюкокортикоид – гидрокортизон 4 мг).
- Зафиксировать конечность.
- Сделать рентген-снимок ноги в нескольких проекциях.
- При наличии разрыва сухожилия – операция.
- При отсутствии признаков нарушения целостности связок – место противовоспалительное средство, мобилизация конечности.
Травма Ахиллового сухожилия – это болезненное и опасное состояние. При оказании неквалифицированной помощи всегда есть возможность хронизации процесса, который повлияет на качество жизни человека.




