Инфаркт (от лат. infarcire – начинять, набивать) – это мертвый участок органа или ткани, выключенный из кровообращения в результате внезапного прекращения кровотока (ишемии). Инфаркт – разновидность сосудистого (ишемического) коагуляционного либо колликвационного некроза. Это самый частый вид некроза.
Некрозу подвергаются как паренхиматозные клетки, так и интерстициальная ткань. Наиболее часто инфаркт возникает при тромбозе или эмболии, спазме, сдавлении артериальных сосудов. Очень редко причиной инфаркта может быть нарушение венозного оттока.
Причины развития инфаркта:
острая ишемия, обусловленная длительным спазмом, тромбозом или эмболией, сдавлением артерии;
функциональное напряжение органа в условиях недостаточного его кровоснабжения.
Огромное значение для возникновения инфаркта имеет недостаточность анастомозов и коллатералей, которая зависит от степени поражения стенок артерий и сужения их просветов (атеросклероз, облитерирующий эндартериит), от степени нарушения кровообращения (например, венозного застоя) и от уровня выключения артерии тромбом или эмболом. Поэтому инфаркты возникают обычно при тех заболеваниях, для которых характерны тяжелые изменения стенок артерий и общие расстройства кровообращения. Это:
бактериальный (инфекционный) эндокардит.
С недостаточностью анастомозов и коллатералей связано развитие венозных инфарктов при тромбозе вен в условиях застойного полнокровия. Для возникновения инфаркта большое значение имеет также состояние тканевого обмена, т.е. метаболический фон, на котором развивается ишемический инфаркт. Обмен веществ в органах и тканях, в которых возникает инфаркт, как правило, нарушен в связи с гипоксией, обусловленной общими расстройствами кровообращения. Лишь закупорка крупных магистральных артерий может привести к омертвению без предшествующих расстройств кровообращения и метаболических нарушений в ткани.
Морфология инфарктов
Макроскопическая картина инфарктов. Форма, величина, цвет и консистенция инфаркта могут быть различными.
Форма инфаркта. Обычно инфаркты имеют клиновидную форму. При этом заостренная часть клина обращена к воротам органа, а широкая часть выходит на периферию, например, под капсулу органа, под брюшину (инфаркты селезенки), под плевру (инфаркты легких) и т.д. Характерная форма инфарктов в почках, селезенке, легких определяется характером ангиоархитектоники этих органов – магистральным (симметричным дихотомическим) типом ветвления артерий. Реже инфаркты имеют неправильную форму. Такие инфаркты встречаются в сердце, мозге, кишечнике, поскольку в этих органах преобладает не магистральный, а рассыпной или смешанный тип ветвления артерий.
Величина инфарктов. Инфаркт может охватывать большую часть или весь орган (субтотальный или тотальный инфаркт) или обнаруживаться лишь под микроскопом (микроинфаркт).
Цвет и консистенция инфарктов. Если инфаркт развивается по типу коагуляционного некроза, то ткань в области омертвения уплотняется, становится суховатой, бело-желтого цвета (инфаркт миокарда, почек, селезенки). Если инфаркт образуется по типу колликвационного некроза, то мертвая ткань размягчается и разжижается (инфаркт мозга или очаг серого размягчения).
В зависимости от механизма развития и внешнего вида различают:
белый (ишемический) инфаркт;
красный (геморрагический) инфаркт;
белый инфаркт с геморрагическим венчиком.
Белый (ишемический) инфарктвозникает в результате полного прекращения притока артериальной крови в органах, например, в сердце, почках, селезенке, головном мозге выше виллизиева круга. Обычно он возникает в участках с одной системой притока крови (магистральным типом ветвления артерий), в которых коллатеральное кровообращение развито слабо. Благодаря ненарушенному венозному оттоку из ишемизированной ткани и вследствие спазма дистального участка артерий после прекращения кровотока наблюдается бледность этих инфарктов. Белый (ишемический) инфаркт представляет собой участок, четко отграниченный от окружающих тканей, бело-желтого цвета, бесструктурный.
Белый инфаркт с геморрагическим венчикомпредставлен участком бело-желтого цвета, но этот участок окружен зоной кровоизлияний. Она образуется в результате того, что спазм сосудов по периферии инфаркта сменяется паретическим их расширением и развитием кровоизлияний. Такой инфаркт может возникать в почках, миокарде.
Красный (геморрагический) инфарктхарактеризуется тем, что участок омертвения пропитан кровью, он темно-красный и хорошо отграничен. Инфаркт становится красным из-за выхода в зоне инфаркта крови из некротизированных сосудов микроциркуляторного русла. Для развития красного инфаркта имеют значение особенности ангиоархитектоники органа – две и более системы притока крови, развитость коллатералей: в легких – наличие анастомозов между бронхиальной и легочной артериями, в кишечнике – обилие анастомозов между ветвями брыжеечных артерий, в головном мозге в области виллизиева круга анастомозы между внутренними сонными и ветвями базилярной артерий. Красные инфаркты могут также возникать в ткани при растворении или фрагментации (распаде) обтурирующего тромба, что возобновляет артериальный кровоток в зоне инфаркта.
Геморрагический инфаркт редко встречается в почках и сердце. Необходимым условием для такого геморрагического пропитывания является венозный застой.
Венозный инфарктвозникает при окклюзии всей венозной дренажной системы ткани (например, тромбоз верхнего сагиттального синуса, тромбоз почечной вены, тромбоз верхней брыжеечной вены). При этом возникают тяжелый отек, застой, кровоизлияния и прогрессивное увеличение гидростатического давления в тканях. При сильном увеличении гидростатического давления затрудяется приток артериальной крови в ткань, что ведет к ишемии и инфаркту. Венозные инфаркты всегда геморрагические.
Особые типы венозного инфаркта возникают при ущемлении (например, при ущемлении грыжи в грыжевых воротах приводит к инфаркту содержимого грыжевого мешка) и перекручивании вен (например, перекрут семенного канатика приводит к геморрагическому инфаркту яичка).
Различают асептический и септический инфаркты. Большинство инфарктов внутренних органов, не соприкасающихся с внешней средой, являются асептическими. Септические инфаркты возникают при попадании вторичной бактериальной инфекции в некротизированные ткани. Септические инфаркты возникают при: 1) наличии микроорганизмов в обтурирующем тромбе или эмболе, например, в эмболах при бактериальном (септическом) эндокардите; 2) развитии инфаркта в ткани (например, в кишечнике), в которой в норме присутствует бактериальная флора. Септические инфаркты характеризуются острым гнойным воспалением, которое часто приводит к образованию абсцесса на месте зоны инфаркта. Наличие предсуществующей бактериальной флоры в органах, контактирующих с внешней средой, может обусловить трансформацию развивающихся в них инфарктов в гангрену (например, в кишечнике, легких).
Микроскопически мертвый участок отличается потерей структуры, контуров клеток и исчезновением ядер.
Наибольшее клиническое значениеимеют инфаркты сердца (миокарда), головного мозга, кишечника, легких, почек, селезенки.
В сердце инфарктобычно белый с геморрагическим венчиком, имеет неправильную форму, встречается чаще в левом желудочке и межжелудочковой перегородке, крайне редко – в правом желудочке и предсердиях. Омертвение может локализоваться под эндокардом (субэндокардиальный инфаркт), эпикардом (субэпикардиальный инфаркт), в толще миокарда (интрамуральный) или охватывать всю толщу миокарда (трансмуральный инфаркт). В области инфаркта на эндокарде нередко образуются тромботические, а на перикарде – фибринозные наложения, что связано с развитием реактивного воспаления вокруг участков некроза. Чаще всего инфаркт миокарда встречается на фоне атеросклероза и гипертонической болезни с присоединением спазма или тромбоза артерий, являясь острой формой ишемической болезни сердца.
В головном мозгевыше виллизиева круга возникает белый инфаркт, который быстро размягчается (очаг серого размягчения мозга). Если инфаркт образуется на фоне значительных расстройств кровообращения, венозного застоя, то очаг омертвения мозга пропитывается кровью и становится красным (очаг красного размягчения мозга). В области ствола мозга, ниже виллизиева круга также развивается красный инфаркт. Инфаркт локализуется обычно в подкорковых узлах, разрушая проводящие пути мозга, что проявляется параличами. Инфаркт мозга, как и инфаркт миокарда, чаще всего встречается на фоне атеросклероза и гипертонической болезни и является одним из проявлений цереброваскулярных заболеваний.
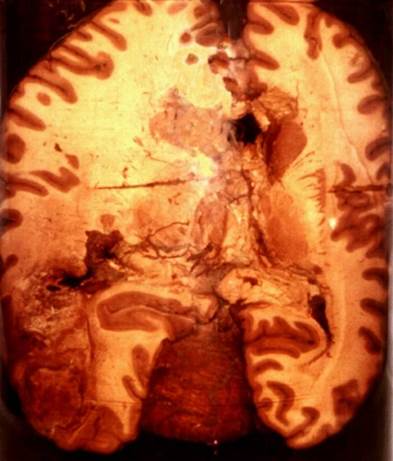
Рис. 10. Инфаркт головного мозга.
В лёгкихв подавляющем большинстве случаев образуется геморрагический инфаркт. Причиной его чаще служит тромбоэмболия, реже – тромбоз при васкулите. Участок инфаркта хорошо отграничен, имеет форму конуса, основание которого обращено к плевре. На плевре в области инфаркта появляются наложения фибрина (реактивный плеврит). У острия конуса, обращенного к корню легкого, нередко обнаруживается тромб или эмбол в ветви легочной артерии. Омертвевшая ткань плотна, зерниста, темно-красного цвета. Геморрагический инфаркт легких обычно возникает на фоне венозного застоя, причем развитие его в значительной мере определяется особенностями ангиоархитектоники легких, наличием анастомозов между системами легочной и бронхиальных артерий. В условиях застойного полнокровия и закрытия просвета ветви легочной артерии в область омертвения ткани легкого из бронхиальной артерии поступает кровь, которая разрывает капилляры и изливается в просвет альвеол. Вокруг инфаркта нередко развивается воспаление легочной ткани (периинфарктная пневмония). Массивный геморрагический инфаркт легкого может быть причиной надпеченочной желтухи. Белый инфаркт в легких – исключительная редкость. Возникает он при склерозе и облитерации просвета бронхиальных артерий.
В почках инфаркт, как правило, белый с геморрагическим венчиком, конусовидный участок некроза охватывает либо корковое вещество, либо всю толщу паренхимы. При закрытии основного артериального ствола развивается тотальный или субтотальный инфаркт почки. Своеобразной разновидностью инфарктов являются симметричные некрозы коркового вещества почек, ведущие к развитию острой почечной недостаточности. Развитие ишемических инфарктов почек связано обычно с тромбоэмболией, реже – с тромбозом ветвей почечной артерии при ревматизме, бактериальном эндокардите, гипертонической болезни, ишемической болезни сердца. Редко при тромбозе почечных вен возникает венозный инфаркт почек.
В селезёнкевстречаются белые инфаркты, нередко с реактивным фибринозным воспалением капсулы и последующим образование спаек с диафрагмой, париетальным листком брюшины, петлями кишечника Ишемические инфаркты селезенки связаны с тромбозом и эмболией. При тромбозе селезеночной вены иногда, очень редко, образуются венозные инфаркты.
В кишечникеинфаркты геморрагические и всегда подвергаются септическому распаду, что ведет к прободению стенки кишки и развитию перитонита. Причиной, чаще всего, служит заворот, инвагинация кишечника, ущемленная грыжа, реже – атеросклероз с присоединением тромбоза.
Инфаркт – необратимое повреждение ткани, которое характеризуется некрозом как паренхиматозных клеток, так и соединительной ткани. Некроз вызывает острую воспалительную реакцию в окружающих тканях со стазом и эмиграцией нейтрофилов. Лизосомные ферменты нейтрофилов вызывают лизис мертвых тканей в области инфаркта (гетеролизис). Разжиженные массы затем фагоцитируются макрофагами. Клетки острого воспаления заменяются лимфоцитами и макрофагами. Лимфоциты и плазматические клетки, вероятно, участвуют в иммунном ответе на высвобождающиеся при некрозе эндогенные клеточные антигены. Цитокины, выделяемые клетками хронического воспаления, частично ответственны за стимулирование фиброза и реваскуляризацию. В последующем происходит формирование грануляционной ткани. В конечном счете, происходит формирование рубца. Из-за контракции возникающий рубец оказывается меньше в объеме, чем область первоначального инфаркта.
Течение инфаркта мозга отличается от вышеописанного. Некротические клетки подвергаются разжижению (колликвации) из-за высвобождения собственных энзимов (аутолиз). Нейтрофилы обнаруживаются реже, чем в инфарктах других тканей. Разжиженные мозговые клетки фагоцитируются специальными макрофагами (микроглией), которые определяются в виде крупных клеток с бледной зернистой и пенистой цитоплазмой (жиро-зернистые шары). Область инфаркта преобразовывается в заполненную жидкостью полость, которая ограничивается стенками, образованными в результате реактивной пролиферации астроцитов (процесс, названный глиозом, который представляет собой аналог фиброза).
Скорость течения инфаркта и время, требуемое для окончательного заживления, изменяются в зависимости от размеров поражения. Маленький инфаркт может зажить в пределах 12 недель, для заживления большего участка может понадобиться 68 недель и больше. Макро- и микроскопические изменения в области инфаркта позволяют оценить возраст инфаркта, что является важным при аутопсии для установления последовательности событий, приведших к смерти.
Редко небольшие фокусы ишемического некроза могут подвергаться асептическому аутолизу с последующей полной регенерацией. Наиболее частый относительно благоприятный исход инфаркта, развивающегося по типу сухого некроза,– его организация и образование рубца. Организация инфаркта может завершиться его петрификацией. Иногда возникает гемосидероз, если речь идет об организации геморрагического инфаркта. На месте инфаркта, развивающегося по типу колликвационного некроза, например в мозге, образуется киста.
Неблагоприятные исходы инфаркта: 1) гнойное его расплавление, которое обычно связано с тромбобактериальной эмболией при сепсисе или действием вторичной инфекции (кишечник, легкие); 2) в сердце – миомаляция и истинный разрыв сердца с развитием гемотампонады полости перикарда.
Значение инфаркта. Оно определяется локализацией, размерами и исходом инфаркта, но для организма всегда чрезвычайно велико, прежде всего, потому, что инфаркт – ишемический некроз, то есть участок органа выключается из функционирования. Важно отметить, что инфаркт является одним из самых частых и грозных осложнений ряда сердечно-сосудистых заболеваний. Это, прежде всего атеросклероз и гипертоническая болезнь. Необходимо отметить также, что инфаркты при атеросклерозе и гипертонической болезни наиболее часто развиваются в жизненно важных органах – сердце и головном мозге, и это определяет высокий процент случаев скоропостижной смерти и инвалидизации. Медико-социальное значение инфаркта миокарда и его последствий позволило выделить его в качестве проявления самостоятельного заболевания – острой ишемической болезни сердца.
Ишемический инфаркт – острые структурные изменения клеток сердца, которые приводят к отмиранию части кардиомиоцитов. Причиной некроза выступает недостаток крови, поступающей к данным клеткам. Ученые утверждают, что ишемия – это первопричина инфаркта. Но сам ишемический инфаркт – это самостоятельный недуг, который является наиболее распространенной причиной смерти людей во всем мире.
Медицинские показания
При быстрой и эффективной помощи пациента можно спасти, так как смертельные случаи достигают 50% всех инфарктных состояний. Провести реанимационную помощь нужно в течение 1 часа после приступа. Если у человека случился приступ обширного инфаркта миокарда, смерть наступает мгновенно.
С возрастом растет вероятность проявления болезни. По данным статистики чаще всего приступы ишемического инфаркта случаются у мужчин в пожилом возрасте до 70 лет. Согласно данным недуг начал поражать и молодых людей в возрасте 30 лет. У новорожденных и детей это заболевание встречается редко. В молодом возрасте оно может развиться как осложнение на фоне других болезней.
Природа инфаркта напрямую связана с тромбозом и склерозом коронарных артерий. Структура сосудов и их стенок изменяется, что приводит к нарушению процесса свертываемости крови. Данный процесс связан с малым количеством гепарина в составе крови. Гепарин – это антикоагулянт, специальное кровяное вещество, которое отвечает за ее свертываемость.

Снижение количества гепарина в кровяном потоке приводит к склеиванию тромбоцитов. Слипшиеся тромбоциты вместе с холестериновыми бляшками формируют тромбы, которые закупоривают просветы в кровеносных сосудах. Причиной приступа может стать простое сокращение коронарных сосудов.
Причины развития
Инфаркт миокарда развивается по разным причинам: внутренним и внешним. Любая причина, которая провоцирует плохое снабжение миокарда кровью, приводит к снижению количества кардиомиоцитов и проявлению инфаркта сердца. Наиболее распространенные причины развития недуга:
- атеросклероз;
- изменения во внутренней структуре артерий с возникновением и развитием большого количества холестериновых бляшек;
- сифилис;
- волчанка;
- болезни ревматического ряда;
- появление солевых отложений кальция на стенках сосудов;
- гиперплазия;
- образования опухолевидного характера на стенках сосудов;
- мукополисахаридоз.
Ряд этих болезней может привести к осложнению в работе сердечной мышцы. Поэтому инфаркт может возникнуть как побочный эффект от другого заболевания. Причиной возникновения осложнения может быть воспалительный процесс в области коронарных артерий. Сам воспалительный процесс становится первопричиной сужения сосудов и ишемии. Если данные проявления не будут своевременно обнаружены, не будет назначено соответствующее лечение, может возникнуть инфаркт.
Причиной возникновения патологии может быть не только какое-то системное заболевание, но и другие факторы. Диагностическая процедура или осложнение после операции на сердце могут привести к проявлению инфаркта. Также причиной может стать шунтирование – операционное вмешательство для создания нового обходного хода для движения крови. Риск проявления инфаркта растет после проведения операции по ушиванию аневризмы и вживлении кардиостимулятора. Возможно проявление недуга после уменьшения просвета в артериальных сосудах, сильного и неуправляемого разрастания соединительной ткани артерий.

В 70% случаев предрасположенность к инфаркту сердца передается по наследству. Специалисты рекомендуют проверяться на наличие патологических процессов в сердечной мышце каждые 6 месяцев, если у кого-то в семье ранее был выявлен инфаркт. Врачи составляют детальный анамнез больного, собирая информацию и о близких членах семьи (при наличии у пациента минимальных отклонений от нормы в области сердечной мышцы). Маркеры, которые могут усугубить состояние пациента с предрасположенностью к инфаркту:
- сахарный диабет 1 и 2 типов;
- гипертония;
- врожденные отклонения сердечно-сосудистой системы.
Диагностика
По статистике 75% случаев проявления инфаркта сопровождаются аритмией. Этот симптом ухудшает не только состояние и самочувствие пациента, но и меняет прогноз течения болезни. Диагностика возможна с помощью электрокардиограммы. Характер изменений на показателях ЭКГ может быть разным и будет зависеть от запущенности недуга.
Иногда инфаркты могут иметь слабые проявления, симптомы могут быть практически не выражены. Это происходит в случае недуга с мелким очагом или во время повторного инфаркта. В таких случаях по ЭКГ очень сложно диагностировать начало распространения болезни. Нужно проводить ряд дополнительных лабораторных исследований, которые помогут установить локализацию очагов отмирания клеток.

Анализы состава крови помогают диагностировать увеличение численности лейкоцитов в крови больного. Если у пациента проявляется инфаркт с обширным очагом, кровь показывает повышение уровня фибриногена. Возможно выявление нарушения сердечного ритма, проявление тахикардии, аритмии и снижение проводимости.
При проявлении крупноочагового инфаркта может возникнуть кардиогенный шок, который приводит к летальному исходу. 30% случаев сопровождаются возникновением сердечной недостаточности, а именно отеков легких и сердечной астмы. Диагностируются эти изменения при измерении артериального давления – оно может быть очень низким. В тяжелых случаях невозможно осуществить контроль давления.
Проявление
Лечение ишемического инфаркта миокарда противопоказано в домашних условиях. Для полного выздоровления важны постоянный контроль и наблюдение специалиста. Поэтому пациентов с инфарктом кладут в стационар до полного выздоровления. При первых проявлениях инфаркта нужно обязательно обратиться к врачу. Главный симптом, проявляющийся у всех больных, – это сильная, жгучая боль в грудном отделе. Другие симптомы могут быть типичными и нетипичными для проявления инфарктного состояния.

Типичная форма инфаркта случается в 80% случаев. По резко проявившейся симптоматике даже сам больной может диагностировать у себя инфаркт. Первые симптомы острого проявления патологии:
- Постепенное развитие и усиление боли в груди. Может длиться до нескольких часов. Иногда боль бывает резкой и интенсивной.
- Боли в шее и левом плече жгучего характера.
- Периодическая потливость, которая отличается липкостью и холодной температурой выделяемой жидкости.
- Бледность кожных покровов, синеватый оттенок.
- Одышка.
- Сухой кашель.
- Появление на губах розоватой пены, что свидетельствует об отеке легких.
- Снижение давления, головокружение.
- Необъяснимое чувство страха и беспомощности.
- Потеря сознания.
Подобная резкая боль и начало проявления описанных выше симптомов могут возникнуть после физической нагрузки, резких наклонов и ударов. Данные механические воздействия приводят к отрыву тромбов и продвижению их в сердце. Именно в сердечной мышце происходит закупорка каналов кровотока.
Атипичная форма
Атипичная форма инфаркта – это редкое проявление заболевания, которое встречается менее чем в 20% случаев. Чаще всего ее диагностируют у пожилых людей в возрасте старше 60 лет.
Симптоматика не проявляется непосредственно в области расположения сердца, она схожа с проявлением других болезней.
При атипичной форме могут возникнуть такие симптомы:
- боль не в грудной области, а в других частях тела, не связанных с сердечно-сосудистой системой: зубная боль, невралгическая или ушная боль;
- возможно проявление абдоминальных признаков: тошнота, рвота, вздутие живота и повышенное газообразование;
- проявление астматических признаков: асфиксия, одышка, пена розоватого цвета на губах, бледная кожа, холодный пот;
- появление признаков отеков: одышка, головокружение, скопление жидкости в абдоминальной области;
- проявление аритмии;
- обморочное состояние.
После реанимационных действий и спасения пациента врачи рекомендуют ряд профилактических мероприятий:
- исключить занятия активными видами спорта, поднятие тяжестей;
- диета, включающая продукты для снижения артериального давления и нормализации кровообращения: до 30% пищи животного происхождения и 70 % пищи растительного происхождения;
- исключить из питания жирное, соленое, кислое и жареное.
После проведенного лечения важно каждые 6 месяцев проходить обследование у лечащего кардиолога. Ежедневно утром и вечером нужно измерять артериальное давление. Полученные данные нужно записывать каждый день, чтобы следить за результатами лечения и затем предоставить их доктору.
Профилактика
Чтобы инфаркт миокарда не повторился, рекомендуется изменить стиль жизни и привычки:
- избавьтесь от пагубной привычки курения, избегайте мест курения;
- введите за правило ежедневные прогулки в течение 1 часа;
- отказ от вредных жиров;
- врачи рекомендуют исключить употребление красного мяса, а остановиться только на белом мясе курицы и индюшки;
- индекс массы тела должен быть в норме;
- если у больного лишний вес, следует от него избавиться, так как на его фоне может развиться не только инфаркт, но и сахарный диабет, способствующий появлению рецидива;
- нужно максимально уменьшить проявление стрессовых ситуаций и депрессии в своей жизни;
- исключить алкоголь и любые спиртосодержащие напитки.
Что мы знаем об инфаркте головного мозга? Это заболевание, которое, к сожалению, не щадит как пожилых, так и молодых людей. Что важно знать и помнить об инфаркте головного мозга, рассмотрим в данной статье.

Инфаркт головного мозга
Инфаркт головного мозга — гибель участка головного мозга, которая возникает в результате нарушения поступления крови в сосуды в этом месте.
Из-за недостаточного или полного отсутствия кровоснабжения ткань мозга испытывает кислородное голодание, вследствие чего нарушаются функции головного мозга. Выделяют ишемический и геморрагический инфаркт (инсульт).
1 Насколько опасно заболевание
Инфаркт головного мозга (инсульт) — заболевание достаточно опасное. Оно встречается с частотой 2 случая на 1000 населения. В структуре смертности инфаркт мозга занимает 3 место, уступая лишь инфаркту миокарда и злокачественным опухолям.
Печальным является тот факт, что более 20 % людей, пострадавших в результате инсультов, умирают в возрасте до 65 лет. В первые сутки от ишемического инсульта погибают около 15% пациентов. Геморрагический инфаркт также заканчивается смертью в 80% случаев в первые сутки от начала заболевания.
2 Какие факторы риска участвуют в развитии инсультов (инфарктов) мозга

Выделяют основные факторы риска, приводящие к развитию инсультов. Итак, инфаркт мозга (инсульт) может возникнуть в случае наличия следующих состояний или заболеваний:
- Мужской пол.
- Пожилой возраст.
- Артериальная гипертензия, которая носит стойкий характер.
- Повышенный холестерин крови, предрасполагающий к отложению его в сосудах и развитию атеросклероза.
- Высокое содержание гемоглобина в крови.
- Повышенный уровень глюкозы крови.
- Сахарный диабет.
- Злоупотребление курением.
- Заболевания сердца, проявляющиеся нарушением ритма (аритмии).
- Ожирение.
- Недавно случившийся (в течение года) инсульт или инфаркт миокарда.
- Лица, у которых близкие родственники болеют сосудистыми заболеваниями.
3 Каковы причины развития инсультов головного мозга

Геморрагический и ишемический инсульты
При ишемическом инсульте происходит закрытие просвета сосуда из-за образования тромба в сосуде по причине чаще всего атеросклероза, либо тромб попадает из других участков тела (например, левых отделов сердца). Основные причины, приводящие к возникновению инсульта, следующие:
- Атеросклероз сосудов сердца, аорты и головного мозга.
- Мерцательная аритмия.
- Инфаркт миокарда.
- Протезированный клапан в сердце.
- Инфекционный эндокардит.
- Опухоль предсердий.
- Воспалительные заболевания сосудов.
- Расслаивающая аневризма аорты.
- Опухоли мозга, сдавливающие сосуд извне и приводящие к нарушению кровотока.

Геморрагический инфаркт — это состояние, при котором возникает кровоизлияние в мозг или субарахноидальное пространство из-за разрыва сосуда или повышения его проницаемости. Излившаяся кровь сдавливает головной мозг и рядом расположенные сосуды. По этой причине происходит ухудшение кровотока в данном участке, и наступает гибель клеток головного мозга. Основными причинами, по которым развивается инфаркт мозга (инсульт), являются:
- Артериальная гипертензия.
- Артериальные аневризмы — врожденные или приобретенные.
- Артериовенозные аневризмы сосудов головного мозга.
- Черепно-мозговые травмы.
- Поражение сосудов амилоидозом.
- Энцефалиты.
4 Как проявляется заболевание

Инфаркт головного мозга (инсульт) может проявляться различными симптомами. Симптомы зависят от того, какой это инсульт — ишемический или геморрагический. Важную роль также играют не только калибр пораженного сосуда, но и его месторасположение.
Ишемический инсульт наиболее часто случается ночью или сразу после пробуждения. Симптомы заболевания нарастают постепенно от нескольких часов до нескольких дней и могут нарастать или ослабевать. За несколько дней до самого инсульта могут появляться следующие симптомы:
- Головные боли.
- Нарушение зрения, проявляющееся помутнением в глазах, «вспышками» или «мушками», ощущение пелены перед взором.
- Головокружение.
- Слабость и онемение конечностей.
Как правило, эти симптомы не постоянны и исчезают, однако через некоторое время появляются стойкие нарушения функций мозга. При возникновении ишемического инсульта появляются общие симптомы:
- Головная боль. Обычно она не интенсивная.
- Тошнота, рвота, не приносящая облегчения.
- Высокое артериальное давление. При ишемическом инсульте оно умеренно повышено.
- Чувство «тумана» в голове.
Для определенной локализации инфаркта характерные местные симптомы.

Поражение общего ствола средней артерии
- Паралич конечностей половины тела с потерей в них чувствительности на противоположной стороне.
- Двустороннее выпадение участков полей зрения.
- Непонимание речи и потеря возможности говорить.
- Неровное высовывание языка.
- Асимметрия лица, сглаживание носогубной складки, опускание уголка рта, невозможность сморщить лоб и зажмурить глаз с одной стороны.

Поражение позвоночной и правой артерии мозжечка
- Головокружение, тошнота, рвота.
- Нарушение глотания, произношения.
- Осиплость голоса.
- Дрожание зрачка на стороне поражения, опущение века.
- Выпадение болевой и температурной чувствительности на лице на стороне поражения.

Симптомы геморрагического инфаркта
Геморрагический инфаркт характеризуется чаще острым началом. Он возникает на фоне физической или эмоциональной нагрузки. Основные симптомы заболевания:
- Потеря сознания.
- Хриплое дыхание, шумное, слышное на расстоянии.
- Выраженное покраснение лица.
- Высокие цифры артериального давления (свыше 200 мм.рт.ст.).
- Частый неритмичный пульс.
- Паралич конечностей на противоположной стороне.
- Безучастный взгляд, «плавающие движения глаз.
- Напряжение мышц затылка.
При кровоизлиянии в ствол мозга состояние пациента представляет угрозу для жизни. Ведь в стволе мозга располагаются дыхательный и сердечно-сосудистый центры. Поэтому при их повреждении может наступить гибель пациента. При кровоизлиянии в ствол мозга появляются следующие симптомы:
- Узкие зрачки, неравномерность глазных щелей.
- Поворот взгляда в сторону очага поражения.
- Снижение мышечной силы или паралич рук и ног.
- Выраженные нарушения дыхания, проявляющиеся постепенно нарастающей его глубиной с переходом на поверхностное, после чего наступает дыхательная пауза. Через несколько секунд пациент опять начинает поверхностно дышать.
- Снижение давления после резкого его повышения.
5 Какова диагностика заболевания

Инфаркт мозга и его ствола диагностируется с помощью лабораторных и инструментальных методов.
- Лабораторные методы включают общий и биохимический анализы крови. Они неинформативны при ишемическом инсульте, однако могут косвенно указывать на нарушение кровотока при кровоизлиянии. В крови повышается СОЭ, лейкоциты, холестерин, калий, глюкоза.
- Спинномозговая пункция — метод, эффективный при геморрагическом инфаркте. В спинномозговой жидкости можно обнаружить кровь.
- Компьютерная томография. Данный метод информативен при всех инсультах, особенно при геморрагическом.
- Магниторезонансная томография — метод, который выявляет очаг поражения с изменением плотности мозговой ткани.
- Эхоэнцефалография — метод основан на ультразвуковом исследовании головного мозга.
- Реоэнцефалография применяется в диагностике с целью выявления нарушения мозгового кровотока.
- Электроэнцефалография регистрирует электрические импульсы, исходящие из головного мозга.
Учитывая клинику и используя вышеперечисленные методы диагностики, можно своевременно диагностировать такое заболевание, как инфаркт вещества головного мозга.
6 Как лечить инсульт мозга

Лечение инсульта хирургическим методом
Инсульт головного мозга — состояние, которое требует неотложной госпитализации. Очень важно вовремя назначить лечение, так как риск смертности в первые сутки высокий, особенно при геморрагическом инсульте. При ишемическом инсульте лечебная тактика направлена на растворение или удаление тромба из просвета сосуда. Цель может быть достигнута медикаментозным или хирургическим методом.
При кровоизлиянии проводится комплексное лечение, однако ведущим методом является удаление скопившейся крови из полости черепа с применением лекарственных средств для стабилизации организма.
7 Какие исходы заболевания

Исходы заболевания могут быть обратимыми или остаться на всю дальнейшую жизнь с частичным обратным развитием. Это зависит от размеров очага поражения, своевременности начатого лечения и реабилитации после инсульта. Основные нарушения включают:
- Двигательные. Проявляются снижением мышечной силы в конечностях или развитием параличей. Также могут быть нарушения координации движений с расстройством походки.
- Речевые. Может нарушаться произношение речи, ее понимание, затруднения в смысловом и грамматическом построении предложений.
- Слуховые. Наблюдается частичная или полная утрата слуха.
- Нарушение памяти и внимания.
- Нарушение чувствительности и обоняния.
- Психические. Могут сопровождаться снижением интеллекта, нарушением ориентации в пространстве, заторможенностью.
- Зрительные. Нарушение остроты зрения или выпадение полей зрения.
- В тяжелых случаях неизбежен смертельный исход.
Важно помнить о том, что профилактика и лечение основных заболеваний, которые составляют группу риска по развитию инсульта, помогает избежать таких неблагоприятных последствий или даже смертельного исхода. Будьте внимательны к себе и своему здоровью!




