Каждый человек хотя бы раз натирал ноги. Обычно виной этому новая или неудобная обувь. Чаще всего появляются волдыри, которые заполнены лимфой. Но наибольший дискомфорт и максимальную опасность таит кровяная мозоль. Через открытую рану, при случайном или специальном вскрытии кровянистого пузыря может попасть инфекция, которая будет циркулировать по сосудам и может привести к заражению крови.

Что такое кровяная мозоль
Мозоль – это защитная реакция организма на продолжительное трение кожи, их появление не допускает повреждения наиболее глубоких слоев эпидермиса. Кровавая мозоль появляется, если расслоившиеся ткани были рядом с кровеносными сосудами, отчего кровь попала в пузырь и окрасила его в красный цвет. На ногах кровавые волдыри чаще всего образуются на пальцах и пятках.
Причины появления кровяных мозолей:
- Тесная, узкая, неудобная обувь;
- Несоблюдение правил гигиены;
- Повышенная потливость ног;
- Нехватка витаминов;
- Грибок ноги.

Признаки инфицирования
Необходимо своевременно лечить и правильно ухаживать за больной ступней, чтобы избежать инфицирования мозоли. Попадание болезнетворных бактерий или вирусов может привести к многочисленным неприятным последствиям, вплоть до заражения крови или ампутации. Признаки попадания инфекции:
- Локальное покраснение кожи вокруг кровяной мозоли;
- Повышение температуры и пульсация на больном участке кожи;
- Гиперемия (припухлость), отечность и постоянный болевой синдром;
- Возможно появление гноя;
- При поражении лимфатической системы увеличиваются лимфоузлы, в них появляются неприятные ощущения.

Лечение в домашних условиях
Большинство людей не готовы обращаться к врачу с такой небольшой проблемой как красная мозоль, а предпочитают лечить кровавые волдыри домашними способами. Уменьшить боль и ускорить заживление можно с помощью народных и медикаментозных средств.
Народные способы
При лечении кровяных мозолей важно не допустить их инфицирования. Для этого можно использовать различные методы лечения, в основе которых лежат целебные свойства трав.
- Отвары ромашки и календулы используются для приготовления ванночек. Пораженную ногу нужно окунуть в теплый настой на 10 – 15 минут. Это поможет снять воспаление и ускорить заживление кожи.
- Если после такой ванночки к кровяной мозоли приложить алоэ или подорожник, закрепить его повязкой и оставить на ночь, то на утро уже будет заметен положительный результат. Кожа начнет затягиваться, а болезненность значительно уменьшится.
- Допускается протирать кровавые мозоли на ногах спиртовым настоем прополиса. Он активизирует обменные процессы в коже, ускоряя заживление.
- Картофель измельчите в кашицу, заверните в марлю и приложите к больной ноге на всю ночь. Корнеплод снимает отеки и уменьшает болевые ощущения.
- Даже обычная поваренная соль может помочь в борьбе с кровяной мозолью на пятке. С ней можно делать ванночки, которые будут подсушивать и снимать воспаление, дезинфицировать кровавый волдырь. Также можно накладывать на ночь повязку с солевым раствором.

Медикаментозные средства
В аптеках представлены специальные наклейки для лечения мозолей. Самым популярным у потребителей являются пластыри марки Compeed и Салипод. Они хорошо держатся на коже, не отклеиваясь при намокании, уменьшают болевые ощущения, защищают от попадания инфекций.

Можно самостоятельно сделать пластырь, который защитит здоровую кожу вокруг мозоли от появления ожогов, вызываемых активным действием лекарственных компонентов, необходимых для лечения кровяного волдыря. Для этого в обычном пластыре вырезают отверстие по форме пузыря и наклеивают на ногу. Так кожа вокруг защищена, а образование открыто для любых манипуляций. На кровавую мозоль наносится специальное средство для ее лечения. Сверху прикладывается еще один пластырь, но теперь уже целый. Клейкая сторона не должна касаться поврежденного участка.
Мази и кремы ускоряют заживление и защищают ранку от нагноения. Мазь используется как минимум 7 дней, после ее нанесения прикладывается стерильная повязка. Рекомендуется пользоваться следующими препаратами для лечения кровяных мозолей: мозольная жидкость, салициловая или бенсалитиновая мази, бальзам Караваева. Эти средства имеют антисептическое и размягчающее действие, ускоряют заживление тканей и снимают воспаление.

Если домашнее лечение не дает результатов более недели, то следует обратиться к специалисту.
Как правильно проколоть кровяную мозоль
Нежелательно прокалывать кровяную мозоль самостоятельно в домашних условиях, это может привести к инфицированию. Рекомендуется дождаться заживления волдыря. Если нет возможности обратиться к врачу, то можно попробовать вскрыть кровавый пузырь, но только в случае, если он может самостоятельно прорваться и приносит острую боль.
- Перед прокалыванием подготовьте иглу, не рекомендуется использовать булавку из-за недостаточной остроты. Продезинфицируйте инструмент и тщательно помойте руки и участок, где находится мозоль.
- Сделайте несколько аккуратных проколов по сторонам у основания волдыря, не задевая купола мозоли, чтобы кожица не прорвалась при выдавливании жидкости. Не давите сильно, пусть отток будет медленным, но проследите, чтобы вытек весь экссудат (жидкость, выделяемая при воспалении).

- После прокалывания кровяного волдыря на пораженный участок нанесите антисептическое средство и стерильную повязку. Постарайтесь обеспечить минимальное трение места, где была кровяная мозоль, выбирайте обувь, не сдавливающую пальцы ног. Обрабатывайте ранку до полного выздоровления и меняйте повязку не реже 1 – 2 раз в день.
Нежелательна обработка кровяной мозоли спиртом, зеленкой или йодом – они сушат кожу, замедляя ее заживление.
Профессиональное лечение в клинике
Когда мозоль доставляет много неудобств: приносит неприятные болевые ощущения, начинает гноиться, то правильнее всего обратиться к врачу, который назначит эффективное лечение.
Удаление лазером
Лазер используется в клиниках и лечение достаточно дорогое, около 1000-1500 руб. Но если мозоль с кровью крупная и приносит неудобства, то это самый оптимальный вариант.
Из-за неприятных и болезненных ощущений во время процедуры, пациенту может понадобиться местная анестезия. Во время процедуры происходит выжигание мозоли лазерным лучом. Ткани сразу же коагулируют (прижигаются края раны при рассечении), после чего кровавая мозоль удаляется в виде сгустка. На рану накладывается специальный антисептический препарат, затем повязка. После чего пациента отпускают, и ухаживать за выжженной мозолью приходится в домашних условиях.
Удаление азотом
Вылечить омозолелость можно и с помощью криотерапии – обработки азотом. В процессе операции огрубевшие ткани замораживаются и отмирают через несколько дней. После этого пораженный участок кожи начинает затягиваться новой и здоровой кожей. Процедуру сопровождают неприятные ощущения, но после нее не остается ни шрамов, ни следов. На этом же месте обычно больше никогда не появляются новые волдыри. Одним из недостатков криотерапии является ее высокая стоимость, порядка 1000-2500 руб.
Заживление и профилактика
Чтобы не задаваться вопросом, как лечить кровавую мозоль правильнее всего будет предупреждать ее появление.
Обязательно подбирайте удобную обувь по размеру, желательно из мягкой кожи. Каблук должен быть устойчивым и среднего размера, носок должен не ограничивать циркуляцию воздуха внутри туфель, в противном случае может появиться кровавая мозоль на пальце ноги.
- В летний сезон отдавайте предпочтение открытой обуви, не забывайте о личной гигиене, пользуйтесь специальными дезодорантами для ног и обуви, которые не будут допускать натирание кожи.
- Спортивная обувь должна надеваться только с носками. Жесткий материал, закрытый мысок, повышенное потоотделение ног приводят к быстрому появлению мозолей. Вентиляция должна присутствовать и в таком виде обуви, убедитесь, чтобы материал был дышащим. Носки тоже должны соответствовать размеру – слишком большие собираются в складки, которые провоцируют образование мозолей.
- Если вы подвержены частому образованию мозолей, то носите с собой специальный пластырь и антибактериальные салфетки для обработки ножек. Обработка кожи, проведенная вовремя, помогает предупредить появление воспаления.
- Следите за здоровьем ног, если вы подозреваете, что у вас появился грибок на ногах, то лучше не откладывать его лечение.
Кровяная мозоль – неприятность, которая может случиться с каждым, но ее лучше не игнорировать. Чем быстрее будет начато лечение, в том числе и самостоятельное, тем больше вероятность того, что вам не понадобиться хирургическая помощь.
Любые высыпания на коже – сигнал организма о заболевании. Пузырьки с жидкостью, которые возникают без видимой причины, свидетельствуют об инфекции или аллергической реакции. Это серьезный повод для обращения к врачу. Необходимо диагностировать причину возникновения водянистых высыпаний и правильно их лечить. При нарушении целостности пузырька очаг воспаления становится более обширным, а процесс восстановления поврежденного участка кожного покрова длительный и сложный.
Что такое пузырьки на коже
Полое образование, приподнятое над верхним слоем кожи, заполненное серозной (сыворотка) или окрашенной жидкостью, это водянистые пузырьки или пузырьковая сыпь. Размеры полостей 1-5 мм в диаметре. Эти образования называются везикулы. На начальном этапе формирования пузырек с жидкостью покрыт эпидермисом (верхний слой кожи). Его основание и участок вокруг воспаляются. При разрушении новообразования образуются мокнущие красноватые эрозии.
Скопившаяся жидкость способствует разрыву связей между клетками и отделению эпидермиса. Инфекционные агенты (вирусы, микроскопические грибы) поражают шиповатый слой и скапливаются в жидкости пузырька. После подсыхания элементов сыпи формируются чешуйки, корочки, которые через время отшелушиваются. Поджившие участки кожного покрова имеют бледно-розовый оттенок.
Отдельные волдыри на коже с жидкостью могут превращаться в пустулы (или гнойнички). Они отличаются более крупными размерами – более 5 мм. Воспалительный процесс поражает не только дерму, но и подкожную жировую клетчатку. Гнойник заполнен мертвыми и живыми лейкоцитами, бактериями, продуктами обмена веществ, токсинами. Крупные пузыри (более 10 мм в диаметре), заполненные эрозивной жидкостью, называются буллами. Они возникают на разных участках кожного покрова, имеют три специфических слоя, их скопления диагностируют как буллезный дерматит.
Почему появляются пузырьки
Появление пузырьков на коже вызвано внешними и внутренними факторами. Чрезмерное механическое воздействие тесной одежды, обуви, ручного инструмента, садового инвентаря вызывает появление пузырей. Водянки возникают в результате термических и химических ожогов. Самой опасной является пузырчатая сыпь, вызванная возникшим в организме дисбалансом. Он связан с нарушением обменных процессов, дисфункцией эндокринной, нервной системы, отдельных внутренних органов.
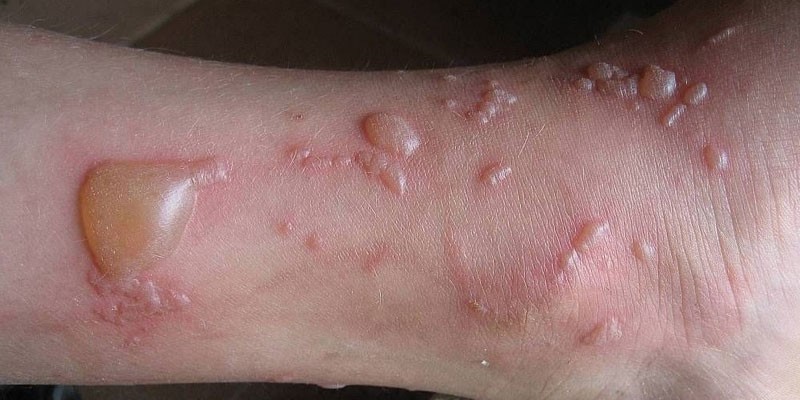
Красные
Кожное раздражение в виде небольших красных пузырьков или контактный дерматит развивается при соприкосновении с некоторыми веществами. Самыми распространенными причинами являются:
- длительное пребывание на солнце;
- злоупотребление солярием;
- купание в природных водоемах;
- употребление хлорированной воды;
- контакт со средствами гигиеническими, косметическими, бытовой химии;
- укусы животных;
- ношение синтетической одежды;
- травмы;
- применение лекарственных средств;
- некомфортная температура воздуха.
Эпидермис реагирует на провоцирующие факторы зудом, покраснением, отечностью, жжением. Мелкие красные высыпания превращаются в буллы. При непродолжительном контакте с раздражителем красная сыпь быстро проходит. В более тяжелых случаях, когда лопаются большие буллы, образуются мокнущие эрозии. При отсутствии лечения регенерация (восстановление) кожного покрова – длительный и сложный процесс.


Небольшие красные волдыри на коже являются следствием аллергического дерматита. Сбой в работе иммунной системы приводит к патологической реакции организма на некоторые пищевые продукты, напитки, лекарственные препараты. На лице, ногах, руках, в складках кожного покрова формируются высыпания по типу крапивницы: красные, обильные, водянистые или сухие.
Токсикодермия имеет похожую клиническую картину. Индивидуальная непереносимость лекарственных, пищевых, химических раздражителей проявляется реактивной сыпью, экземой. Организм реагирует высыпаниями даже при попадании микродозы аллергена. Красную сыпь провоцируют:
- все группы фармацевтических препаратов;
- производство металлов – никеля, кобальта, хрома;
- 120 видов пищевых аллергенов.



Белые
Пузырьки, заполненные белой жидкостью, – это везикулы или пустулы, вызванные бактериальной инфекцией. Возбудителями являются стрептококки, стафилококки. Скопления мелких везикул с мутной жидкостью – симптом вирусной инфекции: герпеса, ветряной оспы, опоясывающего лишая. Ветрянка передается воздушно-капельным путем. Ее легко переносят дети и мучительно взрослые. Новые высыпания появляются в течение нескольких дней. На месте лопнувших везикул образуются язвы. Расчесывание пузырьков чревато занесением гнойной инфекции.
Микроскопические паразитические грибы постоянно находятся на эпидермисе. Иммунная система сдерживает их негативное влияние. При ослаблении защитных сил, травмах создаются условия для активного размножения микроорганизмов и развития микозов (грибковых заболеваний). Зонами поражения грибковых инфекций являются участки кожи между пальцами на руках и ногах, в подмышечных впадинах, паху. Внешне это выглядит, как скопления белых пузырьков сплющенных в центральной части, по периметру формируется своеобразный выпуклый бордюр.
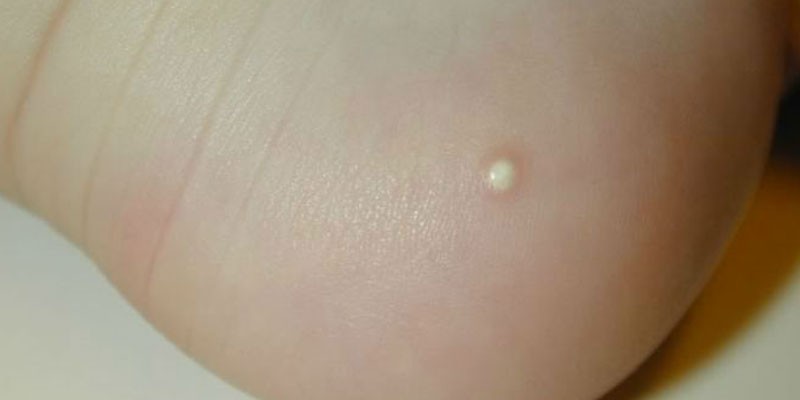
Кровяные
Защитные силы организма в некоторых случаях начинают работать против «родных» белков. Аутоиммунные патологии – следствие этого процесса. Его причины до конца не изучены. Появление кровяных пузырьков на коже – одно из проявлений аутоиммунной реакции организма. Недуг в большинстве случаев возникает в возрасте 40-60 лет. Клиническая картина разная, зависит от формы заболевания:
- Симметрично расположенные и налитые до предела буллы расположены на животе и конечностях – это буллезный пемфигоид (или старческий герпетиформный дерматит). Заболевание хроническое с невыясненной этиологией, носит доброкачественный характер. Патологическое состояние сопровождается высокой температурой, нарушаются функции кишечника, развивается депрессия.
- Разнородная по контурам и размеру сыпь, которая появляется от затылка до ягодиц, на коленях, локтях – это дерматит Дюринга (или пемфигоидный герпес). Хроническое заболевание характеризуется приступообразным жжением, сильным зудом, покалыванием. Патология может свидетельствовать о злокачественном новообразовании.
- Мультиформные везикулы появляются на всем теле, быстро сливаются и образуют крупные очаги воспаления – это пузырчатка. Редкое тяжелое заболевание.
Сыпь в виде пузырьков с прозрачной жидкостью
Хронические стрессы, депрессии, нарушений функций щитовидной железы, сахарный диабет нарушают обменные процессы, механизмы регуляции деятельности физиологических систем. Эти факторы негативно сказываются на здоровье кожного покрова. На фоне заболеваний нервной, эндокринной системы изменяется физическая и химическая структура эпидермиса. В результате таких трансформаций появляется сыпь с пузырьками, заполненными прозрачной жидкостью.
Покраснение на коже с пузырьками
Везикулы, пустулы, буллы – симптомы многих заболеваний и патологических состояний. Они появляются на покрасневших или неизмененных участках эпидермиса. Врач диагностирует болезнь по характеру высыпаний:
- мелкие водянистые пузырьки на коже с признаками воспаления – инфекция, вызванная вирусом герпеса;
- пузырьки локализуются на крыльях носа, губах и зудят – простой герпес;
- большое количество однокамерных, мелких пузырьков, которые быстро лопаются и подсыхают – ветрянка;
- небольшие пузырьки с черной точкой по центру – контагиозный моллюск;
- зудящие водянистые высыпания прозрачные или ярко-розовые на руках и стопах – дисгидроз;
- многокамерные пузырьки – оспа натуральная;
- волдыри на покрасневшей коже с выраженным отеком – аллергодерматоз;
- водянистая сыпь на животе, руках, которая сопровождается сильным зудом – чесотка.
Лечение
В схему лечения пузырчатых высыпаний входят препараты разных фармакологических групп и средства народной медицины. Врач назначает лекарственные средства в зависимости от причины возникновения патологического состояния, возраста и пола пациента. Для лечения пузырьков на коже используют:
- антигистаминные препараты устраняют аллергические реакции (Дезлоратадин, Фенистил, Фенкарол);
- сорбенты способствуют детоксикации организма (активированный уголь; Энтеросгель, Лактофильтрум, Полифепан)
- гормональные кремы и мази на основе глюкокортикоидов (Флуцинар) снимают воспаление, с этой же целью назначают противовоспалительные средства (Гиоксизон, Элоком);
- противовирусные, антибактериальные, противогрибковые лекарственные средства оказывают направленное действие на возбудителей инфекции;
- пробиотики (бифидобактерии, лактобактерии), пребиотики (инулин) восстанавливают нормальную микрофлору кишечника;
- кальцийсодержащие препараты (глюконат кальция, хлорид кальция) и витаминотерапия (аскорбиновая кислота, токоферол, ретинол) оказывают общеукрепляющее действие, обеспечивают восстановление кожи;
- антисептики местного действия необходимы для обработки участка эпидермиса со вскрывшимся пузырьком (Хлоргексидин);
- противозудные домашние средства.
Водянистые пузырьки на коже у ребенка
При диагностировании у ребенка вирусной инфекции (герпес, ветряная оспа) врач назначает таблетки или инъекции Ацикловира, Виролекса. Ребенку нужно давать большое количество жидкости для выведения токсинов. При повышении температуры используют жаропонижающие средства, с помощью анальгетиков снимают боль. Для обработки пузырьков на коже применяют зеленку, фукорцин, специальные суспензии. Среди рекомендованных антигистаминных средств – Тавегил, Супрастин, Зиртек, Кларитин, Лоратадин.
При контактном дерматите при тяжелых поражениях кожи, кроме антигистаминных препаратов, непродолжительными курсами назначают гормональные мази: Адвантан, Синафлан, Локоид, Дермовейт. Лечение грибковых высыпаний предполагает прием таблеток Флюкостата, Тербизила, Гизеофульвина. Обработка кожного покрова проводится мазями и растворами Ламизила, Экзодерила, Микоспора, Лоцерила.
У взрослого
Основу лечения пузырчатых высыпаний на коже у взрослых составляют средства наружного применения. В зависимости от клинической картины дополнительно назначают препараты других фармакологических групп. Популярностью пользуются следующие средства для обработки пораженных участков:
- Мазь с оксидом цинка обеззараживает и смягчает кожу, снимает воспаление, подсушивает мокнущие ранки, предупреждает образование гнойников.
- Мази Дифлюкан, Клотримазол, Ламизил, крем Пимафуцин лечат грибковые инфекции.
- Мази Тридерм, Банеоцин оказывают антибактериальное действие. Эффективны при стрептодермии.
- Гормональные мази Синафлан, Адван нейтрализуют аллергические высыпания, облегчают контактный дерматит, токсикодермию.
- К противовирусным препаратам широкого действия относятся Фамвир, Ацикловир, Валтрекс, Валацикловир.
На руках
Медикаментозную терапию при высыпаниях на руках назначает врач. Для облегчения состояния больного, предупреждения распространения сыпи на другие участки следует придерживаться следующих правил:
- ограничить контакты с другими людьми;
- накладывать холодные компрессы на участки кожи, прилегающие к зудящим высыпаниям;
- отказаться от использования средств бытовой химии;
- мыть руки теплой водой без мыла;
- из рациона исключить острое, соленое, ограничить употребление кофе;
- исключить употребление алкогольных напитков, табакокурение;
- применять специальные мази, кремы, присыпки с обеззараживающим эффектом.
В домашних условиях можно приготовить средства против зуда – раствор лимонного сока, яблочного уксуса, настой мяты. Благотворное действие оказывают теплые ванночки с добавлением отваров ромашки, календулы, зверобоя, чистотела и других лекарственных трав. Процедуру проводят в течение 15 минут на ночь. Воспаленные участки эпидермиса можно смазывать свежим соком алоэ, винограда, сельдерея. Для восстановления кожи целесообразно использовать натуральные масла из косточек персика, абрикоса, винограда.
На ногах
Независимо от причины возникновения сыпи на ногах, она требует лечения. Пузыри, которые возникают в результате ношения тесной обуви, проходят сами, но их нельзя прокалывать. Волдырь нужно обработать дезинфицирующим средством, заклеить лейкопластырем и сменить обувь. Помогают заживлению ванночки с добавлением соли или раствора марганцовки. Процедуру выполняют 3 раза в день, для профилактики нагноения волдырь обрабатывают стрептоцидом. Лопнувший воспаленный пузырь смазывают левомицетиновой мазью.
При аллергической сыпи необходимо исключить контакт с веществом, которое вызвало патологическую реакцию. Для быстрого заживления пораженные участки рекомендуется смазывать касторкой, масляным раствором витамина Е. Полезны ванночки и компрессы с отваром череды. На ногах чаще других возникают грибковые инфекции. Необходимо принять меры по уменьшению потливости ног:
- выбирать носки из дышащих, натуральных тканей;
- обрабатывать ноги специальными присыпками и растворами для снижения потоотделения;
- отдавать предпочтение кожаной обуви;
- ежедневно мыть ноги с мылом.

На лице
Возникают волдыри на лице по разным причинам. Для облегчения состояния кожи укусы насекомых обрабатывают спиртом, ожоги – мякотью алоэ, кашицей из сырого картофеля. Кожа лица ранимая и чувствительная, поэтому используют мягкие средства. Лопнувшие пузыри необходимо обязательно подсушивать и дезинфицировать. С этой целью применяют масло чайного дерева. Появление сыпи из пузырьков легче предупредить. Профилактические меры следующие:
- Соблюдение гигиены. Перед нанесением косметических средств тщательно мыть руки. Емкости с кремом, декоративной косметикой содержать в чистоте.
- Ограничить употребление высокоаллергенных продуктов (цитрусовые, клубника, мед).
- Надевать защитные маски во время работы с едкими средствами бытовой химии.
- Защищать лицо от попадания прямых солнечных лучей.
- Принимать лекарственные средства по назначению врача и согласно инструкции.
- Избегать контактов с инфицированными больными.
На теле
Лечить красные волдыри на теле и другие пузырчатые высыпания важно и нужно. Медикаментозное лечение назначает врач в зависимости от первопричины патологии. Облегчить состояние помогают народные средства: ванны с лекарственными травами (подорожник, зверобой, можжевельник, хвоя сосны, лопух, девясил), примочки из раздавленных ягод винограда, кашица из листьев мать-и-мачехи.
Лечение сыпи на половых органах, в паховой зоне осуществляется после определения возбудителя инфекции. Самостоятельно нельзя лечить высыпания при наличии сахарного диабета и проблем с кровообращением. С целью предупреждения сыпи на теле необходимо выполнять простые правила:
- не рекомендуется длительно пребывать на солнце;
- для получения полезного загара защищать спину и другие открытые участки кожи специальными кремами;
- отдавать предпочтение одежде из натуральных тканей;
- поддерживать чистоту кожного покрова;
- не расчесывать и не прокалывать пузыри.
Видео
 Волдырь – это пузырь, заполненный жидкостью, образовавшийся под отслоившемся сосочковым слоем дермы. Причин его возникновения может быть множество, от простого механического раздражения, до местной реакции, в ответ на патологические изменения в организме. Несвоевременное лечение приводит к тому, что на ногах появляются волдыри и лопаются, вытекает жидкость из них, они увеличивается в размере, накапливающаяся жидкость под слоем кожи увеличивает давление внутри пузыря, что приводит к его разрыву.
Волдырь – это пузырь, заполненный жидкостью, образовавшийся под отслоившемся сосочковым слоем дермы. Причин его возникновения может быть множество, от простого механического раздражения, до местной реакции, в ответ на патологические изменения в организме. Несвоевременное лечение приводит к тому, что на ногах появляются волдыри и лопаются, вытекает жидкость из них, они увеличивается в размере, накапливающаяся жидкость под слоем кожи увеличивает давление внутри пузыря, что приводит к его разрыву.
Главные причины возникновения
Волдыри на ногах, как правило, локализуются в местах наибольшего трения, либо, наибольшей потливости. В областях кожи, располагающихся над выступающими частями костей, между пальцев, с внутренней и наружней стороны стопы.

- Ношение слишком тесной, или, наоборот, слишком свободной обуви.
- Ношение не дышащей обуви, приводящей к повышенной потливости ног.
- Аллергические реакции на разнообразные раздражители (крема, лаки).
- Укусы насекомых.
- Сахарный диабет.
- Грибковое поражение стоп.
 Лечение должно быть подобрано в соответствии с причиной, вызвавшей появление недуга. Волдыри, появившиеся в результате механического раздражения, можно дифференцировать в домашних условиях, как правило, они малы по размерам и не приносят больших неудобств. Возникают после ношения неудобной обуви. В таком случае, рекомендуется ограничить место появления волдыря от дальнейшего раздражения, и, дать возможность коже самой регенерировать место повреждения, дожидаясь полного восстановления структуры кожи.
Лечение должно быть подобрано в соответствии с причиной, вызвавшей появление недуга. Волдыри, появившиеся в результате механического раздражения, можно дифференцировать в домашних условиях, как правило, они малы по размерам и не приносят больших неудобств. Возникают после ношения неудобной обуви. В таком случае, рекомендуется ограничить место появления волдыря от дальнейшего раздражения, и, дать возможность коже самой регенерировать место повреждения, дожидаясь полного восстановления структуры кожи.
Если же волдыри приносят значительные неудобства, объединяются в крупные, мы выбираем иную тактику лечения. Рекомендуется взять иглу, предварительно обработав её 70% спиртом, приготовить стерильную вату и стерильный пластырь. Следующий шаг, проткнуть волдырь, в месте наибольшего выбухания, аккуратно выдавить скопившуюся жидкость, промокнув ее стерильной ватой, убедившись, что вся жидкость вышла, высушить поверхность ватой, наклеить, поверх раны, стерильный пластырь, пластырь настоятельно рекомендуется менять каждый раз, как только под ним начнет скапливаться жидкость.
Ни в коем случае, нельзя срезать бритвой отслоившийся кусок кожи, либо пытаться оторвать его. В таком случае, вы не только усугубите ситуацию, но и занесете инфекцию, что приведет к нагноению раны. Поэтому, все домашние манипуляции настоятельно рекомендуется проводить, используя стерильные средства.
Лечение препаратами волдырей
При аллергических реакциях, необходимо, в первую очередь, прекратить действие аллергена, при малых волдырях смазывать места поражения лечебными мазями, при больших волдырях действовать по выше разработанной тактике лечения.
Если же волдыри на ногах появились, как местное проявление патологических реакций в организме, то первое, что нужно сделать, это лечить первопричину, источник их появлений. Не обращая внимание на общее состояние организма, болезнь будет постоянно рецидивировать, что приведет к ухудшению состояния поврежденной кожи стоп.
Самый распространенный вариант патологических изменений в организме, приводящих к появлению волдырей на ногах – сахарный диабет, при котором происходит нарушение водно-солевого обмена, жирового обмена, белкового обмена и, главным образом, углеводного обмена. Соответственно, чтоб избавиться от волдырей на ногах, являющимися следствием патологических нарушений, нужно, в первую очередь обратиться к врачу, и, ни в коем случае, не заниматься самолечением, так вы сможете не только усугубить ситуацию, но и навредить внутреннему состоянию организма.
Грамотный врач-эндокринолог, назначив правильное лечение, которое будет поддерживать нормальный обмен глюкозы и других важных метаболитов в организме поможет не только держать под контролем ваше здоровье, но и так же избавит вас от всех местных проявлений заболевания, в нашем случае – от волдырей.
 Еще один случай – грибковая инфекция, в большинстве случаев, поражение приходится на ногтевую пластину, но, и не составит исключения, кожа стоп. Грибки – невероятно устойчивы к воздействию окружающей среды. Следовательно, если мы говорим о волдырях, вызванных грибковым поражением, в первую очередь мы должны избавиться от микоза стоп. В наше время фармацевтический рынок предоставляет множество противогрибковых препаратов, предпочтительно делать выбор в пользу местных препаратов, так как они имеют малый спектр противопоказаний, лечение будет длительным, но более эффективным.
Еще один случай – грибковая инфекция, в большинстве случаев, поражение приходится на ногтевую пластину, но, и не составит исключения, кожа стоп. Грибки – невероятно устойчивы к воздействию окружающей среды. Следовательно, если мы говорим о волдырях, вызванных грибковым поражением, в первую очередь мы должны избавиться от микоза стоп. В наше время фармацевтический рынок предоставляет множество противогрибковых препаратов, предпочтительно делать выбор в пользу местных препаратов, так как они имеют малый спектр противопоказаний, лечение будет длительным, но более эффективным.
Существует множество препаратов местного действия, такие как:
- Миконазол-антифунгальное средство,
- Ламизил – подавляет размножение и рост грибов,
- Эконазол – противогрибковое,
- Микодерил – убивает грибок, быстро проникая в ткани.
Таким образом, при поражении грибковой инфекции, в тактике лечения первое, чтоб нужно делать – избавиться от микоза, и далее приступать к лечению водянистых пузырей.
Существует множество лекарственных веществ, помогающих в быстром заживлении волдырей, вызванных механическим раздражением:
- Крема, содержащие в своем составе алоэ. Сок алоэ известен своими бактерицидными свойствами в отношении ряда микроорганизмов. Наносится мазь на пораженную поверхность утром и вечером.
- Левомиколь. Обладает мощным антибактериальным эффектом и способствует усиленной регенерации тканей.Смазывать пораженную поверхность утром и вечером.
- Пантенол. Стимулятор регенерации – главное действующее вещество – декспантенол.
- Масло лаванды. Обладает антисептическими, бактерицидными и регенерирующими свойствами. Что помогает не только ускорить регенерацию тканей, но и обеспечить уничтожение болезнетворных микробов. Наносить на пораженную область утром и вечером, сверху заклеивать пластырем.
Лечение народными средствами
Помимо фармацевтических препаратов, существует ряд народных средств.

- Солевые ванны. Дезинфицируют и подсушивают кожу. 100 грамм соли на ванночку для ног. Продолжительность процедуры 15- 20 минут.
- Раствор марганцовки. Растворить марганцовку в воде, до светло-розового цвета, продолжительность ванночек – 10-15 минут. По эффективности, аналогично солевому раствору.
- Настой череды. Лечебные свойства череды издавна известны, масла, входящие в состав растения, обладают противовоспалительным эффектом, угнетают жизнедеятельность гнилостных бактерий, повышают регенеративные свойства эпителия. Способ приготовления и применения настоя: потребуется взять четыре столовых ложки листьев череды, залить одним литром кипятка, настаивать в течении одного часа. Прикладывать смоченный ватный диск на пораженную область три раза в день.
В заключении отметим, что одним из главных принципов лечения, является правильная дифференцировка причин, почему на ногах появились волдыри и лопаются. Очень часто пациенты отмечают, что из новообразования вытекает жидкость прозрачного или желтого оттенка. Точно выявив причину, выздоровление не заставит долго ждать. Но любая терапия должна быть согласована с квалифицированным специалистом.




