 Классификация. Современные методы коррекции морщин, применяемые в косметологии.
Классификация. Современные методы коррекции морщин, применяемые в косметологии.
В заключение рассмотрим процессы метаплазии и дисплазии. Метаплазия — это процесс замены одного типа клеток другим. Метаплазия наблюдается в местах повреждения тканей, репарации и регенерации. Часто сформировавшиеся ткани более приспособлены к изменившимся факторам окружающей среды. Например, при гастроэзофагальном рефлюксе повреждение плоского эпителия пищевода приводит к его замещению железистым эпителием (желудочным или кишечным), который более устойчив к воздействию кислой среды. Дисплазия — термин, буквально означающий «нарушение роста». Дисплазия часто присутствует в метаплазированной ткани, но это не значит, что метаплазированная ткань обязательно одновременно является и дисплазированной.
Дисплазия встречается в основном в эпителиальной ткани и характеризуется утратой единообразия отдельных клеток и их ориентации в тканевых структурах. Клетки в очагах дисплазии содержат гиперхромные ядра крупных размеров и отличаются полиморфизмом, а также высоким ядерноцитоплазматическим соотношением. Не исключено нарушение структуры ткани. Примером может служить дисплазия плоского эпителия, при которой нарушается созревание клеток базального слоя, имеющих цилиндрическую форму. Они становятся уплощенными и располагаются в поверхностных слоях, эпителий замещается темными клетками базального типа, распространяющимися в толще эпителиального пласта. Митотические фигуры встречаются чаще обычного.
Нередко они имеют необычную локализацию в эпителиальной структуре. Например, в многослойном плоском эпителии митозы выявляются не только в базальных слоях, где они находятся в норме, но и в других слоях и даже среди поверхностных клеток. В случае выраженных диспластических изменений и распространения их по всей толще эпителиального пласта при сохранной базальной мембране говорят о карциноме in situ, являющейся преинвазивной стадией злокачественных новообразований. При проникновении опухолевых клеток через базальную мембрану карцинома становится инвазивной. Часто в сохранной ткани вблизи инвазивной карциномы выявляются очаги дисплазии, а в определенных ситуациях, таких как длительное курение сигарет и развитие пищевода Барретта, тяжелая дисплазия эпителия нередко предшествует развитию рака.
Однако прогрессирование дисплазии в злокачественную опухоль не является обязательным процессом. Умеренная дисплазия не захватывает всего эпителиального пласта и может иметь обратимый характер в случае устранения причины, ее вызывающей, и восстановления нормального эпителия. Прогрессирование карциномы in situ в инвазивную злокачественную опухоль может занять годы.
Вероятно, чем выше уровень дифференцировки трансформированных клеток, тем ближе они по своим функциональным характеристикам к нормальным клеткам. В связи с этим доброкачественные и высокодифференцированные карциномы эндокринных желез часто имеют такую же способность к продукции гормонов, как и исходная зрелая ткань. Для диагностики таких опухолей используют факт повышения уровней гормонов в крови.
Высокодифференцированная плоскоклеточная карцинома продуцирует цитокератин, а высокодифференцированная гепатоцеллюлярная карцинома продуцирует желчь. Анаплазированные, недифференцированные опухолевые клетки независимо от их гистогенеза теряют сходство с исходными зрелыми тканями, в которых они возникли. В некоторых случаях опухоли проявляют непредвиденную функциональную активность. В ряде опухолей продуцируются фетальные белки, не синтезируемые соответствующими зрелыми клетками у взрослых. Карциномы неэндокринного происхождения способны секретировать различные гормоны.
К примеру, бронхогенная карцинома может продуцировать АКТГ, паратиреоидподобный гормон, инсулин, глюкагон и другие гормоны. За редким исключением, быстрорастущие, менее дифференцированные и более анаплазированные опухоли имеют менее выраженную функциональную активность. Клетки доброкачественных опухолей всегда являются зрелыми и напоминают соответствующие нормальные зрелые клетки; клетки злокачественных опухолей бывают дифференцированы в большей или меньшей степени, но при этом всегда имеются признаки нарушенной дифференцировки.
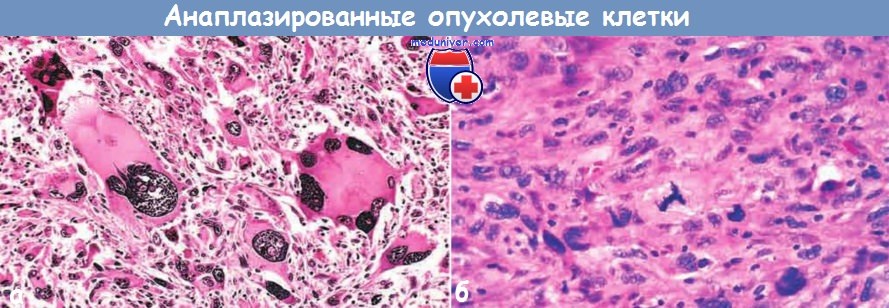 а – Анаплазированная опухоль скелетных мышц (рабдомиосаркома).
а – Анаплазированная опухоль скелетных мышц (рабдомиосаркома).
Обратите внимание на выраженный клеточный и ядерный полиморфизм, гиперхромию ядер и наличие опухолевых гигантских клеток.
б – Анаплазированные опухолевые клетки, различные по величине и форме, при большом увеличении.
В центре выделяется опухолевая клетка с атипичным триполярным веретеном. 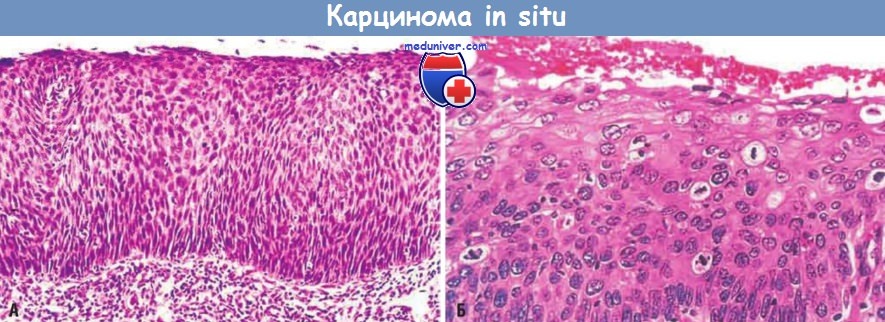 (А) Карцинома in situ.
(А) Карцинома in situ.
При малом увеличении видно, что вся толща эпителия замещена атипичными диспластическими клетками.
Послойная дифференцировка клеток плоского эпителия отсутствует. Базальная мембрана не повреждена, в строме опухолевые клетки отсутствуют.
(Б) При большом увеличении на другом участке эпителиального пласта видны нарушения нормальной дифференцировки клеток, выраженный клеточный и ядерный полиморфизм, множественные фигуры митозов, простирающиеся к поверхности.
Неповрежденная базальная мембрана (располагается ниже) не попала в поле зрения.
Метаплазия. Сущность метаплазии заключается в том, что камбиальные клетки тканей в необычных условиях начинают дифференцироваться в структуры, не свойственные данному органу, т.е. одна дифференцированная ткань замещается другой дифференцированной. При этом метаплазированная ткань и ее клетки не имеют признаков атипизма, а сама метаплазия обратима, что характеризует ее, в отличие от дисплазии, как доброкачественный процесс. Метаплазия обычно является реакцией на повреждающие воздействия и позволяет ткани выживать в неблагоприятных условиях. Например, появление филогенетически более древнего кишечного эпителия в желудке расценивается как приспособительный механизм в ответ на инфицирование желудка Н. pylori.
Принято считать, что в большинстве случаев нет прямой связи между метаплазией и раком. Однако в метапластических очагах могут в последующем появляться признаки неопластического развития – дисплазии, что и составляет повышенный риск возникновения рака. С этих позиций метаплазия обычно рассматривается как фоновое состояние.
Дисплазия. По рекомендации экспертов ВОЗ к предраковым изменениям относят дисплазию, которая характеризуется недостаточной и неполной дифференцировкой стволовых клеток, нарушениями координации между пролиферацией и созрёванием клеток. В большинстве органов дисплазия развивается на фоне предшествующей гиперплазии, связанной с хроническим воспалением или дисгормональными нарушениями, но может возникать и de novo, т.е. сразу как таковая.
Под термином ≪дисплазия≫ понимают отклонения от нормальной структуры всего тканевого комплекса (а не только появление клеток с признаками клеточной атипии).
Во всех органах при дисплазии эпителия всегда наблюдается расширение герминативных зон, сопровождающееся нарушением гистоструктуры и пролиферацией камбиальных, незрелых клеток с различной степенью атипии. Исходя из этого, эксперты ВОЗ определили дисплазию эпителия триадой: 1) клеточной атипией; 2) нарушенной дифференцировкой клеток; 3) нарушением архитектоники ткани.
В нормальном эпителии имеется четкая стратификация , т.е. расположение клеток упорядоченными слоями, а герминативная зона – базальный слой клеток эпителия – незначительной ширины.
При дисплазии I степени эпителий отличается от нормального лишь тенденцией к пролиферации базального слоя клеток (т.е. расширением герминативной зоны), а у клеток только намечаются признаки атипизма. Эпителиоциты начинают терять свою полярную ориентацию в архитектонике покровного пласта, что приводит к изменению стратификации.
При II степени дисплазии пролиферирующие базальные клетки занимают более половины высоты эпителиального пласта, атипия клеток наблюдается преимущественно в его средних слоях, т.е стратификация усугубляется и эпителий в таких очагах приобретает многорядно-многослойное строение. Ill степень дисплазии характеризуется замещением незрелыми клетками из базального слоя практически всего эпителиального пласта. Только в верхнем его ряду сохраняются зрелые клетки. Наблюдаются патологические митозы. Клеточный атипизм увеличивается, многослойный эпителий теряет зональное строение, приобретая ≪анархию архитектоники≫. Прогрессирует нарушение стратификации клеток и превращение эпителия в многорядно-многослоиный пласт. Базальная мембрана сохранена. Указанные изменения близки к уровню карциномы in situ,
При дисплазии обнаруживаются отчетливые изменения деятельности всех регуляторов межклеточных взаимоотношений: адгезивных молекул и их рецепторов, факторов роста, протоонкогенов и продуцируемых ими онкобелков. Более того, генетические перестройки могут значительно опережать морфологические изменения и служить ранними признаками предопухолевых изменений. С течением времени дисплазия может регрессировать, носить стабильный характер или прогрессировать. Динамика морфологических проявлений дисплазии эпителиев в значительной мере зависит от степени выраженности и длительности ее существования. Слабая степень дисплазии практически не имеет отношения к раку. Обратное развитие слабой и умеренной дисплазии наблюдается повсеместно. Поэтому дисплазию I -II степени часто относят к факультативному предраку.
Этапы формирования опухоли: 1) гиперплазия ≫ 2) доброкачественные опухоли≫ 3) дисплазия ≫ 4) cancerinsitu≫ 5) инвазивный рак. Зачастую в этой цепочке может отсутствовать одно из звеньев, чаще всего второе. Данная цепь последовательных изменений называется еще морфологическим континуумом.
Термин ≪ранний рак впервые предложен для рака желудка. Позднее были сформулированы основные критерии раннего рака любой локализации. В основном, это высокодифференцированная опухоль в
пределах Т1, чаще с экзофитной формой роста, без регионарных и отдаленных метастазов, то есть это рак не выходящий за пределы слизистой, эпидермиса кожи, или другой ткани, на которой он возник. Практически опухоль не должна выходить за рамки T1NOMO.
Ранний рак – понятие клинико-морфологическое, основанное на тщательном изучении операционных данных и удаленного препарата. Точная характеристика раннего рака зависит от пораженного органа, но главный признак при раннемраке – ограничение опухоли пределами слизистой оболочки. Для некоторых
локализаций (слизистая губ и полости рта, пищевода, гортани, бронхов, шейки матки и др.) ранним раком является карцинома in situ. Для рака внутренних органов, выстланных железистым эпителием (желудок, кишечник, эндометрий) и паренхиматозных органов (молочная, щитовидная, предстательная железа и др.) понятие ≪ранний рак≫ может быть несколько шире и не совпадать с понятием ≪карцинома in situ≫ в силу особенностей архитектоники слизистых оболочек этих органов. В принципе ранним раком можно было бы назвать I стадию заболевания – опухоль в пределах паренхимы органа без метастазов. Однако в связи с отсутствием единообразия в биологическом поведении новообразований различных локализаций, а также в различии возможностей диагностики, термин ≪ранний рак≫ должен уточняться в каждой конкретной ситуации. В одном случае это может быть только carcinoma in situ, в другом – минимальный или малый рак без метастазов, в третьем – T1N0M0.
Малый рак – это инвазивный рак, наименьшая опухоль (чаще 1 см в диаметре), уверенно определяемая клиническими методами исследования.
Термин же ≪ранний≫ предполагает определенный этап малигнизации, когда опухоль локализована, отсутствуют метастазы и можно с большой достоверностью предсказать благоприятный исход радикального лечения.
Так, например, карцинома in situ желудка, являющаяся примером раннего рака, может занимать площадь до 10-12 см в диаметре; метастазы, как правило, отсутствуют, отдаленные результаты лечения самые благоприятные. С другой стороны, очень маленький по размерам рак желудка может обладать инвазивными свойствами и являться источником обширных метастазов (лимфо- и гематогенных).
“>























