Рассеянный склероз (РС) – демиелинизирующее заболевание (поражение только белого вещества) ГМ, зрительных нервов и СМ (особенно кортико-спинальных трактов и задних столбов). Бляшки, имеющие разную давность, образуются в разных местах ЦНС, особенно в перивентрикулярном белом веществе. Эти очаги вначале вызывают ответную воспалительную реакцию в виде периваскулярного окутывания моноцитами и лимфоцитами, которые с возрастом они превращаются в глиальные рубцы.
Обычно заболевание начинается в возрасте 10-59 лет, наибольший пик приходится на 20-40 лет. ♂:♀=1,5:1.
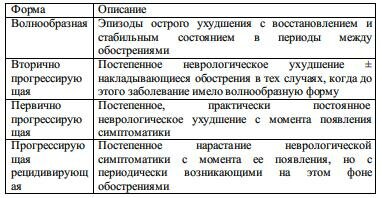
Распространенность зависит от географической широты; около экватора она чем в 50% случаев переходит во вторично прогрессирующую. Первично прогрессирующая форма встречается только в 10% случаев, обычно это пациенты, у которых заболевание началось в более старшем возрасте (40-60 лет). У них быстро развивается прогрессирующая миелопатия. Прогрессирующее рецидивирующее течение встречается очень редко.
Табл. 2-5. Клинические формы течения РС
Неврологический дефицит, который существует >6 мес, обычно уже не регрессирует.
В связи с разнообразием возможных клинических проявлений РС ДД распространяется практически на все состояния, вызывающие очаговые или диффузные нарушения ЦНС. Состояния, которые наиболее близко напоминают РС клинически или по результатам диагностических исследований:
1. острый диссеминированный энцефаломиелит, при котором также могут быть олигоклональные линии при электрофорезе. Заболевание обычно имеет монофазное течение, очаги поражения возникают в течение 2 нед
3. другие сходные демиелинизирующие заболевания: напр., синдром Девика
Жалобы и симптомы
Зрительные нарушения: нарушения остроты зрения могут быть вызваны невритом зрительного нерва (или ретробульбарным невритом), который является первоначальным симптомом в 15% случаев РС и который встречается у 50% пациентов с РС. У пациентов с впервые возникшим невритом зрительного нерва и не имевших до этого никаких других приступов РС развивается в 17-87% случаев в зависимости от группы пациентов. Симптомы: острая потеря зрения на одни или оба глаза с умеренной болью (часто при движениях глазного яблока).
Диплопия при межъядерной офтальмоплегии может быть вызвана бляшкой в медиальном продольном пучке. Обнаружение межъядерной офтальмоплегии является очень важным симптомом, т.к. она очень редко бывает при других заболеваниях кроме РС.
Двигательные нарушения: слабость конечностей (моно-, пара- или тетрапарез) и нарушения походки являются одними из наиболее частых симптомов РС. Наблюдающаяся в нижних конечностях спастика часто обусловлена поражением пирамидных путей. Скандированная речь вызвана поражением мозжечка.
Чувствительные нарушения: вовлечение задних столбов часто вызывает нарушения проприоцепции. Могут быть парестезии в конечностях, туловище и лице. Часто наблюдается симптом Лермитта (ощущение при сгибании шеи прохождения электрических разрядов вниз по позвоночнику), который, однако, не является патогномоничным. Тригеминальная невралгия встречается в ≈2% случаев, чаще она носит двусторонний характер и наблюдается у более молодых пациентов, чем в обшей популяции.
Психические нарушения: эйфория (la belle indifference) и депрессия наблюдаются у ≈50% пациентов.
Рефлекторные нарушения: часто имеются гиперрефлексия и симптом Бабинского. Патологические кожные рефлексы исчезают в 70-80% пациентов.
Симптомы со стороны моче-половой системы: часто имеются учащенные позывы на мочеиспускание и недержание мочи. У ♂ часто наблюдается импотенция, а снижение полового чувства – у обоих полов.
Постановка диагноза РС после единственного, быстро прошедшего эпизода очаговых симптомов является очень рискованной. 50-70% пациентов с очаговой симптоматикой, типичной для РС, имеют на МРТ множественные очаги, характерные для РС. Наличие таких очагов на МРТ повышает риск развития РС х 1-3 лет (это более важный прогностический фактор, чем обнаружение олигоклональной полосы при электрофорезе). Чем больше очагов обнаружено при МРТ, тем выше риск.
Следующие критерии первоначально были выработаны для исследовательских целей, но они могут быть полезными и в клинической практике.
Объяснение используемых формулировок
1. атака: неврологические нарушения (± объективные подтверждения), длящиеся >24 ч
2. сведения о РС в анамнезе: сообщение пациентом о симптомах (желательно подтверждение исследователем), достаточных для локализации очага РС и которые не имеют других объяснений (т.е. их нельзя связать с каким-либо другим процессом)
3. клинические симптомы (жалобы): неврологические нарушения, зафиксированные компетентным исследователем
4. параклинические подтверждения: тесты или исследования, при которых обнаруживаются очаги поражения ЦНС, не вызвавшие симптомов; напр., тест горячей ванны, АСВП, нейровизуалиция (КТ, МРТ), квалифицированное урологическое обследование
5. жалобы и симптомы, характерные для РС: это позволяет исключить очаги поражения в сером веществе, периферической нервной системе, такие неспецифические жалобы, как Г/Б, депрессия, припадки и т.д.
6. ремиссия: существенное улучшение на срок >1 мес жалоб и симптомов, которые имели место >24 ч
7. отдельные очаги: жалобы и симптомы нельзя объяснить на основании одного очага (невриты обоих зрительных нервов, наблюдающиеся одновременно или в течение 15 д считаются одним очаговым поражением)
8. лабораторное подтверждение: в этом исследовании в качестве подтверждений рассматривались только олигоклональные полосы при электрофорезе ЦСЖ (см. ниже) (в плазме их может не быть) или повышенная продукция ИгG в ЦСЖ (в плазме содержание ИгG может быть нормальным). Эти данные позволяют исключить сифилис, подострый склерозирующий панэнцефалит, саркоидоз и др.
Критерии для установления диагноза РС
1. клинически четкая картина РС
A. 2 атаки, разделенные ремиссией, с поражением различных отделов ЦНС
B. И один из следующих признаков:
1) клинические признаки наличия двух отдельных очагов поражения
2) клинические признаки одного очага и анамнестические сведения о другом
3) клинические признаки одного очага и параклинические признаки наличия другого
2. лабораторное подтверждение РС; один из следующих пунктов:
A. 2 атаки, разделенные ремиссией, с поражением различных отделов ЦНС И клиническое или параклиническое подтверждение отдельного очага поражения И наличие олигоклональных ИгG в ЦСЖ
B. одна атака И клинические признаки двух различных очагов поражения И наличие олигоклональных ИгG в ЦСЖ
C. одна атака И клинические признаки одного очага поражения и параклинические признаки наличия другого отдельного очага И наличие олигоклональных ИгG в ЦСЖ
3. клинически возможный РС; один из следующих пунктов:
A. 2 атаки, разделенные ремиссией, с поражением различных отделов ЦНС И клиническое подтверждение одного очага поражения
B. одна атака И клинические признаки двух различных очагов поражения
C. одна атака И клинические признаки одного очага поражения и параклинические признаки наличия другого отдельного очага
4. возможный РС с лабораторным подтверждением:
A. 2 атаки, разделенные ремиссией, с поражением различных отделов ЦНС И наличие олигоклональных ИгG в ЦСЖ
МРТ: МРТ стала предпочтительным методом нейровизуализации для диагностики РС. У 80% пациентов с клинически четким диагнозом РС обнаруживаются множественные очаги в белом веществе (а при КТ только у 29%). Очаги поражения имеют высокий сигнал в режиме Т2; свежие очаги больше накапливают гадолиниум, чем старые. При исследовании в режиме Т2 перивентрикулярные очаги могут быть незаметными из-за сигнала от ЦСЖ, находящейся в желудочках. Эти очаги лучше видны на изображениях протонной плотности, как имеющие большую интенсивность, чем ЦСЖ. Специфичность МРТ составляет ≈94%, однако, очаги энцефалита и неопределенные яркие очаги могут симулировать наличие очагов РС.
ЦСЖ: проведение МРТ уменьшило потребность в исследовании ЦСЖ. ЦСЖ при РС прозрачная и бесцветная. Начальное давление обычное. У 75% пациентов общий белок 20 клеток/μл (высокие значения могут наблюдаться при остром миелите).
У ≈90% пациентов с четким РС имеется повышение содержания ИгG в ЦСЖ относительно других белков. Это повышение имеет характерный паттерн. При электрофорезе в агарозном геле видны несколько полос ИгG в гамма области (олигоклональные полосы), которых нет в плазме. Наличие олигоклональных полос в ЦСЖ не является специфичным для РС и может наблюдаться при инфекциях ЦНС и реже при ОНМА или опухолях. Значение отсутствия ИгG у пациента с подозрением на РС достоверно не установлено.
Указанные препараты в основном использовались при волнообразной форме течения РС легкой и средней тяжести:
1. интерферон β-1b (Betaseron®)74: инъекции по 0,25 мг через день (8 миллионов м. Ед) уменьшают частоту рецидивов на 30%
2. интерферон β-1а (Avonex®)75,76: инъекции по 33 μг еженедельно (9 миллионов м. Ед)
3. глатирамер (прежнее название кополимер-1, смесь тетраметрических олигопептидов) (Copaxone®): 20 мг п/к уменьшает годовой риск рецидивов на 30%
4. иммуноглобулины: обладают некоторым эффектом, но очень дороги
5. иммуносупрессия: было показано, что метотрексат обладает умеренным кратковременным положительным действием
6. кортикостероиды: обычно их используют, но результаты исследований спорные
A. кортикотропин (АКТГ): его использование уменьшается
B. большие рецидивы: лечат с помощью больших доз в/в метилпреднизолона или по 1000 мг/д (вводят в течение 30 мин) в течение 3 д, или по 500 мг/д в течение 5 д
C. слабый-умеренный рецидив: часто лечат низкими дозами перорального преднизона, уменьшая постепенно в течение ≈3 нед
Остальные виды лечения является симптоматическими.

Здоровье является одним из главных составляющих качественной жизни любого человека.
И действительно, крепкое здоровье позволяет полноценно жить, радуясь каждому дню; если же есть проемы со здоровьем, то качество жизни заметно снижается, а удовольствие от постоянных болей или дискомфорта делает настроение хуже, а восприятие жизни — пессимистичнее.
В статье речь пойдет о таком заболевании как рассеянный склероз. Лечение стволовыми клетками этой болезни сделало возможным улучшить качество жизни больных.
Рассеянный склероз — кратко о заболевании
 Представляя собой серьезное для жизни заболевание, развивающееся в нервной системе, рассеянный склероз наиболее часто развивается у человека, находящегося в возрастной категории от 25 до 55 лет — эта возрастная категория является наиболее подверженной заболеванию.
Представляя собой серьезное для жизни заболевание, развивающееся в нервной системе, рассеянный склероз наиболее часто развивается у человека, находящегося в возрастной категории от 25 до 55 лет — эта возрастная категория является наиболее подверженной заболеванию.
Данная болезнь выражается в поражении нервных волокон, причем эти очаги поражения рассеяны по телу — именно отсюда было дано название заболеванию.
Нервные волокна человека окружены, подобно электрическим проводам, плотной оболочкой из жировых клеток, предохраняющих нервы от повреждений, — миелином. При развитии рассеянного склероза происходит нарушение целостности этого слоя, миелина. Нервные импульсы плохо передаются в головной, а также спинной мозг, в результате чего может наблюдаться целый «букет» проявлений данного заболевания.
Чтобы понять специфику данной болезни, следует рассмотреть основные ее проявления, причины возникновения, факторы и зону риска, которые могут стать причиной развития рассеянного склероза.
Основные проявления
К случаям, когда может иметь место начало и развитие рассеянного склероза, следует отнести следующие внешние проявления:
- Дрожание рук и ног.
- Потеря плотной почвы под ногами при передвижении.
- Нарушении координации.
- Осложнение контроля над лицевыми нервами, в результате чего происходит видимое смещение части лица в сторону.
- Покалывание в определенных частях тела, чувство онемения.
- Усиление или понижение тонуса мышц — это может относиться к любой группе мышц тела.
- Нарушения в процессе мочеиспускания — недержание или, наоборот, задержка мочи.
- Нарушения в психическом состоянии — нервные срывы, необъяснимые приступы депрессий и агрессивного состояния, необъяснимое понижение самооценки, неконтролируемые слезы, эйфория без видимых причин.
Перечисленные проявления могут стать свидетельством о возможном ухудшении состояния миелиновой оболочки нервных волокон и начале заболевания. Ведь именно в этом случае вследствие ухудшения состояния миелинового слоя уменьшается скорость передачи нервных импульсов и наблюдается замедление реакции, уменьшение степени контролируемости всех физических действий.
Какими могут стать причины возникновения данного состояния?
Основные причины развития заболевания
 При развитии рассеянного склероза происходит неконтролируемое отторжение нервной системой организмом больного.
При развитии рассеянного склероза происходит неконтролируемое отторжение нервной системой организмом больного.
Этот процесс является наиболее опасным — как для состояния здоровья, так и для жизни человека.
Ведь при отсутствии лечения симптомы в значительной степени понижают качество жизни, сначала человек становится инвалидом, а затем может возникнуть угроза даже жизни больного.
Сегодня все причины возникновения рассеянного склероза не изучены; также не найдено окончательное лекарство от него.
К наиболее частым причинам данного состояния можно отнести:
- Генетическая предрасположенность. Это значит, если заболевание было диагностировано у одного или тем более двух родителей, то есть вероятность рождения ребенка с предрасположенностью к возникновению рассеянного склероза. Вместе с тем это не всегда означает, что женщинам с данной болезнью нельзя иметь детей — современные методы лечения на ранних стадиях позволяют значительно сократить степень проявления симптомов данной болезни.
- Нервные перегрузки, частые ссоры, психическая и психологическая нестабильность.
- Частые простудные, инфекционные заболевания.
- Значительное ослабление иммунной системы.
- Аутоиммунные заболевания, частая аллергия любого характера.
Факторы риска
 В группу риска возникновения рассеянного склероза могут попасть люди, имеющие предрасположенность к частым аллергическим реакциям, часто болеющие инфекционными, простудными, аутоиммунными заболеваниями, а также относящиеся к белой расе и проживающие в северных районах.
В группу риска возникновения рассеянного склероза могут попасть люди, имеющие предрасположенность к частым аллергическим реакциям, часто болеющие инфекционными, простудными, аутоиммунными заболеваниями, а также относящиеся к белой расе и проживающие в северных районах.
Нездоровый образ жизни, недостаток спорта и движения, неполноценное и нерациональное питание, невнимательное отношение к своему здоровью также негативно влияют на работу иммунной системы, ослабляя организм и повышая риск возникновения рассеянного склероза.
Лечение рассеянного склероза сегодня
До недавних пор данное заболевание считалось неизлечимым и обрекало больных на длительное лечение и значительные ограничения в жизни.
Однако относительно недавно учеными, изучающими рассеянный склероз, было сделано настоящее революционное открытие, которое позволило в значительной мере улучшить качество жизни больных этой болезнью. Речь идет о применении стволовых клеток. Первые операции по пересадке стволовых клеток были удачно проведены — осуществлялись они в США, а также в странах Европы.
Существуют ли данные о каких-либо положительных результатах проведения операций по лечению данного недуга в России?
 Рассеянный склероз представляет собой аутоимунное заболевание, которое имеет хроническую природу. К сожалению, заболевание довольно часто встречается и в молодом возрасте. Возможна ли беременность при рассеянном склерозе? Такой вопрос задают многие женщины. Рассмотрим, насколько реально родить здорового ребенка при постановке данного диагноза.
Рассеянный склероз представляет собой аутоимунное заболевание, которое имеет хроническую природу. К сожалению, заболевание довольно часто встречается и в молодом возрасте. Возможна ли беременность при рассеянном склерозе? Такой вопрос задают многие женщины. Рассмотрим, насколько реально родить здорового ребенка при постановке данного диагноза.
О традиционных и нетрадиционных методах лечения межреберной невралгии читайте тут.
Рассеянный склероз — заболевание, которое не так-то просто сразу распознать. Здесь http://neuro-logia.ru/zabolevaniya/rasseyannyj-skleroz/simptomy-i-lechenie.html поговорим о специфических признаках данной болезни и о возможных отдаленных осложнениях.
Россия — что нового в лечении рассеянного склероза?
 Относительно России также можно говорить об успешной практике пересадки стволовых клеток профессором Новиком А.А., которая имела место в клинике гематологии в Москве.
Относительно России также можно говорить об успешной практике пересадки стволовых клеток профессором Новиком А.А., которая имела место в клинике гематологии в Москве.
Именно им была проведена операция женщине, которая уже в течение долгого времени страдала вторичным периодом обострения рассеянного склероза, причем при всём необходимом лечение симптомы заболевания только прогрессировали и жизнь ее становилась всё сложнее.
По словам пациентки, ее уже посещали мысли об уходе из жизни, поскольку она начала себя ощущать обузой близким людям.
Однако после проведения Новиком А.А успешной операции по трансплантации этой женщине стволовых клеток, симптомы не только перестали прогрессировать, но и дельнейший прием прописанных лекарственных препаратов перестал быть необходим: проявления рассеянного склероза вообще пропали!
Отзывы о лечении рассеянного склероза стволовыми клетками
По словам женщины, которой была проведена такая операция Новиком А.А., жизнь ее значительно изменилась. Отпала необходимость принимать лечение от рассеянного склероза, пропали проявления заболевания. Качество жизни значительно возросло и практически приблизилось к здоровому состоянию.
Другой отзыв об операции, также проведенной в Москве. Женщина, 39 лет, страдала рассеянным склерозом на протяжении 4 лет. Применяемое лечение немного облегчало течение болезни, однако постепенно стали уменьшаться периоды времени между обострениями, а ремиссия становилась все короче.
Врачами на основании данных о состоянии здоровья пациентки и степени тяжести текущего заболевания было принято решение о необходимости операции. Восстановление после хирургического вмешательства длилось около 1,5-2 месяцев; затем значительно уменьшилось дрожание рук и ног, которые особенно беспокоили пациентку, а также восстановилось душевное и эмоциональное равновесие, женщина перестала страдать энурезом начальной стадии, появилась уверенность в своих силах.
Дополнительная информация
 Качественное изменение жизни после такой операции, снятие основных проявлений заболевания и возможность возвратиться к повседневной нормальной жизни — это главный результат новейших достижений медицины в этой области.
Качественное изменение жизни после такой операции, снятие основных проявлений заболевания и возможность возвратиться к повседневной нормальной жизни — это главный результат новейших достижений медицины в этой области.
Следует отметить, что пересадка этих клеток может быть проведена с твердым положительным результатом лишь при взятии данного материала у самого больного — так исключается риск серьезных осложнений, как генетическая предрасположенность к раковым заболеваниям, возможность отторжения организмом пересаженных клеток.
Сама трансплантация стволовых клеток назначается врачом в случае, если у больного не имеется иных способов улучшить или стабилизировать ситуацию — применяемое лечение приносит совсем небольшое облегчение либо не действует вовсе.
Также немаловажным моментом для определения, насколько результативна будет такая операция в каждом конкретном случае, следует знать, что наибольшая ее эффективность наблюдается при возрасте больного до 50-летнего рубежа, а также при ранних стадиях болезни.
Стоимость лечения
Стоимость трансплантации стволовых клеток на территории России различна, и во многом ее окончательная сумма зависит от уровня медицинского учреждения, которое проводит такой вид хирургических вмешательств, классификации врачей.
Московские медцентры предлагают такую операцию наиболее дорого — в зависимости от уровня учреждение она колеблется в пределах 270 000 — 780 000 рублей.
Процедура трансплантации стволовых клеток происходит в несколько основных этапов:
- Применение лечебных процедур и медикаментозного лечения, целью из является приостановление проявлений заболевания и возможное восстановление миелинового слоя нервных волокон.
- Процедура введения стволовых клеток пациенту — она проводится с определенным этапом для успешной приживаемости клеток организмом.
На окончательную стоимость данной операции влияет цена каждой ее стадии — выделение стволовых клеток из взятого у больного материала, а затем введение полученных клеток.
И успех проведенной процедуры напрямую зависит от стадии заболевания, потому при любых проявлениях и признаках рассеянного склероза — нарушении процесса мочеиспускания, двигательных функций, нестабильности эмоционального состояния следует обратиться в медицинское учреждение. Результативность лечения во многом зависит от самого пациента — будьте внимательны к своему здоровью!
 Такое заболевание как рассеянный склероз имеет тенденцию к омоложению. Сейчас наблюдается заболеваемость даже среди детей. Рассеянный склероз у детей: особенности течения болезни и методы лечения. Попытаемся понять, кто находится в группе риска.
Такое заболевание как рассеянный склероз имеет тенденцию к омоложению. Сейчас наблюдается заболеваемость даже среди детей. Рассеянный склероз у детей: особенности течения болезни и методы лечения. Попытаемся понять, кто находится в группе риска.
О причинах невралгии лицевого нерва вы можете узнать в этом блоке.
В этом материале пойдет речь о таком широко распространенном заболевании, как рассеянный склероз (РС), а также о том, насколько высокоэффективным может стать лечение рассеянного склероза стволовыми клетками, которое осуществляется в нашем учреждении.
Рассеянный склероз 
Первое описание болезни было составлено неврологом Жаном Мартеном Ширко (Франция) в 1868 году. Рассеянный энцефаломиелит (а именно таково научное название этого недуга) — аутоиммунное прогрессирующее хроническое заболевание нервной системы, протекание которого сопровождается постепенным поражением миелиновой оболочки нервных волокон головного и спинного мозга. Волокна соединяют центры мозга посредством электрических импульсов, ускорение скорости которых и обеспечивает миелин — электролизующее белое вещество липидно-белкового происхождения. Помимо этой функции оболочка выполняет и другую, не менее важную, — миелин изолирует нервные отростки друг от друга.
Причины появления и развития рассеянного склероза
Основным источником развития патологии являются многочисленные вирусы — это краснуха, паротит, герпес, корь, бешенство и ряд других. Проникая в нервные клетки, они живут в них годами, разрушая как сами клетки, так и миелин. Болезнь развивается следующим образом.
- Разрушенные ткани постепенно заменяются прионом — чужеродным белком, играющим роль мощного антигена.
- На его появление и распространение иммунная система человека отвечает мощной аутоиммунной агрессией — происходит выработка антител.
- Последние направляются на уничтожение белого вещества нервных волокон, воспринимая его как чужеродный белок.
В результате иммунная система организма постепенно уничтожает нервную систему. В процессе развития патологии происходит поражение сразу нескольких ее отделов: оболочка постепенно разрушается и в ходе демиелинизации образуются очаги поражения — так называемые бляшки рассеянного склероза. Поскольку очаги поражения имеют рассеянный характер, склероз называется рассеянным. Само слово «склероз» в данном контексте означает «рубец» — это те самые спорадически распространяющиеся рубцы-бляшки (участки соединительной ткани), которые образуются на месте уничтоженных нервных тканей. Размер образований может доходить до нескольких сантиметров и более (если в ходе болезни они сливаются). Активные очаги, находящиеся в стадии образования, называют острыми.
Группы и факторы риска
Темно-синим цветом выделены регионы с высоким риском заболевания РС, красным — с вероятно высоким риском.
Много ранее, задолго до появления технологии лечения рассеянного склероза стволовыми клетками, считалось, что основную группу риска составляют женщины в возрасте от 20 до 40 лет. Современный коллективный портрет больных весьма неоднороден: медики отмечают значительный рост случаев заболевания среди мужчин и женщин старше 40 лет. При этом у мужчин чаще всего протекает неблагоприятная прогрессирующая форма заболевания. Значительно чаще рассеянный склероз встречается сегодня среди европейцев — жителей северных регионов (Скандинавия, Северо-Запад России, Белоруссия). Таким образом, регион проживания сегодня признан одним из факторов риска, обусловливающих возможность появления рассеянного склероза. Помимо этого, в ряду других основных факторов:
- сосудистые заболевания;
- аутоиммунные заболевания;
- нарушенное психоэмоциональное состояние;
- инфекционно-аллергические заболевания;
- генетическая предрасположенность (изменение ферментных показателей, недостаточность Т-супрессоров).
Рассеянный склероз — клинические проявления

На фото: Бляшки — очаги демиелинизации
Клинические проявления РС — прямое следствие очаговых поражений отделов головного мозга.
Симптоматика рассеянного склероза сложна и разнообразна. В ряду наиболее частых характерных проявлений назовем следующие.
- Нарушения двигательной системы, связанные с поражением мозжечка, — у больного появляются пошатывания при ходьбе, возникает неловкость в движениях, нарушается координация, повышается мышечный тонус в руках. В отдельных случаях возникают парезы, случаются параличи.
- Нарушение зрения — возможно нарушение движения глазного яблока, появление «пелены» перед глазом или черной точки по центру поля зрения, при этом снижение зрения (вплоть до его потери) характерно для одного глаза.
- Нарушение функций тазовых органов — недержание мочи.
- Снижение вкусовой чувствительности.
- Поражение лицевого нерва с ослаблением мышц на одной стороне лица.
- Нарушения психической сферы — неврозоподобные состояния, астенический синдром, депрессия и т.д.
- Быстро наступающая усталость, утомляемость даже после незначительных физических и умственных нагрузок.
Рассеянный склероз — весьма «коварное» заболевание: после появления первых проявлений симптоматика может исчезнуть на довольно длительный срок (даже на 10 — 15 лет), однако впоследствии, при отсутствии лечения болезни, она обязательно даст о себе знать в более тяжелых проявлениях. Кроме того, обострение болезни может быть спровоцировано перегреванием и переохлаждением, ОРВИ и другими заболеваниями, нервно-эмоциональными перегрузками.
Рассеянный склероз по степени тяжести
- Легкий тип: ремитирующее течение РС — обострения редки, периоды ремиссии — длительны.
- Среднее по тяжести течение — ремитирующе-прогрессирующее.
- Тяжелое, прогрессирующее течение (может быть первичным или вторичным).
Рассеянный склероз по форме
Форма рассеянного склероза определяется в зависимости от преобладающих симптомов. Выделяют спинальную, церебральную, глазную, гиперкинетическую, а также атипическую форму РС.
Лечение рассеянного склероза
Этиотропная терапия РС, т.е. лечение, направленное на устранение конкретной причины заболевания, не практикуется в силу невозможности выявить его конкретный возбудитель. Вследствие этого применяется патогенетическая терапия, главными задачами которой являются:
- купирование обострения заболевания с воздействием на очаги аутоиммунного воспаления и одновременной активизацией компенсаторно-приспособительных механизмов;
- предотвращение и уменьшение выраженности обострений;
- симптоматическая терапия по устранению симптомов, негативно сказывающихся на возможности пациента вести привычный образ жизни.
В ходе лечения рассеянного склероза используются плазмаферез, глюкокортикоиды, копаксон, адренокортикотропный гормон, биостимуляторы, витамины группы В и другие препараты.
Лечение РС стволовыми клетками в нашей клинике 
Один из наиболее эффективных методов борьбы с коварным недугом — лечение рассеянного склероза стволовыми клетками. Именно этот прогрессивный и действенный метод заместительной терапии сегодня предлагается в нашей клинике — медицинском центре Покровского банка стволовых клеток. Он обеспечивает:
- восстановление миелина, а вместе с ним — и нормальной скорости передачи нервных импульсов;
- регенерацию клеток головного и спинного мозга на участках нервных тканей, замещенных соединительной рубцовой тканью;
- нормализацию деятельности иммунной системы с прекращением аутоиммунных «атак» с ее стороны на нервную систему организма.
На раннем этапе развития болезни возможно излечение РС благодаря мощному регенеративному потенциалу стволовых клеток. Метод лечения рассеянного склероза стволовыми клетками характеризуется достижением высоких результатов: в каждом из имевших место случаев терапевтического воздействия он обеспечивает стойкую ремиссию. В результате проводимых терапевтических процедур пациенты клиники вновь обретают моторику двигательных функций, возможность полностью обслуживать себя, самостоятельно передвигаться, иными словами — возможность жить полноценной жизнью.
Процедура лечения РС стволовыми клетками
Та или иная методика терапии выбирается в зависимости от формы течения РС и тяжести протекания заболевания. Процедура лечения РС стволовыми клетками осуществляется в несколько этапов.
- На первом выполняются медикаментозные процедуры с использованием уже упомянутых плазмафереза, копаксона и других препаратов — в зависимости от формы рассеянного склероза, специфики протекания заболевания и других факторов. Основная задача на первом этапе процедур — приостановление процесса разрушения миелина и купирование иммуновоспалительного процесса.
- На втором, третьем, а при необходимости и на четвертом этапе лечения рассеянного склероза осуществляется трансплантация стволовых клеток. Это собственные мезенхимальные стволовые клетки, выделенные из биоматериалов пациента — костного мозга и жировой ткани.
Процедуры трансплантации осуществляются с месячным интервалом. Как правило, в ходе одной процедуры в кровь пациента вводятся клетки в количестве из расчета 1 млн на 1 кг тела пациента (например, для пациента с массой тела 70 кг необходимо введение 70 млн клеток). Уже в течение короткого времени организм больного демонстрирует первые признаки улучшения, связанные с нормализацией приема и передачи нервных импульсов и восстановления популяции нейронов.
- Через 1,5-2 месяца улучшается ситуация с удержанием равновесия, происходит восстановление чувствительности, улучшается психологическое состояние.
- В течение 3-4 месяцев нормализуется походка, восстанавливается память, исчезает двоение в глазах.
- В течение года прекращается образование новых зон демиелинизации и появление новых рубцов.
Наступает стойкая ремиссия. Исчезает неврологическое расстройство, восстанавливается память, преодолеваются симптомы хронической усталости. Полностью восстанавливается работа речевого аппарата. Достигнутый терапевтический эффект может длиться годами, в зависимости от образа жизни пациента (отсутствие вредных привычек и т.д.). Человек обретает возможность полноценной жизни в социуме.
Рассеянный склероз и стволовые клетки — цена лечения
Стоимость лечения РС зависит от курса. Более подробная информация представлена на странице нашего сайта о стоимости услуг, также информацию о цене вы можете получить у наших специалистов по телефону: +7 (812) 336-50-02.