Тромбофлебит нижних конечностей – это заболевание вен нижних конечностей воспалительного характера, сопровождающееся образованием в их просвете тромбов. В общей структуре заболеваемости тромбофлебитом на долю этой локализации патологии приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Причины и факторы риска
Патогенез тромбофлебита нижних конечностей достаточно сложен. В нем одновременно принимает участие несколько факторов:
- повышение вязкости и свертывания крови;
- замедление венозного кровотока;
- повреждение клапанного аппарата или стенки вены;
- присоединение инфекции.
Наиболее опасен тромбофлебит глубоких вен нижних конечностей. Это связано с особенностями формирующегося здесь тромба. Резкое замедление тока крови в системе пораженной вены в сочетании с повышенной свертываемостью крови становится причиной формирования красного тромба, состоящего из эритроцитов, незначительного числа тромбоцитов и нитей фибрина. Тромб одной стороной прикрепляется к венозной стенке, в то время как его второй конец свободно плавает в просвете сосуда. При прогрессировании патологического процесса тромб может достигать значительной длины (20–25 см). Его головка в большинстве случаев зафиксирована возле венозного клапана, а хвост заполняет практически всю ветвь вены. Такой тромб называется флотирующим, т. е. плавающим.
В первые несколько суток от момента начала образования тромба его головка плохо фиксируется к стенке вены, поэтому существует высокий риск его отрыва, что, в свою очередь, может привести к развитию тромбоэмболии легочной артерии или ее крупных ветвей.
Через 5-6 дней от начала тромбообразования в пораженной вене начинается воспалительный процесс, который способствует лучшей адгезии кровяного сгустка к венозной стенке и снижению риска тромбоэмболических (вызванных отрывом тромба) осложнений.
При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов.
Предрасполагающими факторами к развитию тромбофлебита нижних конечностей являются:
- варикозное расширение вен нижних конечностей;
- венозный стаз, обусловленный длительным постельным режимом, опухолями малого таза, беременностью, излишней массой тела;
- местная или системная бактериальная инфекция;
- послеродовой период;
- прием пероральных контрацептивов (в этом случае особенно повышается риск у курящих женщин);
- злокачественные новообразования (рак поджелудочной железы, желудка, легких);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- посттромбофлебитическая болезнь;
- травмы;
- хронические заболевания сердечно-сосудистой системы;
- состояние после аборта или иного хирургического вмешательства;
- длительная катетеризация вен;
- системные заболевания.
Формы заболевания
Тромбофлебит нижних конечностей в зависимости от активности воспалительного процесса подразделяется на острый, подострый и хронический. Хроническая форма заболевания протекает с периодически сменяющимися стадиями ремиссии и обострения, поэтому ее обычно называют хроническим рецидивирующим тромбофлебитом нижних конечностей.
В зависимости от локализации патологического процесса выделяют тромбофлебит поверхностных и глубоких вен нижних конечностей.
Признаки тромбофлебита нижних конечностей
Клиническая картина тромбофлебита нижних конечностей во многом определяется формой заболевания.
Острый тромбофлебит поверхностных вен нижних конечностей возникает внезапно. У пациента резко повышается температура тела до 38-39 °С, что сопровождается сильным ознобом (сотрясающий озноб). При пальпации пораженная вена прощупывается как болезненный тяж. Кожные покровы над ним нередко гиперемированы. Подкожная клетчатка может быть уплотненной, что объясняется формированием инфильтрата. Паховые лимфатические узлы на стороне поражения увеличиваются.
Симптомы тромбофлебита нижних конечностей в подострой форме менее выражены. Заболевание обычно протекает при нормальной температуре тела (у некоторых пациентов в первые дни может отмечаться незначительная лихорадка до 38 °С). Общее состояние страдает мало. При ходьбе возникают умеренно выраженные болезненные ощущения, но местных признаков активного воспалительного процесса нет.
Рецидивирующая хроническая форма тромбофлебита поверхностных вен нижних конечностей характеризуется обострением ранее возникшего воспалительного процесса или втягиванием в него новых участков венозного русла, т. е. имеет признаки, схожие с острым или подострым течением. В период ремиссии симптоматика отсутствует.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений.
Тромбофлебит глубоких вен нижних конечностей у половины пациентов протекает бессимптомно. Заболевание диагностируется, как правило, ретроспективно уже после развития тромбоэмболических осложнений, чаще всего тромбоэмболии легочной артерии.
У остальных 50% пациентов признаками заболевания являются:
- чувство тяжести в ногах;
- стойкий отек голени или всей пораженной нижней конечности;
- распирающие боли в области икроножной мышцы;
- повышение температуры тела до 39-40 °С (при острой форме тромбофлебита нижних конечностей);
- симптом Пратта (глянцевая кожа над очагом поражения, на которой отчетливо виден рисунок подкожной венозной сети);
- симптом Пайра (боль распространяется по внутренней поверхности бедра, голени и стопы);
- симптом Хоманса (тыльное сгибание стопы сопровождается возникновением боли в икроножной мышце);
- симптом Лювенберга (сдавление голени манжетой от тонометра при создании давления 80–100 мм ртутного столба приводит к возникновению болевых ощущений, хотя в норме они должны появляться при давлении свыше150–180 мм ртутного столба);
- пораженная конечность на ощупь холоднее, чем здоровая.
Диагностика
Диагностика тромбофлебита поверхностных вен нижних конечностей не представляет сложностей и осуществляется на основании данных характерной клинической картины заболевания, объективного осмотра пациента и результатов лабораторных анализов (в крови отмечается увеличение протромбинового индекса, лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ).
Тромбофлебит поверхностных вен нижних конечностей дифференцируют с лимфангитом и рожистым воспалением.
Наиболее точным диагностическим методом тромбофлебита глубоких вен нижних конечностей является дистальная восходящая флебография. Рентгенконтрастное вещество водят инъекционным путем в одну из подкожных вен стопы ниже уровня жгута, сдавливающего лодыжку, что позволяет перенаправить его в систему глубоких вен, после чего проводят рентгенографию.
Также в диагностике этой формы заболевания применяют следующие методы инструментальной диагностики:
- допплеровское ультразвуковое исследование;
- импедансная плетизмография;
- сканирование с использованием фибриногена, меченного изотопом йода 125.
В общей структуре заболеваемости тромбофлебитом на долю нижних конечностей приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Тромбофлебит глубоких вен нижних конечностей необходимо дифференцировать с целым рядом других заболеваний и, прежде всего, с целлюлитом (воспалением подкожной клетчатки), разрывом синовиальной кисты (кисты Бейкера), лимфатическим отеком (лимфедемой), сдавлением вены извне увеличенными лимфатическими узлами или опухолью, разрывом или растяжением мышц.
Лечение тромбофлебита нижних конечностей
Лечение тромбофлебита нижних конечностей может быть хирургическим или консервативным.
Консервативная терапия начинается с обеспечения пациенту постельного режима на 7-10 суток. Пораженную конечность бинтуют эластичными бинтами, что позволяет снизить риск отрыва тромба и развития тромбоэмболических осложнений и придают ей возвышенное положение. Длительное сохранение постельного режима неоправданно. Как только воспаление начнет стихать, двигательный режим пациента следует постепенно расширять. Физическая активность и мышечные сокращения улучшают отток крови по глубоким венам, снижают риск образования новых тромбов.
Местно применяют компрессы с мазью Вишневского, полуспиртовые или масляные компрессы, а также мази и гели с гепарином.
С противовоспалительной целью назначают нестероидные противовоспалительные средства. При высокой температуре тела или развитии гнойного тромбофлебита нижних конечностей применяют антибиотики широкого спектра действия.
Фибринолитические препараты могут использоваться только на самых ранних стадиях заболевания, которые обычно остаются не диагностированными. В дальнейшем попытки тромболиза могут привести к фрагментации тромба и развитию тромбоэмболии легочной артерии. Поэтому проведение тромболитической терапии у пациентов без установленных кава-фильтров противопоказано.
В схеме консервативного лечения тромбофлебита нижних конечностей немалая роль отводится антикоагулянтным препаратам, которые уменьшают время свертывания крови и тем самым снижают риск образования тромбов. Если у пациента имеются противопоказания к назначению антикоагулянтов (открытая форма туберкулеза, язвенная болезнь желудка и двенадцатиперстной кишки, свежие раны, геморрагические диатезы), то в этом случае возможно проведение гирудотерапии (лечения пиявками).
Для улучшения состояния венозной стенки у пациентов с тромбофлебитом нижних конечностей применяют венотонизирующие средства.
При образовании флотирующего тромба, сопровождающегося высоким риском развития тромбоэмболических осложнений, показано проведение хирургического вмешательства, целью которого является установка кава-фильтра в нижнюю полую вену на уровне ниже почечных вен.
При гнойном тромбофлебите поверхностных вен нижних конечностей выполняют операцию Троянова – Тренделенбурга.
После стихания острых воспалительных явлений пациентов с тромбофлебитом нижних конечностей направляют на санаторно-курортное лечение (показана аппаратная физиотерапия, радоновые или сероводородные ванны).
Диета при тромбофлебите нижних конечностей
Правильно организованное питание создает необходимые предпосылки для улучшения состояния пациентов, сокращает сроки реабилитации, снижает риск рецидивов. Диета при тромбофлебите нижних конечностей должна обеспечивать:
- укрепление венозной стенки;
- улучшение реологических свойств крови;
- нормализацию массы тела пациента.
Пациентам необходимо тщательно соблюдать водный режим. В течение суток следует выпивать не менее двух литров жидкости. Особенно важно контролировать объем потребляемой жидкости в жаркую погоду, так как обильное потоотделение может стать причиной сгущения крови.
В рационе пациентов с тромбофлебитом нижних конечностей в достаточном количестве должны быть включены свежие овощи и фрукты, которые обеспечивают организм витаминами и микроэлементами, что необходимо для улучшения тонуса венозной стенки.
Диета при тромбофлебите нижних конечностей включает в себя следующие продукты:
- растительные масла холодного отжима (желательно ежедневно для заправки салатов использовать льняное масло);
- бахчевые культуры (арбуз, дыня, тыква);
- имбирь, корица;
- лук, чеснок, листовые овощи;
- какао, шоколад;
- все виды фруктов, ягоды;
- жирные сорта морской рыбы.
Особенно полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая не только снижает активность воспалительного процесса, но и оказывает некоторое антикоагулянтное действие.
Возможные последствия и осложнения
Осложнениями тромбофлебита нижних конечностей могут стать:
- тромбоэмболия легочной артерии;
- стрептококковый лимфангит;
- белая болевая флегмазия (связана со спазмом идущей рядом с тромбированной веной артерии);
- синяя болевая флегмазия (развивается в пораженной конечности при практически полной блокировке венозного оттока крови);
- гнойное расплавление тромба, что может привести к формированию абсцесса, флегмоны, а в тяжелых случаях стать причиной сепсиса.
Прогноз
Прогноз при тромбофлебите нижних конечностей серьезен. При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов. В тоже время своевременное назначение антикоагулянтной терапии позволяет снизить смертность более чем в 10 раз.
Полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая снижает активность воспалительного процесса и оказывает некоторое антикоагулянтное действие.
Профилактика
Профилактика развития тромбофлебита нижних конечностей должна включать следующие мероприятия:
- своевременное выявление и активное лечение заболеваний вен нижних конечностей;
- санация очагов хронической инфекции в организме пациента;
- ранняя активизация пациентов в послеоперационном периоде;
- активный образ жизни;
- правильное питание;
- соблюдение водного режима;
- обязательное ношение компрессионного трикотажа при варикозной болезни вен нижних конечностей.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений. Оно должно включать в себя назначение флебопротекторов и физиотерапевтические процедуры (лазерную, магнитную терапию).
Видео с YouTube по теме статьи:

Тромбофлебит – заболевание, характеризующееся воспалительным процессом в стенке вены при наличии в её просвете сгустка крови (тромба). В воспаление, в той или иной степени, может вовлекаться окружающая сосуд ткань.
Средний слой вены менее плотный, в отличие от стенки артерии. Толщина стенки вены также меньше. Эти особенности строения и значительно меньшая скорость продвижения крови в направлении сердца, изначально создают предпосылки, при соответствующих условиях, к возникновению тромбофлебита.
1. Снижение общего иммунитета при частых общих и местных переохлаждениях.
2. Низкая двигательная активность.
3. Травматическое повреждение стенки вены.
4. Наличие хронической инфекции в организме.
5. Разного рода аллергические реакции.
6. Параличи конечностей с нарушением чувствительности, как остаточные проявления после инсультов, так и при других тяжёлых заболеваниях центральной и периферической нервной системы. .
7. Значительное замедление скорости тока крови (общее – при сердечной недостаточности кровообращения и местное – при наличии сдавливающих бинтовых и гипсовых повязок).
8. Изменение качественного состава крови.
9. Повышенная свёртываемость крови, обусловленная наследственными или приобретёнными причинами (обезвоживание и т.д.).
10. Сложные хирургические вмешательства, аборты, роды.
11. Варикозное расширение вен.
14. Ранения, травмы, сопровождаемые значительной кровопотерей.
15. Катетеризация вен.
16. Внутривенное введение концентрированных растворов лекарств, антибиотиков.
17. Злокачественные новообразования.
18. Приём оральных контрацептивов.
20. Инфаркты миокарда.
21. Применение вакцин и сывороток.
22. Переливания крови.
Заболевание может начинаться с перекрытия просвета сосуда тромбом и последующим воспалением стенки вены (флебит). Особенно часто это наблюдается при тяжёлых септических состояниях, когда тромб изначально несёт в себе инфекционный агент. При отсутствии лечения в таких случаях, инфекция продолжает своё развитие, а растущий по ходу тока крови тромб, становится новым источником разносящейся по организму бактериальной флоры (септикопиемия).
Так же возможен вариант с первично развившимися воспалительными изменениями в стенке сосуда. Это приводит к повреждению гладкого внутреннего слоя (интимы). В месте повреждения и начинается формирование тромба с последующим перекрытием (обтурацией) просвета сосуда.
В зависимости от расположения вен, различают тромбофлебит поверхностных вен и глубоких.
Наибольшей подверженности этим заболеванием подвергаются вены нижних конечностей и полости малого таза. Чаще при этих локализациях тромбофлебит возникает на фоне варикозного расширения просвета вен.
Но встречают и редкие локализации, получившие свои персональные названия по авторам:
1. Тромбоз с тромбофлебитом подмышечной и подключичной вен – болезнь Педжета — Шреттера.
2. Тромбофлебит подкожных вен передней поверхности грудной клетки – болезнь Мондора.
3. Мигрирующий, с различными локализациями, тромбофлебит Бюргера.
4. Тромбоз с тромбофлебитом портальной и других печёночных вен – болезнь Бадда — Киари.
По течению заболевания выделяют:
1. Острый (длится до месяца).
При этом, современные методы лечения позволяют добиться полного возобновления кровотока, если их применить в первые дни заболевания. Впрочем, этот эффект может быть достигнут и при начатом лечении в период до двух недель от проявления первой симптоматики, но уже у меньшего процента больных.
2. Подострый (около полугода)
3. Хронический тромбофлебит (длится годами, при наличии в организме постоянной причины для его появления).
4. Возникновение тромбофлебита за короткий период времени в разных венах, неподверженных варикозным изменениям – носит название мигрирующего. Часто этот вид тромбофлебита сопровождает опухоли. Поэтому в данных случаях назначают дополнительные исследования для исключения наличия у больного злокачественного новообразования.
После стихания воспалительных процессов, кровообращение в тромбированном сосуде может возобновиться в том случае, если произошла реканализация. Этот процесс означает частичное рассасывание тромба с прокладыванием через него новых мелких капилляров, просвет которых со временем расширяется. Это случается где-то на третьем месяце после стихания острой симптоматики. Иногда реканализации в сосуде не происходит. Продвижение крови при этом осуществляется по коллатералям. О перенесённом тромбофлебите может указывать только остаточная повышенная пигментация участка кожи в проекции прохождения переболевшей вены.
Симптомы тромбофлебита
Симптоматика тромбофлебита крайне вариабельна и зависит от локализации поражённой вены. Наиболее часто поражаются вены нижних конечностей. Выделяют отдельно тромбофлебит поверхностных вен и глубоких.
Общие симптомы для проявления заболевания в острой форме – это появление высокой, до 38 °С, температуры тела, общее недомогание, болезненность в зоне поражённого сосуда, увеличение региональных лимфоузлов.
Тромбофлебит поверхностных вен конечностей
В поверхностных венах воспаление с образованием тромба происходит наиболее часто на фоне уже имеющегося до этого варикозного расширения их просвета. Характерна локализация – голень и нижняя треть бедра.
Обращает на себя внимание:

1. Наличие чёткого контура расширенного сосуда в виде плотного тёплого тяжа или вытянутого ряда округлых узлов-шариков. При придании конечности горизонтального или приподнятого положения, пальпируемые тяжи не исчезают, что дополнительно указывает на формирование тромба внутри просвета сосуда. При продолжающемся заболевании, размеры пальпируемых образований увеличиваются в длину.
2. Острая боль и покраснение кожи по ходу измененного сосуда, отёчность окружающих тканей.
3. Усиление боли при пальпации.
4. Движения в конечностях не нарушены, но могут быть болезненны.
5. Вовлечение в воспаление окружающей ткани – перифлебит.
Температура постепенно снижается до уровня нормальной. Острые явления при незначительном поражении и при начавшемся лечении, стихают к концу третьей недели, когда перестаёт формироваться тромб в просвете сосуда. Однако, общая тенденция такова, что, единожды возникнув у человека с имеющимся варикозным расширением поверхностных вен нижних конечностей, тромбофлебит имеет большие шансы для появления у него вновь. И это уже будет рецидивирующий тромбофлебит.
Если просвет вены изначально не расширен, то воспаление её, с последующим тромбозом, чаще возникает том случае, если рядом расположен инфекционный очаг (рожа, грибковые поражения, флегмона мягких тканей, остеомиелит) или же после проведенной внутривенной инъекции.
В этом случае, к симптомам основного заболевания, постепенно присоединяются:
1. Возникновение боли различной степени выраженности по ходу сосуда.
2. Покраснение кожи и отёчность в участках болезненности.
3. Визуальное проявление контура сосуда. Пальпация его иногда даёт ощущение линейного тяжа.
4. Возможно появление сети расширенных поверхностных вен дистальнее, не наблюдавшейся ранее.
Тромбофлебит поверхностных вен с неизмененным просветом необходимо дифференцировать от заболеваний кожи с подкожной клетчаткой и кожными проявлениями других болезней. Основное различие в том, что покраснение кожи при тромбофлебите ограничено контуром сосудов, оно не имеет тенденцию к расширению и непродолжительно. Кроме того, выявленные уплотнения в коже имеют линейную форму.
В случаях перехода острого тромбофлебита в гнойный, наблюдается развитие множественных абсцессов по ходу сосудов, происходит значительное ухудшение общего состояния больного за счёт выраженной интоксикации.
Если заболевание поверхностных вен конечностей принимает затяжной характер, то, к описанной выше пигментации в коже, присоединяются изменения и окружающих тканях. Подкожная клетчатка уплотняется, а истончение кожи над ней способствует развитию долго не заживающих трофических язв.
Осложнения тромбофлебита поверхностных вен носят чаще всего местный характер:
- Целлюлит.
- Влажная гангрена конечности.
- Тромбоз глубоких вен.
Однако встречаются и осложнения, выходящие за пределы конечности:
- Распространение инфекции на внутренние органы путём миграции гнойных эмболов по ходу крови (сепсис).
- Тромбоэмболия легочной артерии.
Последнее осложнение встречается крайне редко по причине плотной фиксации тромбов к стенке сосуда и отсутствия вокруг скелетной мускулатуры, которая могла бы при сокращении, способствовать отрыву их с последующей миграцией.
Тромбофлебит глубоких вен голени
Заболевание возникает остро. Клиника и интенсивность проявления зависит от величины тромба, локализации его, общего количества вен, вовлечённых в воспалительный процесс.
 Внезапное появление боли в мышцах голени «распирающего» характера. Боль несколько стихает при горизонтальном и возвышенном положении конечности. Возможны и безболевые варианты, но с присутствием всех нижеперечисленных симптомов.
Внезапное появление боли в мышцах голени «распирающего» характера. Боль несколько стихает при горизонтальном и возвышенном положении конечности. Возможны и безболевые варианты, но с присутствием всех нижеперечисленных симптомов.- Дистальнее от болезненного участка, кожа голени принимает синюшный (цианотический) цвет.
- Возникновением отёка голени. Для его определения, достаточно нажать на кожу по боковым поверхностям голеностопного сустава. В этих местах остаётся вдавленная ямочка, которая постепенно исчезает. Обращает внимание напряженность кожи и её блеск.
- Резкая болезненность при сокращении икроножных мышц (попытка стать на «цыпочки» или сымитировать одевание сапога на ногу). Пальпация этих мышц значительно усиливает болезненные ощущения.
- Симптом Мозеса – боль в икроножных мышцах, при давлении на них в переднезаднем направлении. При надавливании с боков голени, боли нет или она минимальна.
- Симптом Опица-Раминеса – усиление боли в голени при нагнетании воздуха в манжетку тонометра, которая наложена выше колена. Боль становится невыносимой при нагнетании давления выше 45 мм. рт. ст.
- Симптом Ловенберга — разновидность предыдущей, с той разницей, что манжетка накладывается на среднюю треть голени с нагнетанием давления до 60—150 мм рт. ст. в манжетке. Такая разбежка зависит от степени развитости скелетной мускулатуры и степени выраженности проявления венозной недостаточности. Со снижением давления в манометре, стихает и боль.
Тромбофлебит бедренной вены и глубоких вен таза
Развитие тромбофлебита в бедренной вене до впадения в неё глубокой вены (верхняя треть бедра), может проходить без ярких клинических проявлений, что объясняется развитой сетью коллатералей. Отмечается нечёткая болезненность в мышцах внутренней поверхности бедра (приводящая группа), расширение сети внутрикожных вен. Возможен отёк этой зоны. При глубокой пальпации этой зоны, возникает болезненность.
Тромбофлебит сосуда в верхних участках, после впадения глубокой вены и поверхностной, когда она уже носит название общей бедренной, протекает с более яркой клинической симптоматикой: боль во всех отделах конечности становится интенсивнее, усиливается цианоз, нарастает отёк, значительно повышается общая температура тела. При пальпации в паховой области и ниже её можно обнаружить уплотнение.

Тромбофлебит участка перехода бедренной вены в подвздошную, протекает наиболее тяжело. Если тромб не полностью перекрывает просвет сосуда, то боли могут носить нечёткий, мимолётный характер и определяться то в области крестца и поясницы, то в нижних боковых отделах живота (подвздошной области). Но локализация их касается только одной из сторон тела. Больной жалуется на ухудшение общего состояния, высокую температуру. Асимметрия конечностей по размерам и цвету, болезненность её, всё же позволяет заподозрить нарушение кровоснабжение в магистральной вене. Иногда единственным клиническим проявлением болезни становится тромбоэмболия легочной артерии, и её ветвей, вследствие отрыва тромба из этого отдела, что и становится причиной внезапной смерти больного.
В случае, когда тромб полностью перекрывает просвет подвздошной вены, наблюдается более яркая клиническая картина, нежели при неполном закрытии:
1. Выраженный отёк всей конечности со стороны поражения с распространением на туловище, в плоть до поясничной и околопупочной области. Наружные половые органы так же выражено отёчны. Плотность отёка со временем увеличивается, кожа становится гладкой, блестящей.
2. В этих же участках, цвет кожи становится бледно-землянистым (белая флегмазия) или сине-багровым (синяя флегмазия).
Белая флегмазия обусловлена одновременным рефлекторным сжатием просвета артерий. Поэтому выраженного отёка при ней не наблюдается и течение тромбофлебита более благоприятное.
Синяя флегмазия имеет негативный прогноз по причине более выраженного отёка, с большим риском присоединения влажной гангрены. Наблюдаются внутрикожные кровоизлияния, которые сливаясь образуют поля. Эпидермис над кровоизлияниями отслаивается отёчной геморрагической жидкостью с образованием волдырей. Болевые ощущения интенсивны.
3. Подкожные вены напряжены и их просвет расширен.
4. Повышается температура до 40°С. Симптомы массивной интоксикации постепенно нарастают. Это проявляется в некотором стихании болевых ощущений и появлении общей слабости, адинамии, вялости, безучастности.
Дифференцировать тромбоз глубоких вен конечностей следует:
- С артериальными тромбозами.
- С нарушением лимфооттока, приводящему к так называемой «слоновости».
- С глубокой межмышечной гематомой.
- Флегмоной глубоких мягких тканей конечности.
- С миозитами различного происхождения.
- С доброкачественными и злокачественными опухолями, мягких тканей конечности.
- С проявлениями застойной сердечной недостаточности.
- С неврологическими заболеваниями, такими как: пояснично-крестцовый радикулит, неврит бедренного нерва.
- С различными системными заболеваниями костно-мышечного аппарата.
Тромбофлебит мезентеральных вен
Тромбофлебит этих участков венозного русла редок и симптоматика его близка с клиникой тромбоза этих же вен.
В отличие от тромбоза артерий в этой локализации, заболевание протекает без чёткой клинической картины: в виде тупых болей в животе без чёткой локализации в течении нескольких дней подряд. Живот становится вздутым, за счёт нарушения пассажа кишечника. Резкое обострение в виде возникающей картины «острого живота» и массивной интоксикации, указывает уже на наступление осложнений, таких как гангрена кишечника с последующим диффузным перитонитом. Зачастую, помощь в таких случаях уже невозможна.
Тромбофлебит портальной вены
Возникает при септических состояниях, при злокачественном поражении печени и головки поджелудочной железы, при циррозах печени, хроническом панкреатите.
- Увеличение в размерах живота за краткое время, обусловленное асцитом (свободной жидкостью в брюшной полости).
- Сильные боли в правом подреберье.
- Резкий подъём температуры до 40°С.
- Выступление контура подкожных вен передней поверхности живота, в околопупочной области.
- Массивная интоксикация, рвота с кровью.
Тромбоз геморроидальных вен
Для него необходимо наличие в анамнезе геморроя.
- Появление острой боли в области анального отверстия.
- Возможен сильный зуд там же.
- Наружные узлы увеличиваются, становятся плотными на ощупь, горячими.
- При поражении внутренних узлов – последние могут выпадать.
- Дефекация приносит значительное усиление боли.
- В кале появляется жидкая кровь.
- Повышается общая температура тела.
В исходе всех тромбофлебитов отдельно выделяют посттромбофлебитный синдром.
Он обусловлен развитием обратного тока крови из глубоких вен в поверхностные по причине функциональной несостоятельности измененных болезнью сосудов. Это приводит к вторичному варикозному расширению подкожных вен, усилению отёков, ишемии и склерозу (уплотнению) тканей с дальнейшим формированием трофических язв.
Диагностика тромбофлебитов
Для уточнения диагноза, кроме клинических проявлений, необходимо использование дополнительных методов лабораторного и инструментального исследования. Целью становится подтверждение факта наличия тромба в просвете вены, определения протяжённости его, оценка риска отрыва от стенки с дальнейшим продвижением по кровяному руслу.
Для этого используется:

1. Исследование крови на факторы свёртывания (фибриноген; толерантность плазмы к гепарину; антиплазминовая активность плазмы; определение времени тромбообразования, агрегационная способность тромбоцитов и др.).
2. Исследование сосудов с помощью ультразвуковых методов: доплерография и дуплексное ангиосканирование вен.
3. Рентгенологические методы с помощью контраста и без его: компьютерная томография, КТ-ангиография.
4. Радионуклидная диагностика с помощью радиоактивного изотопа йода (I 131) и меченного фибриногена (Тс 99).
Лечение тромбофлебитов
Лечение в домашних условиях и амбулаторно допускается в случаях поражения поверхностных сосудов стопы и голени, кисти и предплечья.
В этих случаях активный режим больного сохранён. Рекомендовано местное воздействие холода с нанесением на поражённый участок мази гепарина, троксевазина. Для уменьшения болезненности и величины отёка, конечности придают возвышенное положение. В дополнение к этому, назначается приём внутрь противовоспалительных препаратов, вазотоников (эскузан, анаверол, венорутон). При вовлечении в воспаление окружающей ткани (перифлебиты), назначают антибиотикотерапию. После стихания острой фазы, широко используют методы физиотерапии для профилактики осложнений и минимизации остаточных явлений (магнитотерапия, импульсные токи). Для достижения покоя поражённой зоне, рекомендуют не слишком тесное эластическое бинтование.
Лечение тромбофлебита глубоких вен и при массивном поражении поверхностных, должно производиться только в стационаре.
Для экстренного оперативного вмешательства существуют показания в виде прогрессирующего тромбоза (как поверхностных, так и глубоких вен) с угрозой развития тромбоэмболических осложнений. В этих случаях производят эмболэктомию из различных доступов.
Иногда в силу тяжести состояния больного и наличия серьёзных сопутствующих заболеваний, производят вспомогательные операции:
1. Парциальная окклюзия магистральной вены с помощью ее пликации.
2. Имплантация интракавального зонтичного фильтра.
Эти методы вмешательства снижают риск развития тромбоэмболических осложнений.
В случае, когда тромбофлебит осложнился местными воспалительными процессами, производят их санацию, путём вскрытия, иссечения, дренажа. Если гнойный процесс наиболее выражен в стенке вены, производят её удаление.
При развитии гангрены с угрозой возникновения сепсиса, производят ампутацию конечности.

Консервативное лечение в стационаре, к уже описанным лекарственным средствам (противовоспалительные препараты, антибиотики), дополняется применением новокаиновых блокад для активизации коллатерального кровообращения, приёмом нестероидных противовоспалительных препаратов.
Широко используют назначение дезагрегантных средств (реополиглюкин, трентал).
Под контролем показателей свёртывания крови назначают антикоагулянты. Возможна гирудотерапия при наличии противопоказаний к приёму антикоагулянтов.
Проводят массивную десинтоксикационную терапию вплоть до «искусственной почки».
Прогноз
Напрямую зависит от локализации, обширности процесса, своевременности начатого лечения, возраста больного и наличия сопутствующих заболеваний.
Тромбофлебит нижних конечностей – это заболевание, при котором происходит воспаление венозных стенок, в результате чего в их просвете образуются тромбы (сгустки крови). Чаще всего болезнь затрагивает поверхностные вены ног, но иногда воспалительный процесс развивается в области глубоких вен.
Исследования показали, что у 20% пациентов тромбофлебит поверхностных вен развивается одновременно с тромбозом глубоких вен.
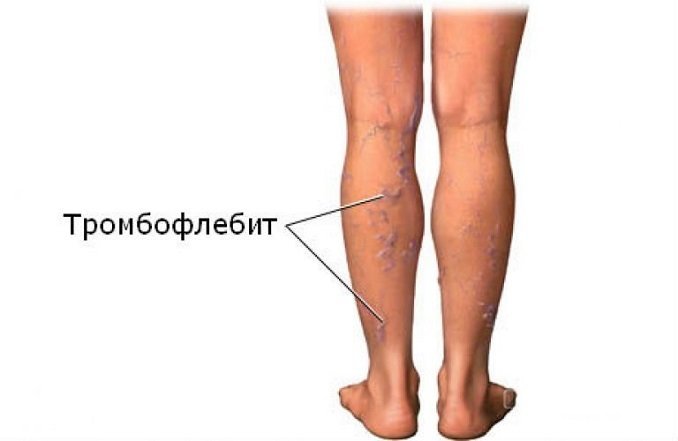
Виды тромбофлебита нижних конечностей
В зависимости от поражения вен диагностируется:
- Тромбофлебит поверхностных вен.
- Тромбофлебит глубоких вен.
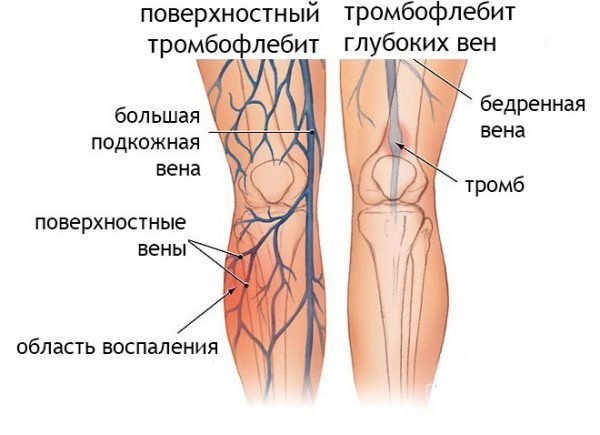
По характеру течения различают следующие формы заболевания:
- Острая (гнойная, негнойная).
- Подострая.
- Хроническая.
Также выделяется обострение хронического тромбофлебита.
В зависимости от причины заболевания можно выделить:
- Инфекционный тромбофлебит, который развивается как осложнение различных заболеваний, вызванных патогенными микроорганизмами.
- Асептический тромбофлебит, возникающий на фоне варикозного расширения вен, травм или сердечно-сосудистых заболеваний.
Причины тромбофлебита нижних конечностей
К факторам, которые влияют на развитие тромбофлебита нижних конечностей, относят:
- Варикозное расширение вен. Возникает в результате недостаточности венозных клапанов и нарушения кровотока.
- Замедление тока крови. Причиной его становятся заболевания, в результате которых происходит сгущение крови, изменение формы эритроцитов или повышение вязкости плазмы (тромбоцитемия, полицитемия, серповидно-клеточная анемия, криоглобулинемия, миеломная болезнь). Также свертываемость крови повышается при недостаточном употреблении жидкости в жаркую погоду или при чрезмерном употреблении алкоголя.
- Инфекционные заболевания. В стенки вен инфекция может проникать из воспаленных окружающих тканей или перемещаться с током крови или лимфы. Развитию болезни способствует грипп, скарлатина, туберкулез, флегмона, рожа, тонзиллит, кариес.
- Травмы. Причиной возникновения болезни могут стать переломы конечностей или ушибы.
- Эндокринные заболевания или нарушения обмена веществ.
- Бесконтрольный прием оральных контрацептивов.
- Наследственная предрасположенность.
Симптомы тромбофлебита нижних конечностей
К признакам тромбофлебита нижних конечностей относят:
- Болезненные ощущения по ходу вен, усиливающиеся после физической нагрузки или подъема по лестнице.
- Покраснение кожных покров в области пораженных вен. Кожа становится блестящей с синюшным оттенком.
- Умеренный отек.
- Уплотнение и болезненность вен (обнаруживаются при пальпации).
- Повышение температуры тела до 37–38 °С, озноб.
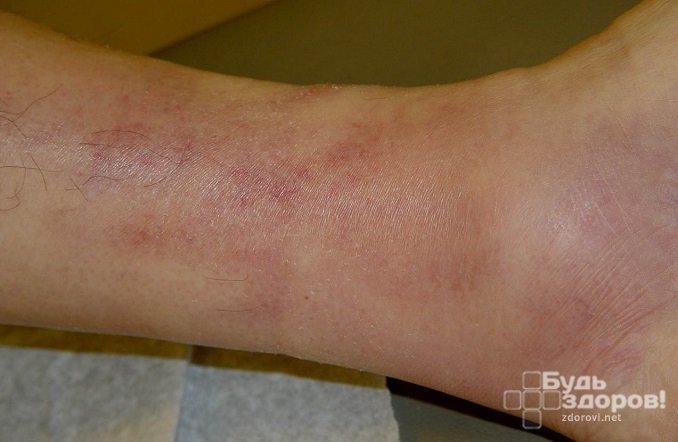
При правильном и своевременном лечении выздоровление наступает в течение 2–4 недель. Иногда симптомы тромбофлебита нижних конечностей наблюдаются на протяжении нескольких месяцев, что указывает на переход заболевания в подострую или хроническую стадию.
На острый тромбофлебит глубоких вен могут указывать следующие симптомы:
- Внезапное повышение температуры до 38–39 °С.
- Болевые ощущения в пораженной конечности, усиливающиеся при кашле.
- Сильный отек.
- Напряжение в конечности. На ощупь она холодная, имеет бледный, синюшно-мраморный оттенок.
- Боль при пальпации внутренней поверхности ноги в области лодыжки, при тыльном сгибании стопы и при сдавливании икроножных мышц рукой.
- Слабый пульс на пораженной стороне.
- Тахикардия.
- Увеличенные и болезненные региональные лимфатические узлы.
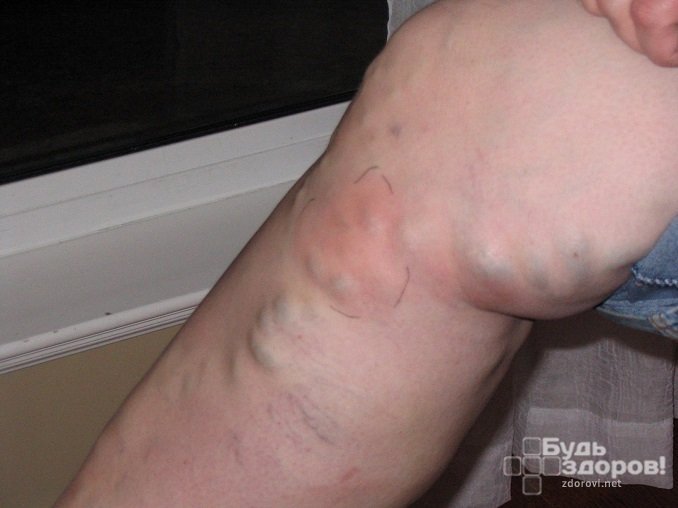
Заболевание длится на протяжении 2–3 месяцев и, в большинстве случаев, переходит в хроническую форму. При гнойной форме заболевания по ходу вен появляются флегмоны и абсцессы, сопровождающиеся сильными болевыми ощущениями и выделением гноя, попадающего в кровянистое русло.
Диета при тромбофлебите нижних конечностей также подразумевает нормализацию питьевого режима. В сутки (при отсутствии отеков) нужно выпивать не менее 2 литров чистой питьевой воды.
При подострой форме тромбофлебита возникают следующие симптомы:
- Ноющие боли в области пораженной конечности, которые усиливаются при физической нагрузке.
- Незначительные отеки и уплотнения по ходу вен.
- Окрашивание кожных покровов в области уплотнений в синевато-коричневый цвет.
Процесс может длиться до 4 месяцев, при этом температура тела пациента остается нормальной, и он может выполнять работу, не связанную с физическими нагрузками.
На хронический тромбофлебит поверхностных вен могут указывать следующие признаки:
- Тяжесть при ходьбе (при поражении поверхностных вен).
- Плотный тяж, выявляемый в некоторых местах при пальпации вдоль пораженной вены.
- Отек и бледность кожных покровов при длительном хождении. Ткани теряют эластичность. После сна состояние ног улучшается, а днем отек возникает вновь.
При длительном течении заболевания у пациента могут появляться трофические язвы в области голеней.
При хроническом тромбофлебите глубоких вен возникают такие симптомы:
- Постоянные тянущие и ноющие боли в области нижних конечностей.
- Отеки.
- Признаки воспалительного процесса (при обострении).
Диагностика
Для того чтобы диагностировать заболевание, используют следующие инструментальные методы:
- Допплерография и дуплексное сканирование вен (получение изображения кровеносного сосуда с помощью ультразвукового исследования).
- Соноэластография (оценка плотности тканей с помощью ультразвука).
- Компьютерная томография или ангиография (получение подробного изображения кровеносных сосудов и оценка характера кровотока).
- Рентгенография грудной клетки. Ее необходимо проводить пациентам с тромбофлебитом нижних конечностей для оценки состояния легочной артерии и предотвращения развития тромбоэмболии.
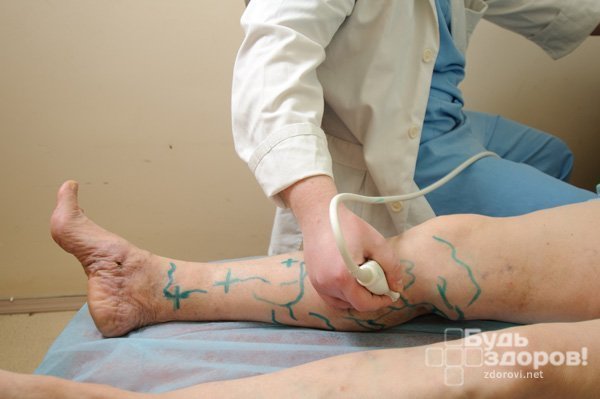
К лабораторным методам исследования при тромбофлебите нижних конечностей относят общий анализ крови, а также коагулограмму, протромбиновый индекс, агрегацию тромбоцитов и фибриноген.
Тромбофлебит поверхностных вен дифференцируют со следующими заболеваниями:
- Болезнь Винивартера – Бюргера. Заболевание поражает вены и артерии по типу мигрирующего тромбофлебита. По ходу вен возникают узелковые уплотнения, над которыми наблюдается припухшая покрасневшая кожа. Количество их постепенно увеличивается, они появляются на новых участках конечностей и груди. Болезнь хроническая, она периодически обостряется, появляются тромбы. Пульс на артериях нижних конечностей не прощупывается.
- Узелковый периартериит. Это аллергическое заболевание, при котором происходит поражение мелких сосудов. Размер их может достигать горошины, они плотные и болезненные. Постепенно они исчезают, а затем снова появляются.
- Лимфангит. Заболевание отличается от тромбофлебита тем, что по ходу воспаленных сосудов определяются узкие болезненные полосы бледно-розового оттенка, которые берут свое начало от острого гнойного процесса, расположенного в области ступни, и заканчиваются в области воспаленных, увеличенных и болезненных региональных лимфатических узлов. Уплотнение и болезненность вен отсутствует, а пациента беспокоят жжение, напряжение и зуд по ходу лимфатических сосудов.
При тромбофлебите глубоких вен нижних конечностей нужно исключить следующие болезни:
- Тромбоэмболия. Представляет собой закупорку сосуда тромбом. Она начинается внезапно, при этом возникает резкая прогрессирующая боль, бледность кожных покровов, похолодание и оцепенение больной ноги. Кожные вены спадают, а чувствительность и пульс ниже закупорки исчезают. Происходит омертвение ноги, при котором наблюдается четкая граница, располагающаяся на уровне закупорки.
- Болезнь Рейно. Возникает очень редко, симметрично поражая обе конечности. У пациента наблюдаются боль, спазм, перемежающаяся хромота после переохлаждения или сильных эмоциональных потрясений.
Лечение
Лечение тромбофлебита нижних конечностей поводят с помощью препаратов следующих групп:
- Антибиотики из группы тетрациклинов, пенициллинов или цефалоспоринов. Их назначают в том случае, когда тромбофлебит нижних конечностей вызван бактериальной инфекцией.
- Сульфаниламиды. Применяются для борьбы с патогенными микроорганизмами, на которые не действует антибиотик.
- Антикоагулянты непрямого действия. Их назначают для профилактики образования тромбов. Дозировку препаратов подбирают индивидуально в зависимости от чувствительности пациента и свертывания крови. Их нельзя назначать при наличии свежих ран, туберкулеза, болезней почек и во время менструации.
- Протеолитические ферменты. Препараты этой группы комбинируют с антикоагулянтами. Они обладают тромболитическим и противовоспалительным действием.
- Спазмолитики. Средства применяют для устранения спазма сосудов.
- Кортикостероиды. Обладают противовоспалительным действием, уменьшают отек и зуд. Их не назначают в том случае, если причиной тромбофлебита является бактериальная инфекция.
- Нестероидные противовоспалительные средства. Препараты этой группы устраняют воспалительный процесс и уменьшают боль.
- Витаминные комплексы, содержащие витамины А, Е, С, группу В, рутин. Они укрепляют сосуды, улучшают работу иммунной и нервной системы.
При остром тромбофлебите пациенту показан постельный режим с возвышенным положением ног. В большинстве случаев больному с таким диагнозом необходимо ограничить двигательную активность на 10–12 дней. Если температура тела нормализовалась, боль и ощущение мурашек исчезли, пациенту разрешают вставать.
Иногда симптомы тромбофлебита нижних конечностей наблюдаются на протяжении нескольких месяцев, что указывает на переход заболевания в подострую или хроническую стадию.
При поверхностном тромбозе, когда угроза отсоединения тромба отсутствует, строгий постельный режим показан в течение 3–5 дней.
В дальнейшем больному рекомендуют ограничить двигательную активность, бег, быструю ходьбу или поднятие тяжестей, при котором необходимо напряжение нижних конечностей.
Если тромбофлебит распространяется на большую подкожную вену до середины или нижней трети бедра, необходимо хирургическое вмешательство. Чтобы предупредить тромбоз бедренной вены, проводят перевязку по Троянову – Тренделенбургу. Если состояние пациента позволяет, пораженный сосуд удаляют.
Диета при тромбофлебите нижних конечностей состоит в полном исключении из рациона или уменьшении количества продуктов, сгущающих кровь:
- Манго.
- Бананы.
- Чечевица.
- Грецкие орехи.
- Черноплодная рябина.
- Сахар.
- Черная смородина.
- Свиная печень.
- Капуста.
- Фасоль.
- Бананы.
- Зеленый горошек.
Для разжижения крови используются следующие продукты:
- Артишок.
- Инжир.
- Овсянка.
- Малина.
- Оливковое масло.
- Льняное масло.
- Имбирь.
- Цитрусовые фрукты.
- Чеснок.

При необходимости нормализовать вес из рациона должны быть исключены жареные, соленые, острые и жирные блюда. Пищу нужно отваривать, запекать или готовить на пару.
Диета при тромбофлебите нижних конечностей также подразумевает нормализацию питьевого режима. В сутки (при отсутствии отеков) нужно выпивать не менее 2 литров чистой питьевой воды. При этом от употребления газированных напитков или алкоголя лучше отказаться.
Особенности тромбофлебита нижних конечностей при беременности
К причинам развития тромбофлебита при беременности относятся:
- Повышенная свертываемость крови.
- Повреждение сосудов.
- Остановка в просвете сосуда его содержимого.
- Уменьшение интенсивности оттока крови в результате давления увеличенной матки на подвздошные вены.
- Перегрузка подвздошных вен из-за увеличения оттока крови.
- Снижение тонуса венозной стенки.
Риск развития заболевания увеличивается в том случае, если возраст беременной более 35 лет, у нее в анамнезе более 4 родов, наблюдаются системные заболевания, или женщина длительное время принимала оральные контрацептивы.
При тромбозе глубоких вен лечение тромбофлебита нижних конечностей проводят в условиях стационара. Целью является восстановление венозного оттока крови по глубоким венам ног.
Если заболевание не представляет опасности и хорошо поддается лечению, то в зависимости от акушерской ситуации родоразрешение может быть проведено через естественные родовые пути или с помощью кесарево сечения.
Осложнения
При неправильном или несвоевременном лечении тромбофлебита нижних конечностей могут возникать следующие осложнения:
- Кожные покровы: трофические язвы, дерматиты.
- Мягкие ткани и подкожная клетчатка: флегмоны или абсцессы.
- Лимфатическая система: лимфаденит, слоновость.
- Нервная система: ишемический неврит.
- Кровеносные сосуды: тромбоэмболия, флебэктазия, кровотечение.
Прогноз
Если терапия заболевания начато своевременно, и устранены его причины, есть возможность полного излечения. В других случаях болезнь прогрессирует и может привести к инвалидности.
При глубоком тромбозе вен развивается посттромботическая болезнь. При этом происходит полное или частичное разрушение клапанного аппарата, которое приводит к венозному застою и различным трофическим расстройствам.
У 3% пациентов возникает риск легочной эмболии, приводящей к летальному исходу.
При остром тромбофлебите пациенту показан постельный режим с возвышенным положением ног.
Профилактические меры
Для того чтобы избежать развития тромбофлебита нижних конечностей, необходимо:
- Вести активный образ жизни, заниматься спортом и избегать длительного нахождения в положении сидя или лежа.
- Использовать специальные чулки, уменьшающие нагрузку, в случаях, если приходится длительное время проводить на ногах.
- Избегать обезвоживания, употреблять достаточное количество жидкости.
- Правильно питаться для того, чтобы предотвратить появление избыточного веса.
- Отказаться от вредных привычек.
- Избегать чрезмерных физических нагрузок.
- Принимать оральные контрацептивы только по назначению врача.
Видео с YouTube по теме статьи:




