 Кровянистые выделения из анального отверстия – большой повод для беспокойства, вне зависимости от характера кровотечения. Но если обнаруженная в стуле кровь имеет вид загустевших комков, то это прямая дорога к немедленному посещению врача.
Кровянистые выделения из анального отверстия – большой повод для беспокойства, вне зависимости от характера кровотечения. Но если обнаруженная в стуле кровь имеет вид загустевших комков, то это прямая дорога к немедленному посещению врача.
Причины образования тромбов и кровяных сгустков
Тромбофлебит после оперативного вмешательства часто становится причиной осложнений в виде крови комками. Заранее распознать их образование достаточно сложно, и в это самая большая опасность. Особенно это касается развития лёгочной тромбоэмболии.
Тромбофлебит — процесс воспаления сосудов и появление в их просвете кровяных сгустков. Если тромб отрывается от стенки сосуда и двигается по потоку крови, он называется эмбол. При его проникновении в лёгочную артерию развивается тромбоэмболия, просвет сосуда закупоривается кровяным сгустком. Такие осложнения очень опасны.
Тщательное соблюдение рекомендаций по разжижению крови предупреждает сгущение крови в сосудах.
Важнейшим обстоятельством, вызывающим возникновение тромбов в сосудах считается малая подвижность пациента. Ток крови в венах существенно замедляется, кровообращение нарушается. Например, после травмирования конечности и наложения гипса.
На процесс образования тромбов, с последующим кровотечением со сгустками, влияют:
- возраст пациента (от 40 и старше);
- превышающий норму показатель свертываемости крови;
- продолжительная неподвижность больного;
- высокие стадии ожирения;
- заболевание сахарным диабетом;
- расширенные, в результате развития варикоза, вены;
- злокачественные опухолевые образования;
- патологии сердечно-сосудистой системы, включая инфаркты и болезни сердечной недостаточности;
- воспалительные процессы в кишечной полости;
- продолжительное употребление эстрогенов;
- травмы и переломы костей таза и нижних конечностей.
Образование тромба – показатель сбоя в системе кроветворения. Образовавшийся кровяной сгусток застывает в просвете сосуда и может полностью перекрыть просвет артерии или вены.
Почему выходят сгустки из заднего прохода?
Обычно, пациенты стесняются рассказывать о своих болезнях в области заднего прохода. К врачам обращаются неохотно, когда ситуация достаточно усложняется и не может быть разрешена без помощи специалиста. Даже кровь в кале и невозможность самостоятельно рассмотреть причину кровотечения, не делают их сговорчивее.
А ведь совсем рядом с анусом находится копчик – сосредоточение нервных окончаний и узлов. Его воспаление может привести к страшнейшим болям с непрогнозируемым исходом. И это помимо более вероятных причин.
Появление сгустков крови из заднего прохода вызывается такими причинами:
- Запоры. В области заднего прохода располагается достаточно развитая сеть кровеносных сосудов. При воспалительных процессах образуются специфические узлы, сформированные из сгустков крови. При разрывах, в результате сильных потуг, они и вызывают кровотечения. Очень часто у женщин после родов кровяные сгустки появляются именно по этой причине.
- Геморрой.
- Анальная трещина.
- Выпадении прямой кишки.
- Язвенные изъявления в ЖКТ.
- Полипы в кишечнике.
- Раковые опухоли прямой кишки.
- Колиты.
- Дивертикулез.
- Проктит.
Вне зависимости от причины, нельзя ждать, пока проблема устранится сама собой. Необходимо лечить пациента, пока его состояние не ухудшилось до необратимых последствий.
Диагностические мероприятия
При выявлении комков крови в стуле нужно обратится к проктологу. Врач проведет ряд диагностических процедур, которые укажут причину кровотечения.
- Осмотр. Выявляется внешний характер кровяных сгустков и их локализация. По объёму выделений и их интенсивности врач может судить о причине.
- Исследование кишечника. Если внешний осмотр результатов не дал, то проктолог обследует кишечник изнутри. Если потребуется отправит на рентген или УЗИ.
- Анализ кала. Исследование кала на яйца глистов, позволяет разобраться с еще одной причиной кровотечения из ануса.
- Анализ крови. Помогает прояснить ситуацию с заболеваниями внутренних органов.
После обследования врач поставит диагноз и назначит курса лечения.
Лечение
Лечение рассматриваемой болезненного состояния проходит в двух направлениях: избавление от патологии вызвавшей кровотечении и мероприятия по разжижению крови.
Медикаментозное
- Препаратов для рассасывания кровяных сгустков:
- Альтеплаз;
- Стрептокиназ;
- Урокиназ;
- Тенектеплаз;
- Средств для разжижения крови и образования кровяных сгустков в последующем:
- Аспирин;
- Гепарин;
- Курантил;
- Таблеток, обладающих противовоспалительным действием (их можно использовать после назначения антибиотиков или параллельно с ними):
- Кетофен;
- Ибупрофен;
- Лекарств дли купирования спазмов и уменьшения боли:
- Но-Шпа;
- Спазмолгон;
- Внутривенно, капельницей, вводится физраствор с глюкозой или аскорбиновой кислотой, которые разжижают кровь;
- Постельный режим обязателен, особенно после операции, больной должен носить специальное бельё.
Хирургическое вмешательство
Назначаются такие процедуры:
- Тромбоэктомия — сгусток крови устраняется из сосуда посредством хирургического вмешательства;
- Эндоваскулярная операция — сгустки крови устраняются введением в сосуд зонда и характерного катетера;
- Радиоволновая терапия — сгустки крови разрушаются радиоволнами, в сосудочный просвет вводится катетер с радиоволновой головкой.
Назначение конкретного типа хирургического вмешательства определяется степенью тяжести состояния больного и его общим состоянием. Решающее слово в данном вопросе за лечащим врачом.
Профилактика
Мероприятия по предупреждению образования кровяных сгустков следующие:
- Минимизация времени неподвижности пациента. Особенно после операционного вмешательства пациента часто вынуждают садиться уже на следующий день. Это помогает восстановлению нормального потока крови, в том числе и венозной.
- Упражнения лечебной физкультуры. Больному назначается посильная нагрузка, предлагается сгибать стопы, поднимать ноги. Гимнастика помогает преодолеть застой венозной крови.
- Использование компрессионного белья.
- Назначение профилактических лекарств, например: Эликвиса или Продакса. Курс составляет от двух до пяти недель.
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
Причины
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Характеристики кровотечения
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
 свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
Наиболее распространенные причины
Геморрой
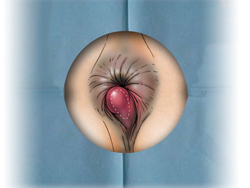 Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Анальная трещина
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
Полипоз толстого кишечника
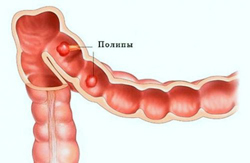 Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
Колоректальный рак
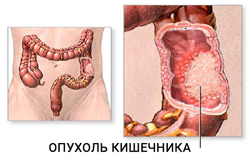 Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулярная болезнь
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
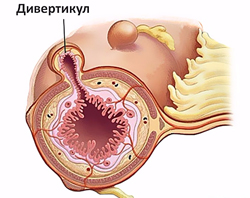 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота;- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Неспецифический язвенный колит и болезнь Крона
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Кишечные и другие инфекции
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
 Для инфекционных заболеваний характерно:
Для инфекционных заболеваний характерно:
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Псевдомембранозный колит
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
Диагностика
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
Когда нужно срочно обратиться к врачу?
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
 кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
Люди, сталкиваясь с дискомфортом в анальной области, стесняются обратиться к врачу, из-за этого на приём к специалисту попадают уже с запущенными формами патологий. Кровь из заднего прохода – один из основных симптомов тяжёлых нарушений в работе органов ЖКТ, часто проявляется при отсутствии других признаков болезни.

Кровотечение из заднего прохода часто является следствием проблем с пищеварением
Почему идёт кровь из заднего прохода?
Кровянистые ректальные выделения появляются в начале или после завершения дефекации, следы крови разного оттенка присутствуют на туалетной бумаге, нижнем белье, в самих фекалиях. Чаще всего проблема возникает на фоне нарушений в работе органов пищеварительной системы, реже ректальные выделения свидетельствуют о патологиях спинного мозга, крови.
Основные причины ректальных кровотечений у взрослых:
- Геморрой. На начальном этапе периодически заметны следы алой крови на нижнем белье после туалета, кровавые частицы присутствуют и на поверхности фекалий. По мере развития патологии возникает хронический запор, сильная боль, жжение, беспокоит дискомфорт в процессе дефекации, в сидячем положении, во время ходьбы.
- Колит – воспаление разных отделов ЖКТ. Болезнь сопровождается появлением кровоточащих эрозий, в каловых массах присутствуют примеси крови бурого цвета, сильно болит живот.
- Анальные трещины. Незначительные порции алой крови вытекают из ануса после испражнения, сильный дискомфорт во время гигиенических процедур, при акте дефекации.
- Длительные запоры. При нерегулярном опорожнении кишечника каловые массы становятся твёрдыми, травмируют стенки заднего прохода, слизистая кровоточит.
- Полипы. Небольшие новообразования доброкачественного характера, не вызывают особого дискомфорта, анальные кровотечения наблюдаются после активных физических нагрузок, длительной ходьбы, при дефекации, патология сопровождается запорами, диареей.
- Проктит. На слизистой прямой кишки образуются язвы, развиваются сильные воспалительные процессы, кровь, слизь выходит вместе с калом.
- Гастрит любого происхождения. Обильные анальные кровотечения, кал имеет нормальную консистенцию, после употребления тяжёлой пищи болит желудок.
- Язвенная болезнь. Стул чёрный, внешне напоминает дёготь, из ануса вытекает много тёмной крови.
- Дивертикулез. Образуются карманы на слизистой кишечника, во время опорожнения они травмируются, выделятся фекалии, смешанные с тёмной кровью. Беспокоит сильная боль в нижней части живота с левой стороны, незначительным повышением температурных показателей.
- Рак прямой кишки. В кале периодически присутствуют тёмные или ярко-красные сгустки крови, на начальных этапах неприятные ощущения отсутствуют, позже кровь течёт даже без стула.
- Болезнь Крона , неспецифический язвенный колит – аутоиммунные патологии, сопровождаются образованием эрозий, анальными кровотечениями, испражнения чёрные или обильные кровянистые.
- Варикоз пищевода – обильное выделение тёмных кровяных сгустков из ануса, стул болезненный, чёрный, понос. Заболевание сопровождается изжогой, постоянным ощущением тяжести в желудке, слабостью. Патология развивается при циррозе печени, гепатите, гельминтозах, после употребления больших доз алкоголя.
- Лейкемия , наличие тромбов в брыжейке. Симптомы – ухудшение состояния волос и ногтевых пластин, озноб, кровавый стул, появление синяков разного размера, кровотечений.
Нередко выделения с примесями крови из анального отверстия возникают при ВИЧ-инфекции, сифилисе, ректальной гонорее, генитальном герпесе – на фоне сильного снижения иммунитета быстро прогрессируют все заболевания ЖКТ.
У мужчин анальные кровотечения иногда свидетельствуют о запущенном простатите – патологические выделения проникают в кал из протоков предстательной железы. Дополнительные проявления – дискомфорт при опорожнении мочевого пузыря, боль в паху, слабость, проблемы с эрекцией.
Ректальные кровотечения у женщин
У женщин анальные кровотечения диагностируют чаще, нежели у мужчин, проблема возникает при беременности, после родов из-за увеличения массы тела, больших нагрузок на сосуды, сдавливания внутренних органов, гормональной перестройки.
У женщин кровотечения из ануса часто происходят во время беременности
Кровотечения из ануса перед месячными, кровь в моче – признак обширного эндометриоза, патологический процесс разрастания тканей может затронуть кишечник, мочевыделительную систему.
Помимо основных заболеваний, спровоцировать появление кровотечений из заднего прохода могут интенсивные физические нагрузки, занятие анальным сексом.
Женщинам легко спутать влагалищные и ректальные кровотечения, чтобы понять, откуда именно течёт кровь, после опорожнения кишечника внимательно изучите фекалии в унитазе.
Причины ректальных выделений у детей
Основная причина появления крови из ануса у ребёнка – царапины, микротрещины заднего прохода. Проблема возникает на фоне запоров дефицита жидкости, когда кал твёрдый, при затяжном сильном поносе. Разновидности кровянистых выделений из ануса у детей можно рассмотреть на фото.

Ярко-красный цвет кала признак кишечных инфекций

Примеси крови со слизью признак пищевой аллергии
Причины:
- лактазная недостаточность – стул неустойчивый, грудничок плохо набирает вес, страдает от сильных колик, каловые массы жидкие, пенистые, окрашены в зелёный цвет, в них присутствуют кровянистые вкрапления;
- пищевая аллергия – выделяется слизь с кровью, кал имеет пенистую консистенцию, дополнительно появляется сыпь, зуд, диарея;
- заражение глистами – возникает анальный зуд, наружная часть заднего прохода краснеет и отекает, в кале присутствует незначительные частицы тёмной крови, иногда можно увидеть и самих паразитов;
- непроходимость кишечника, инвагинат – чаще всего диагностируют у детей до 2 лет, развивается на фоне врождённых аномалий, неправильного питания;
- тёмный кал – проявление внутренних кровотечений, которые возникают при гастрите, энтерите, язве, отравлении.
Незначительное выделение крови из попы – проявление острых кишечных, ротавирусных, энтеровирусных инфекций. При этом отмечают повышение температуры до 39 и более градуса, резь, спазмы в животе, рвота.
К какому врачу обратиться?
При появлении ректальных кровотечений обратитесь к проктологу, после первичного осмотра и диагностики может потребоваться консультация:
- гастроэнтеролога;
- гинеколога;
- андролога;
- онколога;
- инфекциониста.
Диагностика
После сбора анамнез врач проводит пальпацию заднего прохода, после чего назначает анализы, которые помогут точно выявить причину анальных выделений.
Для установления причин выделений из ануса сдают кал, мочу и ряд других анализов
Методы диагностики:
- клинический анализ крови – проводят для определения степени тяжести воспалительного процесса, выявления проявлений анемии;
- копрограмма – анализ позволяет выявить скрытую кровь, яйца гельминтов;
- ирригоскопия – рентген кишечника с использованием контрастного вещества;
- гастродуоденоскопия – изучение состояния органов ЖКТ при помощи эндоскопа, иногда сразу проводят прижигание эрозий;
- ректоскопия, колоноскопия – осмотр состояния нижних отделов ЖКТ;
- КТ, МРТ внутренних органов.
Самый информативный метод исследования – диагностическая лапароскопия, врач может провести полный осмотр брюшной полости, взять образцы тканей.
Лечение кровотечения из заднего прохода
Чтобы избавиться от анальных кровотечений, используют лекарственные препараты разных фармакологических групп, выбор зависит от причин появления выделений, степени тяжести патологии, возраста пациента. В качестве дополнительных методов терапии используют народные средства. Если консервативное лечение не способствует улучшению самочувствия, назначают операцию.
Лекарства
Чем лечить кровотечения из прямой кишки:
- противоварикозные препараты – Антистакс, Троксерутин, Детралекс, улучшают отток венозной крови, назначают при геморрое;
- кровоостанавливающие препараты – Тромбин, свечи Релиф, Нео-анузол;
- средства для регенерации повреждённых тканей – суппозитории с прополисом, облепиховым маслом;
- ректальные свечи – Проктозан, Натальсид, помогают при анальных трещинах;
- слабительные препараты – Сенаде, Мукофальк, назначают при длительных запорах, что позволяет избежать появления анальных трещин;
- средства против поноса – Энтерол, Энтерофурил;
- обезболивающие препараты – Ибупрофен, Найз;
- антациды – Ренни, Омез, устраняют изжогу, уменьшают повреждение кишечника;
- кортикостероиды – Преднизолон, назначают при аутоиммунных заболеваниях;
- антибиотики – Цефотаксим, Ципролет, необходимы при кишечных инфекциях;
- противопаразитарные препараты – Вермокс, Декарис.

Вермокс — противопаразитарный препарат
При обильной кровопотере развивается авитаминоз, чтобы его устранить, принимайте витамины B6, B12, C, фолиевую кислоту.
Для усиления терапевтического действия лекарств назначают физиопроцедуры – электрофорез с медикаментами, УВЧ, магнитотерапия, дарсонваль, лазерная терапия.
Народные средства
Методы нетрадиционной медицины помогут устранить воспаление, кровотечение в анальной области, ускорить процесс восстановления тканей, но применять их лучше в комплексе с лекарственными препаратами.

Смешайте тысячелистник с крапивой и пейте перед едой
Как остановить кровяные выделения из ануса:
- Смешайте в равных пропорциях тысячелистник и крапиву, залейте 1 ст. л. сбора 220 мл воды, томите смесь на паровой бане 15 минут. Принимайте по 15 мл лекарства трижды в сутки.
- Залейте 25 г измельчённого водяного перца 100 мл спирта, уберите в холодильник на 14 суток, процедите. Растворите 30 капель настойки в 100 мл воды, принимайте раз в 8 часов.
- Заварите 1 ст. л. почечуйной травы 400 мл кипятка, оставьте в закрытой посуде на ночь, процедите. Полученный настой выпейте в течение дня за 3 приёма.
- В 150 мл засахаренного мёда добавьте 30 мл сок алоэ и 15 г сливочного масла, сформируйте свечи, заморозьте. На протяжении 8-10 дней ставьте по 1 суппозиторию перед сном.
- Залейте 3 ч. л. измельчённых соцветий ромашки 200 мл кипятка, охладите до комфортной температуры. Используйте настой для компрессов при наружных кровотечениях, для клизм при внутреннем геморрое.
Хирургическое вмешательство
Неотложная операция необходима при тяжёлых формах геморроя, внутренних кишечных кровотечениях, при наличии полипов, опухолей злокачественного характера, обширных дивертикул.
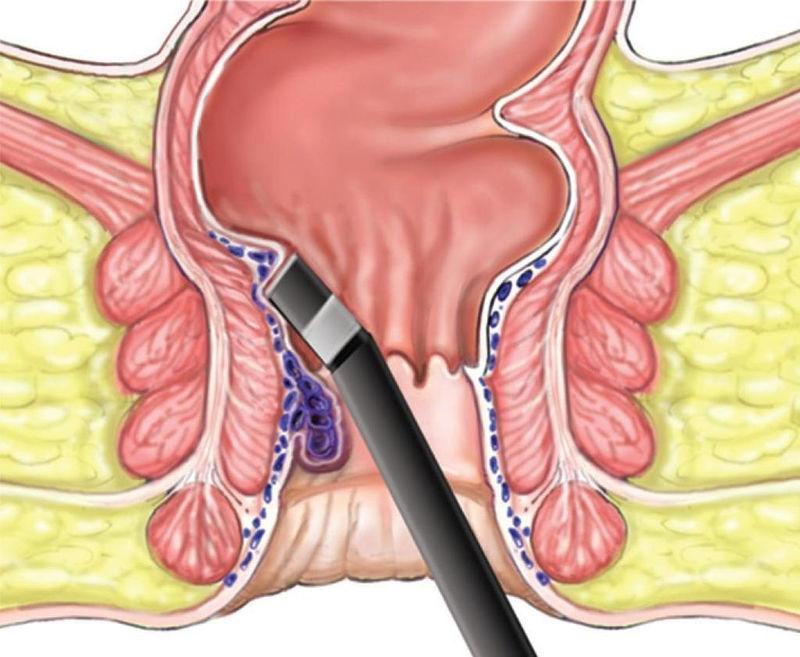
Хирургическое вмешательство происходит при сложных случаях геморроя и других серьёзных проблемах
Виды операций при геморрое:
- Латексное лигирование – ножку геморроидального узла фиксируют кольцом, из-за нарушения кровотока ткани постепенно отмирают.
- Склеротерапия – в узел вводят препараты, которые способствуют уменьшению его объёма, операция эффективна при геморрое I-III степени тяжести.
- Геморроидэктомия – узлы удаляют, ткани сшивают.
- Электрокоагуляция – узлы прижигают электродом, постепенно он отпадает самостоятельно.
При раке, дивертикулезе проводят иссечение поражённых тканей, с дальнейшим прижиганием или ушиванием раны. При анальных трещинах хирургическим путём устраняют спазм сфинктера. При тяжёлых формах варикоза кишечника восстанавливают венозный ток в печени.
Возможные последствия и осложнения
Длительные анальные кровотечения нередко провоцируют развитие тяжёлых, смертельных патологий.

Последствием анальных кровотечений может стать недостаток гемоглобина
Осложнения ректальных кровотечений:
- перфорация, нарушение целостности стенок кишечника, обильные внутренние кровотечения;
- перитонит;
- анемия;
- хронический спазм сфинктера, проблема сопровождается сильным болевым синдромом, что значительно затрудняет дефекацию;
- парапроктит;
- при тяжёлых формах геморроя развивается тромбоз, некроз тканей.
Профилактика
Чтобы снизить риск появления кровотечений из заднего прохода, нормализуйте стул, избегайте запоров и частого опорожнения кишечника.
Как избежать кровотечений из заднего прохода:
- употреблять достаточное количество продуктов с клетчаткой, кисломолочной продукции, чернослива – эти продукты предотвращают запоры;
- соблюдать питьевой режим;
- отказаться от употребления алкоголя, напитков с кофеином;
- ограничить в рационе количество сладостей, выпечки;
- вести активный образ жизни, при сидячей работе делать небольшую гимнастику каждый час;
- контролировать вес.
Небольшое кровотечение из заднего прохода – не повод для беспокойства, временами кровь появляется после травм, запора, при приёме некоторых лекарств. Но если стул с кровью стал беспокоить очень часто, носит продолжительный характер, пройдите тщательное обследование. Без правильного лечения болезни приобретают хронический характер, сопровождаются осложнениями, что может стать причиной летального исхода.
Оцените статью 



 (2 оценок, средняя 5,00 из 5)
(2 оценок, средняя 5,00 из 5)




