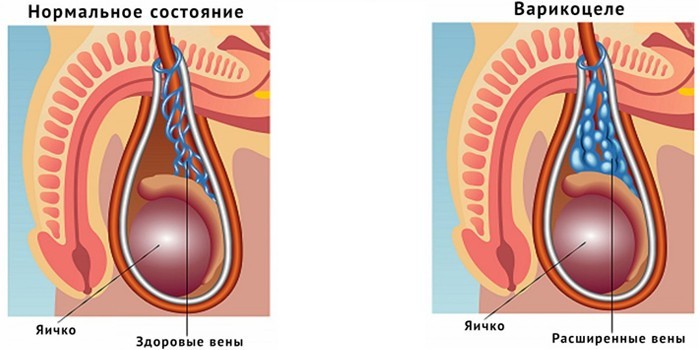
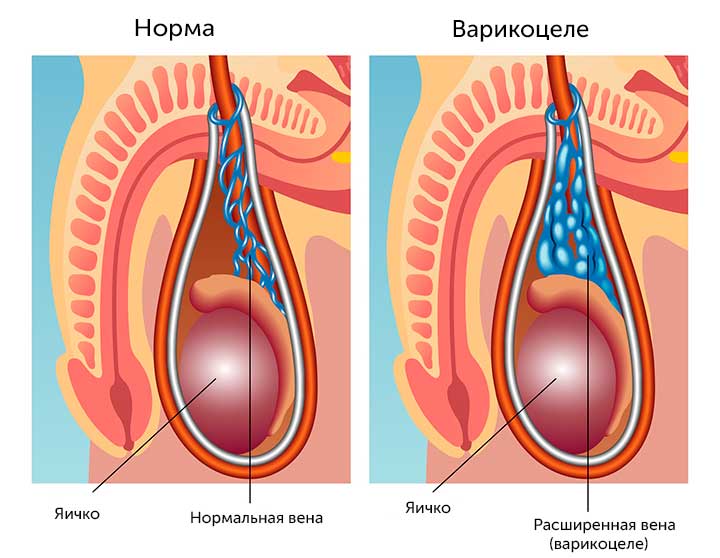
Варикоцеле представляет собой серьезные нарушения в функционировании мужской репродуктивной системы, сопровождающиеся варикозным расширением вен яичка. Статистика отмечает значительный процент обнаружения у мужчин этой патологии – около 30 %.
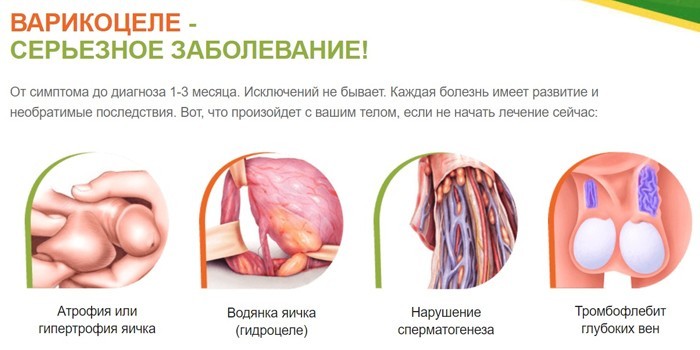
Жалобы пациентов на дискомфортные ощущения в области мошонки, а также заметное уменьшение одного яичка и снижение его функции требуют незамедлительного устранения патологического нарушения.
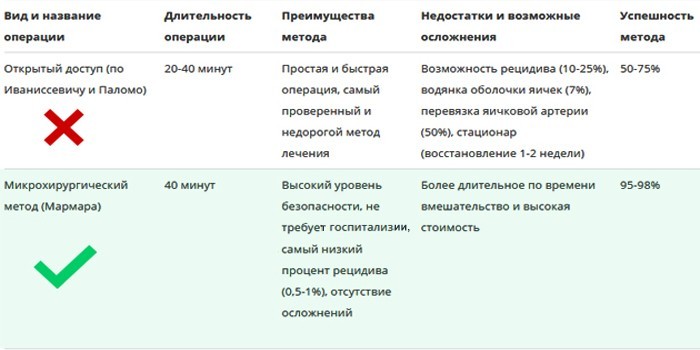
Операция Мармара при варикоцеле признана наиболее щадящим вариантом коррекции патологии. Среди ее положительных характеристик отмечается отсутствие негативных проявлений, что является основанием для признания ее самым эффективным и надежным методом лечения заболевания.
Когда необходима операция
Мнения специалистов сводятся к тому, что хирургическое вмешательство с применением метода Мармара следует проводить всем пациентам, достигшим восемнадцатилетнего возраста, если диагностирована патология яичек.

Такое состояние сопровождается варикозом вен, располагающихся в зоне гроздевидного сплетения яичка.
Среди основных признаков отмечаются:
- Присутствие боли в области мошонки. Незначительные тянущие ощущения постепенно становятся интенсивнее, что характерно для позднего этапа патологического процесса. На этой стадии вены не только легко пальпируются, но даже хорошо заметны при визуальном осмотре.
- Дискомфортные проявления в яичке, такие как тяжесть, исчезают, если мошонка приподнимается или ей придается горизонтальное расположение. Усиливается такое состояние во время ходьбы.
- Плохие показатели спермограммы, указывающие на вероятность нарушения детородной функции.
- Эта микрохирургическая операция проводится только при условии отсутствия хронических заболеваний в стадии обострения. Поэтому перед хирургическим лечением проводится тщательное обследование пациента, исключающее вероятность проявления осложнений.
Подготовка пациента
Перед проведением операции врач назначает пациенту следующие стандартные лабораторные и инструментальные исследования:
- биохимическое исследование крови;
- электрокардиограмму;
- спермограмму;
- общий анализ крови и мочи;
- тестирование на сифилис, гепатит, ВИЧ-инфекцию;
- консультацию анестезиолога.
Методы диагностического обследования зависят от состояния больного, возрастных особенностей и предполагаемого объема хирургической процедуры.
Другие подготовительные этапы
Учитывая все факторы риска, специалисты при подготовке пациента прибегают к использованию таких средств, как:
- Антибактериальные или противовоспалительные препараты, исключающие вероятность развития воспалительного процесса в области проблемного органа. В этом случае прием лекарств назначают за 7-10 дней и прекращают за 4-5 суток до оперативного вмешательства.
- С целью предотвращения возможного кровотечения вместо этих препаратов назначаются гепариновые низкомолекулярные средства.
- Последний прием пищи разрешается не позднее чем за 10-12 часов до операции.
- Также вечером следует тщательно побрить зону, подвергающуюся оперативному вмешательству.
Обязательным компонентом подготовительного этапа является заключение узких специалистов о разрешении на проведение операции, если имеют место хронические заболевания.
Противопоказания
Операция Мармара, как и другие виды хирургического вмешательства, откладывается на время и переносится до момента исключения факторов, способных негативно повлиять на исход процедуры и стать причиной осложнений. Это:
- воспаление мочеполовых путей;
- инфекционные процессы;
- период на протяжении 6 месяцев после перенесенного инфаркта, инсульта;
- прохождение терапевтического курса по поводу болезней внутренних органов;
- острые респираторные вирусные инфекции, грипп.
Среди противопоказаний особо отмечается прием препаратов, понижающих свертываемость крови.
Виды анестезии
При выборе метода анестезии учитываются пожелания пациента. Однако предпочтение отдается способу, который является наиболее целесообразным согласно его состоянию:
- Общий наркоз позволяет провести операцию в состоянии сна пациента. Последний приходит в сознание после завершения манипуляций хирурга.
- Спинальная анестезия действует только на нижнюю часть тела. Обезболивающая инъекция вводится в позвоночник.
- Анестезия местного воздействия предусматривает обезболивание только инвазивной зоны.
Врачи отдают предпочтение последнему методу. Он легче переносится организмом.
Пациенту внутривенно вводится Мидазолама гидрохлорид (противоэпилептическое средство) и Фентанила цитрат (сильнодействующий обезболивающий препарат).
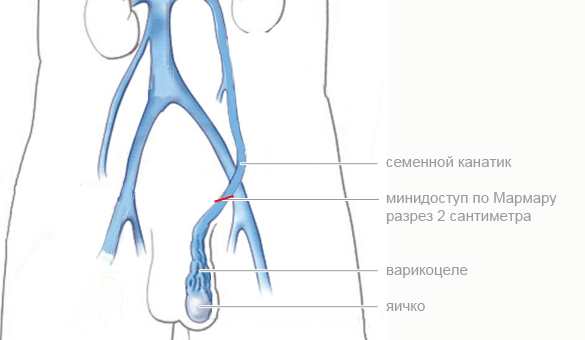
Ход хирургической манипуляции
Разрез выполняется в субингвинальная зоне (область пахового кольца). Она выявляется методом пальпации. Сюда подкожно вводится Маркаин и Лидокаин, используемые с целью усиления обезболивающего эффекта.
Метод Мармара предусматривает использование таких этапов техники выполнения операции, как:

- Рассечение ткани на участке субпахового кольца. Разрез составляет не более 3 см. Впоследствии такой маленький послеоперационный шов, покрытый волосяным покровом, абсолютно не виден.
- Следующий шаг – выведение наружу семенного канатика. Он фиксируется у края открытой ранки во избежание повреждения.
- Затем выделяются вены яичка, перевязываются крупные сосуды. Техника проведения операции предусматривает использование специальных линз, что в значительной мере повышает точность манипуляций хирурга и исключает вероятность травмы артерий и нервов.
- Обработка инвазивного участка производится раствором Папаверина гидрохлорида, способствующего устранению спазмов в гладкой мускулатуре.
- Заключительный этап процедуры – установление дренажного выпускника.
Операция проходит не более 35 минут, после чего больного отвозят в палату. Учитывая состояние и желание пациента, его выписывают домой уже через 4-5 часов после операции. Иногда госпитализация продолжается 2-3 суток.
Восстановление
Длительность реабилитации в послеоперационный период во многом зависит от выполнения пациентом указаний и рекомендаций врача.
Прооперированному по возвращении домой Специалисты советуют:

- ограничить двигательную активность даже в случае прекрасного самочувствия;
- первые 2-3 дня рекомендуется постельный режим;
- затем желательно совершать небольшие прогулки на свежем воздухе;
- до полного заживления раны (около 7-9 дней) ее нельзя мочить.
- по истечении этого периода показаться врачу.
- секс после операции не допускаются в течение 3-4 недель;
- исключаются любые физические нагрузки.
Для снятия болевых ощущений, которые могут наблюдаться некоторое время, можно принимать обезболивающие препараты. Их обязательно назначает врач.
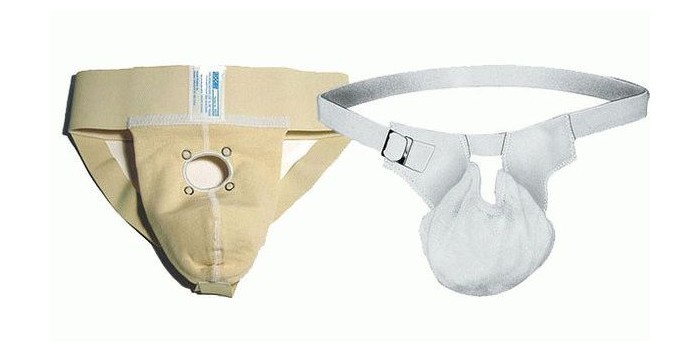
Рекомендуется использование специального бандажного устройства – суспензория, обеспечивающего спокойное состояние мошонки и защищающего ее от неосторожного воздействия. Это также предотвращает натяжение тканей и способствует быстрому заживлению раны.
Как долго длится реабилитация?
Полное восстановление мошонки происходит в течение 6-7 месяцев. В это время необходимо придерживаться некоторых ограничительных правил:
- Не перегружать организм физической и сексуальной активностью. Следует отметить, что первые интимные контакты могут сопровождаться болевыми ощущениями, которые со временем проходят.
- Избегать перегрева.
- Исключить такие нагрузки, как бег, велосипедная езда. Активные занятия спортом возможны не ранее чем через 6-9 месяцев после операции.
- Отказаться от посещения сауны, солярия и длительного отдыха в ванной. Душ и плавание в бассейне не окажут вреда.
Соблюдение этих правил в значительной мере ускорит восстановительный процесс. При отсутствии осложнений через 6 месяцев перестают прощупываться вены мошонки яичка, что говорит о полном выздоровлении.
Существует вероятность более длительной реабилитации – до 9-10 месяцев.
О детородной функции
Через 3-5 месяцев рекомендуется сделать спермограмму. В ходе исследования будет выявлена состоятельность оплодотворительной функции сперматозоидов.
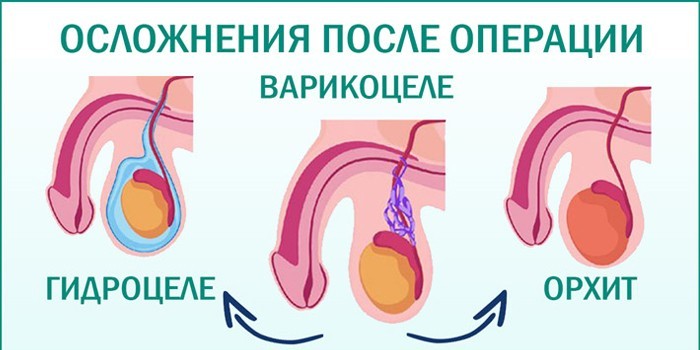
Возможные осложнения
Следует отметить, что возникновение негативных проявлений наблюдается очень редко. Среди них отмечается вероятность:
- жалоб пациента на то, что болит яичко, наблюдается его отек, но эти явления со временем проходят без лечения;
- незначительного подъема температуры после операции;
- воспаление ранки, являющееся следствием инфицирования, легко поддается устранению с помощью приема антибиотиков;
- водянка яичка, которая лечится постоянным ношением бандажа.
Достаточно редким исключением считается рецидив после операции — припухлость вен. Это является следствием особенностей строения сосудистой системы пациента.
Преимущества и недостатки метода
Среди бесспорных преимуществ отмечается:
- отсутствие серьезных осложнений;
- мизерный шов;
- короткое пребывание в больнице;
- быстрая реабилитация.
Еще один несомненный плюс — отсутствие необходимости в общем наркозе. Это исключает вероятность возникновения осложнений после него.
К недостаткам относятся такие факторы, как:
- вероятность возникновения болевых ощущений после операции;
- зависимость исхода от точности действий хирурга и применяемой техники;
- высокая цена.
Средняя стоимость операции составляет в рублях 30 000 — 50 000. В ней учитывается возможность пребывания пациента в больнице в течение 24 часов. Сюда же входит оплата за местную анестезию и наблюдение хирурга в послеоперационный период на протяжении двух недель.
Метод Мармара при варикоцеле признан наиболее щадящим и безопасным. С его помощью проблемы, связанные с дисфункцией яичка, устраняются легко, сравнительно быстро и с минимальным проявлением побочных проявлений.
Микрохирургическое вмешательство по методу Мармара – эффективный способ лечения варикоцеле. Операция по перевязке патологически расширенной вены тестикул проводится через небольшой надрез под местным нарокозом. Это снижает риск послеоперационных осложнений, позволяет больному быстро восстановиться.
Варикоцеле и причины его возникновения
Заболевание представляет собой варикозное расширение вен мошонки с нарушением питания яичек, их теплорегуляции. Это приводит к атрофии органа, уменьшению или прекращению выработки сперматозоидов, бесплодию. Причины варикоцеле:
- генетическая предрасположенность;
- снижение просвета вен;
- заболевания почек;
- повышение внутрибрюшного давления;
- длительное половое воздержание;
- занятия спортом, связанные с подъемом тяжестей;
- неправильный образ жизни.



Показания и противопоказания операции
Варикоцеле не всегда лечится хирургическим путем. На начальной стадии врачи прибегают к выжидательной стратегии. Пациенту рекомендуют здоровое питание, отказ от алкоголя, снижение физических нагрузок. Показания для лечения варикоцеле по Мармару:
- возникновение болей в области мошонки на фоне патологии (в том числе при половом акте, мочеиспускании);
- первичное или вторичное бесплодие у мужчины;
- подростковая форма болезни;
- выраженная асимметрия мошонки, видимое набухание вен (эстетические факторы).
Противопоказания метода Мармара:
- инфекционные заболевания в подостром и остром периоде (в том числе простуда, ОРВИ);
- декомпенсация сопутствующих экстрагенитальных, сердечных патологий;
- нарушение свертываемости крови, употребление антикоагулянтов;
- полугодовой период после инсульта или инфаркта миокарда;
- сезонная аллергия.
Плюсы и минусы операции по Мармару
Преимущества хирургического метода Мармара:
- высокая точность манипуляций, сниженный риск рецидивов и осложнений заболевания;
- небольшой размер надреза и шва;
- короткий период госпитализации;
- снижение вероятности развития инфекционных процессов;
- отсутствие общего наркоза и связанных с ним осложнений.
Недостатки операции по методу Marmar:
- высокая стоимость процедуры;
- использование местной анестезии, сопровождающейся болевыми ощущениями до и после вмешательства;
- высокая зависимость качества лечения от выбранной техники и квалификации хирурга.



Как подготовиться к оперативному вмешательству
Перед хирургическим лечением методом Мармара для исключения противопоказаний пациент проходит такие обследования:
- общий анализ мочи;
- флюорография;
- исследование крови на сифилис, ВИЧ, гепатиты В и С;
- спермограмма;
- общий и биохимический анализ крови;
- электрокардиография (ЭКГ);
- исследование крови для определения времени коагуляции.
При инфекционных процессах, соматических заболеваниях хирургическое вмешательство откладывается до улучшения состояния здоровья мужчины. Для подготовки к операции по методу Мармара рекомендуется побрить зону промежности и лобка, воздержаться от приема пищи и жидкости за 12 часов до процедуры.
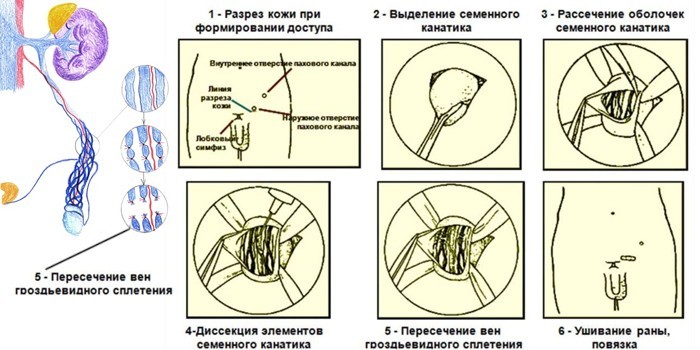
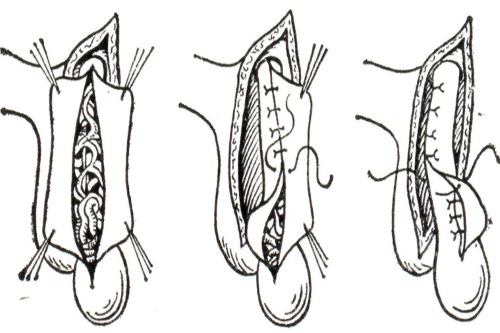
Этапы и техника проведения операции по Мармару
Длительность процедуры около 40 минут. Операция Мармара при варикоцеле проводится по схеме:
- Пациенту вводят местный наркоз. Для снятия тревоги применяется премедикация седативными препаратами. В некоторых случаях прибегают к использованию спинальной анестезии. Пациент остается в сознании во время операции, но не испытывает боли.
- Чуть ниже пахового кольца хирург делает небольшой разрез длиной 2,5-3 см. На этом участке семенной канатик располагается близко к поверхности. Рассекается кожа, жировая клетчатка, подлежащая фасция. Ткани разводятся мини-ретракторами, сосуды прижимаются, затем врач осушает рану.
- Поднимающая яичко мышца отодвигается, под нее вводят вторую порцию анестезии.
- Выделенный семенной канатик фиксируют на двух держателях. Манипуляция предотвращает его перегиб и пережатие.
- Хирург выделяет вены, перевязывает с помощью шелковых нитей сосуды диаметром от 2 мм, пересекает их.
- Операционное поле орошают раствором гидрохлорида Папаверина, проверяют отсутствие кровотечений.
- Проводят пробу Вальсале. Пациента просят напрячься, зажать нос, закрыть рот и попытаться выдохнуть. Проба помогает определить, остались ли незамеченные сосуды.
- Проводят контрольную проверку операционного поля.
- Ткани ушивают послойно, используя рассасывающийся шовный материал. В случае применения нерассасывающихся нитей пациента информируют об этом. Накладывают стерильную повязку.
Послеоперационный период
После микрохирургической процедуры по Мармару пациенту выдается больничный лист на срок 7-10 дней. Это время необходимо для заживления тканей, компенсации кровообращения в мошонке. При наложении нерассасывающихся швов, их снимают через 7-10 дней. Перед этим нужно обрабатывать прооперированную зону, проводить перевязки. В период затягивания раны после процедуры по Мармару рекомендуется:
- ограничить физические нагрузки, не поднимать тяжести;
- воздержаться от половой жизни;
- носить суспензорий (специальный бандаж) при необходимости;
- принимать обезболивающие при возникновении дискомфорта;
- отказаться от ношения тесного или синтетического нижнего белья.
Если у мужчины не наблюдается проблем с желудочно-кишечным трактом, коррекция режима питания после вмешательства по Мармару не требуется. При нарушениях работы пищеварительной системы нужно употреблять мягкую, нежирную еду.
В этот период нужно соблюдать ряд рекомендаций:
- избегать чрезмерных нагрузок;
- снизить сексуальную активность;
- не допускать перегрева;
- отказаться от бега на длинные дистанции, езды на велосипеде;
- ограничивать прием ванны, посещение бани, солярия, сауны;
- для гигиены использовать душ.
Возможные осложнения
Операция по Мармару редко вызывает негативные последствия. Возможные осложнения в период восстановления:
- отек яичка;
- воспалительные и инфекционные процессы;
- подтекание крови из послеоперационной раны;
- аллергическая реакция на шовный материал, проявляющаяся чувством жжения;
- водянка яичка.
Необходимость врачебного контроля
В большинстве случаев у пациентов не возникает проблем после операции по Мармару. Причины срочного обращения к врачу:
- увеличение температуры тела выше 37,5 С;
- нарастание распирающей боли в мошонке, ее распространение на низ живота;
- продолжительное покраснение, отечность;
- резкое увеличение мошонки в размерах;
- выделение из разреза бурой или зеленоватой слизи;
- неприятный запах из послеоперационной раны;
- резкое ухудшение общего состояния;
- интоксикация (тошнота, рвота, головная боль, ощущение слабости в мышцах).
Видео
Операция Мармара, или субингвинальная микрохирургическая варикоцелэктомия, направлена на лечение варикоцеле. Цель хирургического вмешательства — остановить ток крови по расширенным венозным сосудам. Для выполнения операции необходимо наличие микроскопа и специального инструментария для микрохирургической процедуры. Удаление варикоцеле проводит флеболог-хирург или уролог.
Показания к проведению хирургического вмешательства
Субингвинальная микрохирургическая варикоцелэктомия предназначена исключительно для варикоцеле — заболевания, при котором расширяются венозные сосуды гроздьевидного сплетения. Патологический процесс в некоторых случаях может затрагивать внутреннюю семенную вену. Сосудистая болезнь наблюдается у 15% мужской популяции. При этом у 35% мужчин патология характеризуется появлением первичного бесплодия, у 75-80% сопровождается вторичной формой бесплодия. Из-за такой статистики варикоцеле называют главной причиной бесплодия у мужчин.
Варикоцелэктомия Мармара проводится при следующих показаниях:
- наличие симптоматической картины патологии: боль и неприятные ощущения в мошонке;
- развитие олигоспермии, характеризующейся низким содержанием сперматозоидов;
- импотенция в течение 2 и более лет;
- невозможность завести детей у семейной пары, этиология которой неизвестна и не объясняется другими причинами.
Варикоцелэктомия назначается подросткам мужского пола с прогрессирующей функцией яичек, если заболевание подтверждается результатами нескольких урологических исследований.
Медицинские специалисты не рекомендуют проводить хирургическую операцию при отсутствии симптоматической карты варикоцеле и при нормальной спермограмме у бесплодных мужчин.
Преимущества метода
В отличие от других методов лечения заболевания, включая способ Иваниссевича, технология Мармара обладает рядом следующих преимуществ:
- Минимальный риск получения травмы: врач делает только один надрез длиной 1 см от основания полового органа. Чтобы добраться до необходимого венозного сосуда, хирург углубляет разрез на 2–4 см.
- Благодаря микроскопу хирург может точно перевязать вены, не иссекая близлежащие нервные окончания, лимфоузлы и артериальные сосуды. После проведения операции пациент не теряет чувствительности.
- Низкая вероятность возникновения рецидивов венозного расширения.
- В ходе хирургического вмешательства нет необходимости проникать в брюшную полость. Врач не рассекает брюшину, чтобы получить доступ к паховому каналу. Медицинский специалист разрезает ткани послойно.
- Восстановление после операции длится не более 48 часов. При этом мужчина не остается в отделении дольше 3–4 часов после проведения операции.
- При необходимости хирург в ходе проведения операции может одновременно перевязать как кремастерную, так и внутреннюю семенную вену. Возможна перевязка ингвинальных коллатералей и венозного сосуда направляющей связки яичка без проведения дополнительной операции.
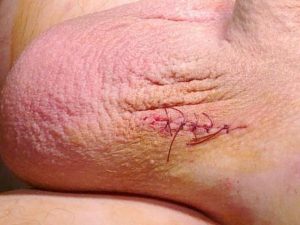
После восстановления тканей в области операции практически не видно зарубцевавшихся шрамов. Так как разрез осуществляется в месте выхода семенного канатика, то послеоперационный след будет находиться под нижним бельем. Такое расположение рубца позволяет скрыть косметические дефекты.
В ходе клинических исследований было выявлено, что после микрохирургического вмешательства репродуктивная функция у мужчин восстанавливается в 3–4 раза чаще, чем при проведении других хирургических методов лечения варикоцеле.
Подготовка к операции
Оперативное вмешательство по технике Мармара требуется проводить в амбулаторных условиях или в стационаре. Перед проведением операции пациент должен пройти обследование, включающее следующие этапы:
- сдача общего анализа крови для определения уровня гемоглобина и группы крови;
- проверка функциональной активности почек и печени;
- сдача мочи на общий анализ;
- прохождение электрокардиограммы — необходимо для определения электрической активности миокарда и выявления сердечных патологий.
Больные, которым операция назначена для восстановления фертильности, обязаны пройти спермограмму.
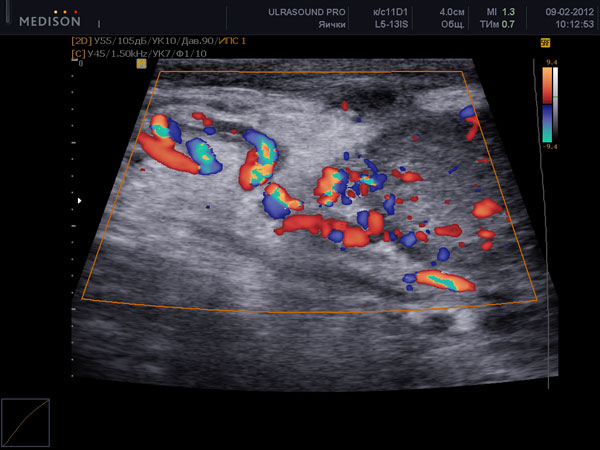
Пациент должен пройти ультразвуковое обследование (УЗИ), чтобы выявить стадию заболевания — степень расширения венозных сосудов. Уточнение полной клинической картины необходимо для установки дальнейшего алгоритма лечения.
Существует несколько рекомендаций, которые помогут правильно подготовиться к проведению оперативного вмешательства:
- Необходимо проинформировать терапевта, хирурга и анестезиолога о всех принимаемых медикаментозных и гомеопатических препаратах, средствах народного лечения. Некоторые медикаменты способны повысить вероятность возникновения кровотечений. Кроме того, пациент может принимать препараты, фармацевтически несовместимые со средствами для общего наркоза. Такое негативное взаимодействие может привести к летальному исходу, поэтому необходимо оповещать врачей о принимаемых препаратах заранее.
- При приеме медикаментов, разжижающих кровь (Варфарин, ацетилсалициловая кислота, Клопидогрель), нужно проинформировать лечащего врача о проведении операции. Кардиолог поможет произвести правильную отмену лекарственных средств.
- Перед посещением стационара рекомендуется принять душ. Нельзя использовать дезодоранты, лосьоны или одеколоны.
- В день проведения хирургической операции нельзя принимать пищу и пить воду. На следующие сутки можно пить бульон и чай. Если отсутствует тошнота и рвотные позывы, рекомендуется расширить рацион.
- Нужно снять украшения, пирсинг и контактные линзы.
- При осуществлении операции в амбулаторных условиях пациент должен попросить родственников или членов семьи после окончания процедуры отвести его домой.
Техника выполнения
Сублингвинальную микрохирургическую варикоцелэктомию разработал и представил доктор Мармар. Оперативное лечение можно проводить под местным или общим наркозом в зависимости от клинической картины патологии. После начала действия анестезии хирург на 1–3 см разрезает кожу в паховой области ниже паховой связки.

Надрез необходимо углубить до достижения семенного канатика, который выводят наружу. Под ним располагаются идущие по паховому каналу расширенные сосуды, которые врач перевязывает с помощью микроскопа. Хирург останавливает развивающееся кровотечение и возвращает семенной канатик на место. Швы накладываются послойно до полного закрытия раны.
Реабилитация
После окончания операции необходимо соблюдать постельный режим. На следующий день пациенту разрешается вставать и осторожно ходить на короткие расстояния. В лежачем положении требуется делать физические упражнения для икроножных мышц каждые 60 минут. Ходьба и физическая активность снижают риск тромбообразования в венах нижних конечностей.
В послеоперационный период возможно появление умеренной боли и неприятных ощущений. Для облегчения состояния можно совершить следующие действия:

- попросить врача назначить нестероидные противовоспалительные препараты: Ибупрофен, Кеторолак;
- каждый час в течение 20 минут можно прикладывать лед к мошонке через тканевую марлю, сложенную несколько раз;
- в горизонтальном или сидячем положении необходимо приподнимать мошонку на подушку или полотенце, чтобы снизить уровень дискомфорта и предупредить развитие отека (мошонку необходимо расположить так, чтобы она находилась на одном уровне с передней поверхностью бедер);
- в течение первой недели после хирургического вмешательства рекомендуется надевать специальный бандаж, который при ходьбе и занятиях физическими упражнениями поможет снизить уровень дискомфорта и будет поддерживать орган.
Стерильную повязку необходимо менять каждый день. Швы можно снимать через 6–7 дней. Душ можно принять только по прошествии 48 часов после хирургической процедуры. При этом нельзя направлять струю воды на рану. В реабилитационный период нельзя поднимать тяжести весом 5 кг и более, стоять в течение длительного времени. Через неделю допускается занятие легкими физическими нагрузками. На работу можно выходить через 3 дня после операции. Половая жизнь восстанавливается в течение 1–2 недель.
Возможные осложнения
После хирургического вмешательства существует риск появления следующих осложнений:
- инфицирование в месте разреза;
- уменьшение размеров яичка со стороны проведения варикоцелэктомии;
- скопление серозной жидкости между тканями яичка;
- продолжающееся бесплодие;
- рецидив варикоцеле;
- сохранение болевого синдрома;
- тромбоз глубоких вен в нижних конечностях с возможным развитием легочной эмболии;
- появление болевого синдрома в мошонке у пациентов, у которых до хирургического вмешательства данного симптома не было.
Микрохирургическая техника Мармара позволяет снизить вероятность появления осложнений при лечении варикоцеле.
Заключение
После варикоцелэктомии у 65–70% мужчин с расширением вен в мошонке улучшились показатели спермограммы. При этом около 60% пациентов смогли вылечиться от бесплодия и зачать ребенка. Микроскопическая перевязка пораженных вен отличается наибольшей безопасностью среди ряда оперативных вмешательств при лечении варикоцеле.
Надрез в области паха позволяет избежать рассечения мышц. В результате снижается послеоперационная боль, сокращается время операции и реабилитации. Благодаря микроскопу можно четко идентифицировать пораженные вены, за счет чего снижается риск развития рецидива. При визуализации изображения на микроскопе хирург может определить расположение артерий и лимфатических узлов, поэтому исключается их случайная перевязка и механическое повреждение.




