Патологическое состояние, при котором наблюдают критическое снижение уровня тромбоцитов в крови, называют тромбоцитопенией. Оно может развиваться в качестве самостоятельного заболевания или указывать на наличие других проблем со здоровьем. Данная патология чаще всего возникает или в дошкольном возрасте, или после 40 лет. Также она чаще диагностируется у представительниц прекрасного пола. Обычно на каждых три больных женщины заболевает только один мужчина.
Как происходит процесс образования тромбоцитов?
Тромбоциты являются важными компонентами крови. Это плоские пластинки размером 2 мкм, которые лишены ядер. Они чаще всего имеют округлую или овальную форму. Процесс образования тромбоцитов происходит в красном костном мозге. Клетками, из которых они формируются, являются мегакариоциты.

Предшественники тромбоцитов имеют относительно большие размеры. Данные клетки полностью заполнены цитоплазмой и имеют специальные длинные отростки. В процессе развития и созревания небольшие части мегакариоцитов отделяются от него и поступают в кровоток. Именно из их отростков формируются тромбоциты. Каждый мегакариоцит является источником для 2-8 тыс. данных клеток крови.
Процесс развития тромбоцитов контролируется специальным гормоном – тромбопоэтином. Он образуется в некоторых внутренних органах человека – печени, почках, мышцах скелета. Тромбопоэтин попадает в кровь, при помощи которой разносится по всему телу и проникает в красный костный мозг. Именно там данный гормон стимулирует выработку тромбоцитов. Когда количество этих клеток достигло оптимального уровня в крови, концентрация тромбопоэтина также снижается. Поэтому данные вещества в организме человека имеют обратную взаимосвязь.

У взрослых длительность жизни тромбоцита небольшая – около 8 суток. На протяжении всего этого периода данные клетки циркулируют по всему периферическому кровотоку и выполняют поставленные функции. По истечении 8 суток наблюдается значительное изменение структуры тромбоцитов. В результате они захватываются селезенкой и устраняются из кровотока.
Для чего необходимы тромбоциты человеку?
Тромбоциты – это чрезвычайно важные клетки крови. Они исполняют много функций, к которым относят:
- активное участие в процессе остановки кровотечения. Если происходит повреждение какого-либо сосуда в крови, тромбоциты активируются моментально. Они провоцируют выделение серотонина. Данное вещество вызывает спазм сосудов. Также на поверхности тромбоцита появляется большое количество отростков. С их помощью они способны соединиться с поврежденным сосудом и друг с другом. В результате наблюдается образование пробки, которая останавливает кровотечение. Данный процесс в зависимости от тяжести разрушения стенок сосуда может занять от 2 до 4 минут;
- питание сосудов. После повреждения их стенок тромбоциты выделяют специфические вещества, которые способствуют активному возобновлению тканей.

Причины развития тромбоцитопении
Существует множество причин тромбоцитопении, на основании чего производится классификация данного заболевания. Разделение данного патологического состояния также производят с учетом механизма его возникновения.
Поэтому существуют следующие типы тромбоцитопении:
- патология потребления;
- продуктивные нарушения;
- тромбоцитопения распределения;
- заболевание разведения;
- наследственная патология;
- тромбоцитопения разрушения.

Наследственная тромбоцитопения
Причины возникновения заболеваний данной группы – генетические мутации. К самым распространенным патологиям, которые приводят к тромбоцитопении, относят:
- аномалия Мея-Хегглина. Данное заболевание передается ребенку от больных родителей. Оно возникает из-за нарушения образования тромбоцитов из клеток-предшественниц – мегакариоцитов. Их число значительно меньше, чем должно быть. При этом размер тромбоцитов в несколько раз превышает допустимую норму и составляет около 6-7 мкм. Также при наличии данной аномалии отмечают нарушение процесса образования лейкоцитов. Данные клетки обычно имеют неправильную структуру, а их число гораздо ниже нормы;
- синдром Вискотта-Олдрича. При наличии данного наследственного заболевания наблюдают образование в красном костном мозге аномальных тромбоцитов. Они имеют небольшие размеры – около 1 мкм. Из-за нарушения структуры тромбоциты очень быстро попадают в селезенку, где разрушаются. В результате срок их жизни уменьшается до нескольких часов;

- синдром Бернара-Сулье. Данное заболевание считается аутосомно-рецессивным, поэтому оно может появиться только у того ребенка, у которого оба родители являются носителями дефектных генов. Первые неприятные симптомы обычно появляются еще в раннем возрасте. Они связаны с образованием патологически измененных тромбоцитов, которые имеют относительно большие размеры (6-8 мкм). Данные клетки неспособны выполнять своих функций и подвергаются быстрому разрушению в селезенке;
- амегакариоцитарная тромбоцитопения врожденного характера. Данное заболевание проявляется практически после рождения ребенка, у которого оба родители являются носителем дефектного гена. Оно развивается из-за того, что клетки-предшественницы тромбоцитов нечувствительны к гормону тромбопоэтину;
- TAR-синдром. Это довольно редкое заболевание наследственного характера, которое, кроме тромбоцитопении, характеризуется полным отсутствием лучевых костей.

Продуктивная тромбоцитопения
Продуктивная тромбоцитопения возникает, если по каким-либо причинам происходят нарушения образования тромбоцитов в костном мозге. В данном случае говорят о гипоплазии мегакариоцитарного ростка. Тогда красный костный мозг неспособен выработать за сутки около 10 процентов тромбоцитов от общего количества. Это необходимо для возобновления их нормального уровня в крови человека. Тромбоциты имеют небольшую продолжительность жизни, именно поэтому возникает такая необходимость.
Продуктивная тромбоцитопения может возникнуть в таких случаях:
- апластическая анемия. Данное состояние сопровождается стремительным угнетением процесса кроветворения. В результате наблюдают снижение числа всех основных клеток – тромбоцитов, лейкоцитов, лимфоцитов, эритроцитов. В некоторых случаях установить причину этого патологического состояния довольно сложно. К факторам, которые могут привести к апластической анемии и тромбоцитопении, относят неконтролируемый прием некоторых медикаментов, негативное воздействие на организм человека различных химикатов, радиацию и развитие ВИЧ-инфекции;
- миелодиспластический синдром. Такое определение актуально для целой группы заболеваний, которые имеют опухолевую природу. При наличии данной патологии наблюдается ускоренное образование клеток крови, но они при этом не проходят всех необходимых этапов созревания. В результате у человека развиваются такие нарушения, как тромбоцитопения, анемия, лейкопения. Такие негативные последствия объясняются тем, что тромбоциты и другие клетки крови неспособны правильно выполнять свои функции;

- мегалобластные анемии. Развитие данной патологии происходит, если организм человека испытывает дефицит некоторых веществ. В результате такой нехватки нарушается процесс образования ДНК, что влияет негативным образом на весь организм человека в целом. В первую очередь страдает кровь, где деление клеток происходит активнее всего;
- острый лейкоз. Злокачественное заболевание опухолевой природы, которое поражает кровеносную систему. Наблюдается патологическое перерождение стволовых клеток, которые находятся в костном мозге. При прогрессировании острого лейкоза происходит неконтролируемое деление злокачественных структур, что негативно сказывается на состоянии всего организма. Данное заболевание приводит к стремительному уменьшению всех клеток крови;

- миелофиброз. Это хроническое заболевание, которое сопровождается появлением фиброзной ткани в костном мозге. Данный патологический процесс происходит из-за перерождения стволовых клеток. Постепенно фиброзные ткани разрастаются и полностью замещают здоровые структуры костного мозга;
- метастазы рака. Онкологические заболевания, которые сопровождаются образованием опухолей, на последних стадиях своего развития склонны к такому негативному процессу, как метастазирование. Это сопровождается распространением злокачественных процессов по всему организму. Патологически измененные клетки способны попасть практически в любой орган или ткань, где начать активно размножаться. Если они проникают в костный мозг, происходит замещение здоровых структур и изменение состава крови;

- медикаментозные средства цитостатического действия. Их используют для того, чтобы лечить опухоли различной локализации и природы. Они позволяют уменьшить рост образования, что приводит к улучшению состояния больного. К побочным эффектам данных препаратов можно отнести значительное снижение числа тромбоцитов и других клеток крови. Это происходит из-за угнетения кроветворения на фоне приема медикаментов данного типа;
- негативное воздействие некоторых препаратов. Это происходит на фоне индивидуальной непереносимости какого-либо средства, что приводит к угнетению процесса кроветворения и уменьшения числа тромбоцитов. Такими свойствами могут обладать некоторые антибиотики, диуретики, противосудорожные препараты и другие;

- радиация. При воздействии ионизирующего излучения происходит разрушение кроветворных клеток костного мозга. Это и приводит к значительному уменьшению уровня тромбоцитов и к другим негативным последствиям;
- злоупотребление алкоголем. Если в организм человека в больших количествах попадает этиловый спирт, происходит разрушение кроветворных клеток. Чаще всего такое состояние носит временный характер. Обычно после прекращения употребления алкоголя функционирование организма человека нормализуется. В таком случае число тромбоцитов и других клеток крови увеличивается до прежнего уровня.
Тромбоцитопения разрушения
Тромбоцитопенический синдром появляется из-за ускоренного разрушения тромбоцитов, что возникает на фоне развития некоторых патологических состояний. Самыми распространенными из них считаются:
- аутоиммунная или идиопатическая тромбоцитопения. Данное заболевание имеет характерную особенность – снижение уровня тромбоцитов в крови, но сохранение нормального уровня других клеток. Аутоиммунная тромбоцитопения развивается, когда организм человека в ответ на определенный раздражитель начинает вырабатывать специфические антитела. Они уникальны и имеют способность связываться с антигенами, которые находятся на поверхности тромбоцитов. Такие дефектные клетки, проходя по всему кровотоку, разрушаются в селезенке, что происходит в ускоренном темпе. Аутоиммунная тромбоцитопения характеризуется значительно сниженным сроком жизни тромбоцитов. По мере прогрессирования данного заболевания наблюдают истощение ресурсов костного мозга, что и провоцирует появление всех неприятных симптомов;
- тромбоцитопения новорожденных. Наблюдают, если на поверхности тромбоцитов плода присутствуют антигены, которых нет на клетках крови матери. В результате иммунная система женщины атакует их, поскольку иммуноглобулины класса G могут беспрепятственно проникать через плацентарный барьер;

- посттрансфузионная тромбоцитопения. Развивается при переливании крови от одного человека к другому. Эта вторичная тромбоцитопения характеризуется выработкой антител к чужеродным клеткам. Первые симптомы заболевания начинают проявляться спустя неделю после переливания крови;
- синдром Эванса – Фишера. Это аутоиммунная тромбоцитопения, которая развивается из-за образования антител к нормальным клеткам крови – эритроцитам, тромбоцитам;
- лекарственные тромбоцитопении. Некоторые медикаментозные средства могут соединяться с антигенами на поверхности тромбоцитов и других клеток крови. В результате образуются специальные антитела, приводящие к их разрушению. Обычно симптомы заболевания полностью исчезают через некоторое время. Это происходит, когда полностью разрушаются все тромбоциты, на поверхности которых были зафиксированы медикаментозные антигены;
- вирусные тромбоцитопении. Их деятельность приводит к изменению антигенов тромбоцитов, из-за чего они становятся мишенями иммунной системы.

Тромбоцитопения потребления
Такая форма тромбоцитопении характеризуется активацией тромбоцитов непосредственно в сосудистом русле. В этом случае запускаются механизмы, которые провоцируют свертывание крови. Из-за повышенного потребления тромбоцитов происходит их активная выработка. Когда причины такого негативного явления не устраняются, наблюдается истощение ресурсов костного мозга и развивается тромбоцитопения.

Преждевременную активацию тромбоцитов чаще всего провоцируют:
- ДВС-синдром. Данное патологическое состояние наблюдают при массивном повреждении тела человека, что приводит к активации тромбоцитов. Это происходит на фоне интенсивного выделения свертывающих факторов крови. Результатом данного явления становится образование большого количества тромбов. Они приводят к нарушению кровоснабжения многих органов. В свою очередь, это запускает обратный процесс. В организме человека вырабатываются вещества, которые приводят к разрушению тромбов, что проявляется сильным кровотечением. Такое состояние чаще всего заканчивается летальным исходом;
- ТТП. Тромбоцитопения развивается на фоне отсутствия в крови достаточного количества вещества, обеспечивающего процесс свертывания (простациклина). У здорового человека он вырабатывается сосудами (точнее их внутренними стенками) и регулирует процесс функционирования тромбоцитов в организме. При отсутствии достаточного количества простациклина образуются микротромбы, что провоцирует развитие многих неприятных симптомов;
- ГУС. Чаще всего имеет инфекционную природу развития, но может появиться и по другим причинам.
Тромбоцитопения распределения
В норме третья часть от всех тромбоцитов сохраняется в селезенке, и только при необходимости выделяется в кровь. Некоторые заболевания приводят к значительному увеличению данного органа. В результате в нем может храниться до 90% тромбоцитов. При этом организм человека не восполняет появившийся дефицит, что и приводит к тромбоцитопении. Данное состояние может развиваться вследствие таких заболеваний:
- цирроз печени;
- различные инфекции – туберкулез, малярия, гепатит и другие;
- алкоголизм;
- системная красная волчанка;
- опухолевые заболевания, развивающиеся в кровеносной системе.

Тромбоцитопения разведения
Данный тип тромбоцитопении развивается у пациентов стационара, у которых наблюдается значительная кровопотеря. Таким больным обычно вводят большой объем жидкости, плазмозаменителей, эритроцитарной массы, что не помогает восстановить дефицит тромбоцитов. Концентрация данных клеток может снизиться критически, что не может обеспечить нормальное функционирование системы крови.

Признаки тромбоцитопении
Симптомы тромбоцитопении разнообразны, но все они объясняются критическим снижением числа тромбоцитов в крови. В результате этого наблюдается нарушение питание стенок мелких сосудов, что провоцирует их повышенную ломкость. При воздействии на капилляры любых внешних факторов или даже спонтанно развивается кровотечение.
Поэтому наблюдают такие симптомы тромбоцитопении:
- наличие склонности к внутрикожным излияниям крови, которые называют пурпура. Человек обнаруживает у себя небольшие красные пятна. Особенно часто они появляются на участках кожи, где происходит соприкосновение с одеждой;
- кровоточивость десен;
- частые кровотечения из носа;
- наличие обильных менструаций у женщин;
- кровотечения, локализированные в желудочно-кишечном тракте. Кровь можно обнаружить в кале, рвотных массах;
- наблюдают гематурию. В данном случае в моче обнаруживают примеси крови;
- при незначительном травмировании кожи кровотечение длительное время не останавливается.

Способы лечения тромбоцитопении
При тромбоцитопении лечение производится на основании того, какие причины привели к данному заболеванию. При выявлении дефицита витаминов, различных микроэлементов назначают препараты, позволяющие восстановить такую недостачу. Если тромбоцитопения развивается на фоне приема каких-либо медикаментозных средств, необходимо отменить их, чтобы нормализовать состояние.
Если врожденная тромбоцитопения была обнаружена у новорожденного, рекомендуется придерживаться тактики выжидания. Чаще всего продолжительная ремиссия наступает уже через полгода при полном отсутствии лечения. Если происходит стремительное ухудшение состояния ребенка, ему назначают стероидные препараты.

Если тромбоцитопения развивается у взрослого, тогда без медикаментозного лечения не обойтись. В таких случаях также показана терапия при помощи стероидов. Когда после курса лечения не наступает облегчения, используют более агрессивную методику. В таких случаях производят специальную иммунотерапию, которая подразумевает внутривенное введение иммуноглобулинов в сочетании с большими дозами стероидов. Если и такое лечение не дает желаемого положительного результата на протяжении 6 месяцев, производится оперативное вмешательство по удалению селезенки.
Когда тромбоцитопения является приобретенной патологией, необходимо принять все меры для устранения основной проблемы, которая привела к данному состоянию. В особо критических случаях назначают курс лечения с переливанием тромбоцитов и приемом стероидов.
Т ромбоцитопения — это уменьшение концентрации форменных клеток крови (тромбоцитов) в результате стороннего заболевания или же как итог собственно сбоя в их выработке.
Заболевание встречается сравнительно редко. Страдает порядка 100 человек на каждый миллион населения, есть информация о большей частоте.
Летальность без лечения различна, но всегда высокая, основной причиной смерти становятся массивные кровотечения, которые обусловлены недостаточной свертываемостью.
Факторы-провокаторы множественны, задача выявления этиологии нарушения — одна из сложнейших ввиду огромного числа возможных провоцирующих факторов.
Лечение проводится в стационаре, требует немало сил и строгого соблюдение рекомендаций специалиста. От качества терапии и дисциплинированности больного зависит прогноз.
Механизм развития
Точно сказать, что становится виновником становления патологического процесса удается не сразу. Требуется немало времени на тщательную диагностику.
Несмотря на сложности в определении этиологии, патогенетические особенности и закономерности всегда примерно одинаковы.
Тромбоцитопения связана с недостаточной концентрацией форменных клеток крови при нормальной их функциональной активности. Тромбоциты, которые как раз и участвуют в становлении патологического процесса «на первых ролях» выступают своего рода склеивающим материалом-заполнителем.
Любая травма, ранение, повреждение, связанное с нарушением целостности кожи и не только проходит несколько стадий.
Самостоятельно кровотечение останавливается в результате свертываемости жидкой ткани, которая невозможна без работы тромбоцитов. Такова ключевая роль этих клеток.
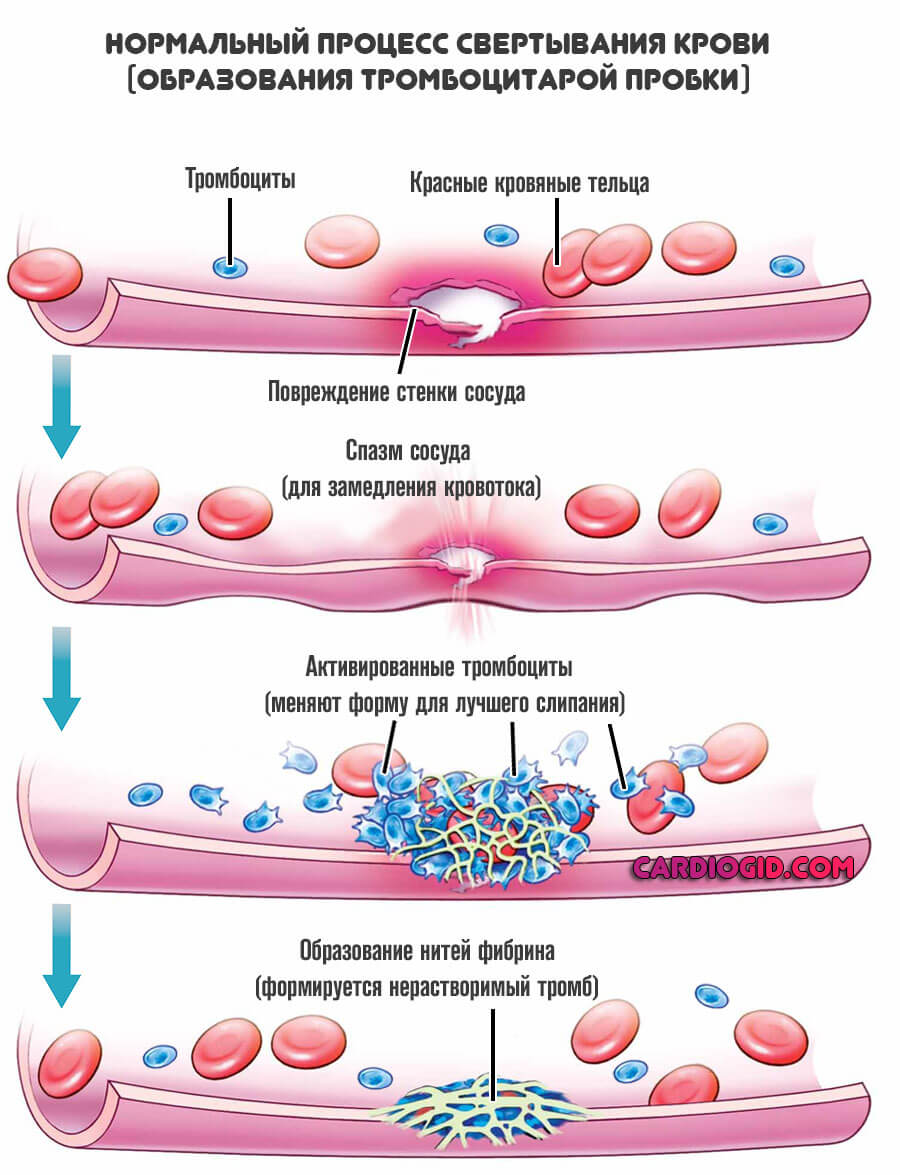
В основе механизма развития нарушения лежит группа возможных причин. Если говорить обобщенно, это:
- Врожденные особенности выработки тромбоцитов. Многие заболевания и синдромы, существующие у пациентов с момента появления на свет, провоцируют расстройства работы кроветворной системы.
Подобные патологии опасны сами по себе, а в сочетании с тромбоцитопенией становятся еще большей угрозой. Имеет место системный сбой, который вызывает фундаментальные отклонения, не поддающиеся качественной радикальной коррекции.
- Нарушение биохимического компонента синтеза или агрегации форменных клеток — наиболее частая причина тромбоцитопении. Точно сказать, что стало провокатором — трудно без диагностики, а порой и после обследований остается масса вопросов.
Обычно проблема в падении синтеза так называемых факторов свертывания, особых веществ, обеспечивающих агрегацию форменных клеток, их «слипания».
Конкретных заболеваний, вызывающих такие изменения множество: от раковых опухолей лимфатической системы, метастазов в костный мозг до инфекционных патологий.
- Невозможность нормальной свертываемости в результате воспалительного процесса. Аутоиммунные диагнозы также нередко становятся провокаторами тромбоцитопении.
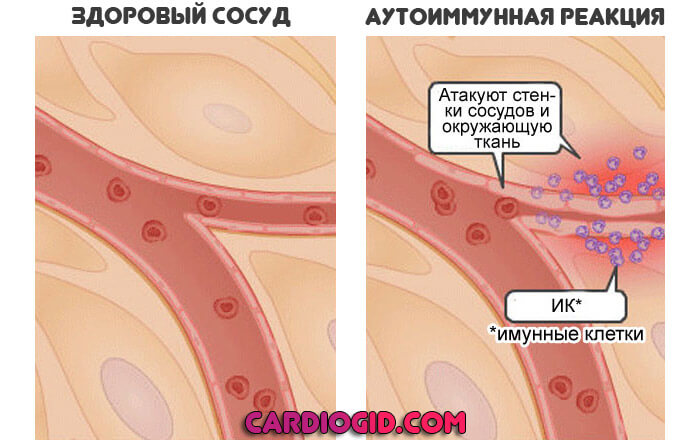
Независимо от причины, патологический процесс движется по идентичному сценарию.
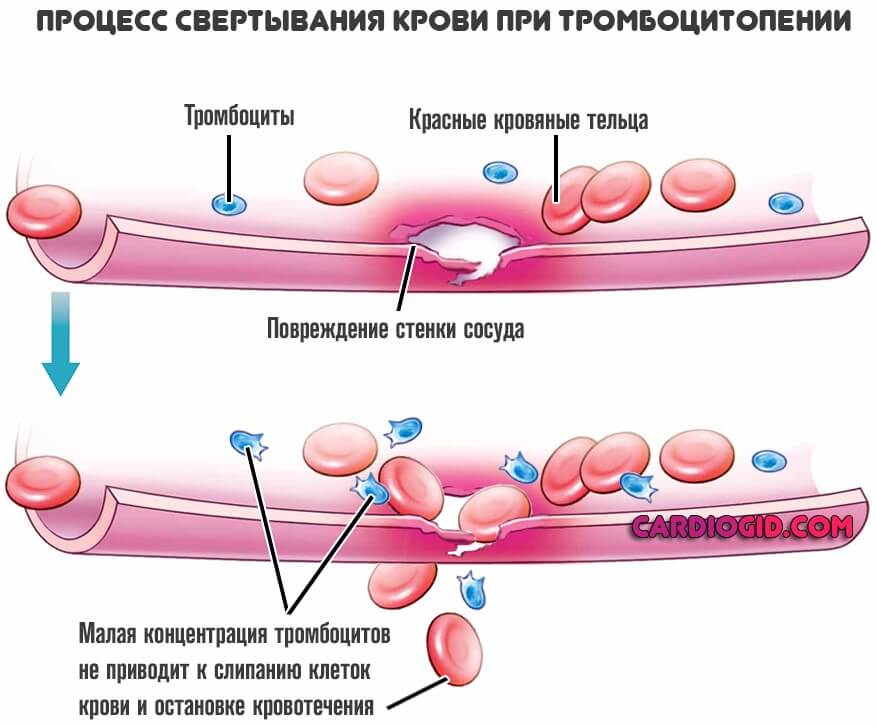
Поскольку тромбоцитов недостаточно, те клетки, что есть, не могут заменить их, обеспечить полноценное свертывание в нужный момент.
Это приводит к трансформации реологических свойств крови, ее разжижению. Повышается проницаемость мелких сосудов.
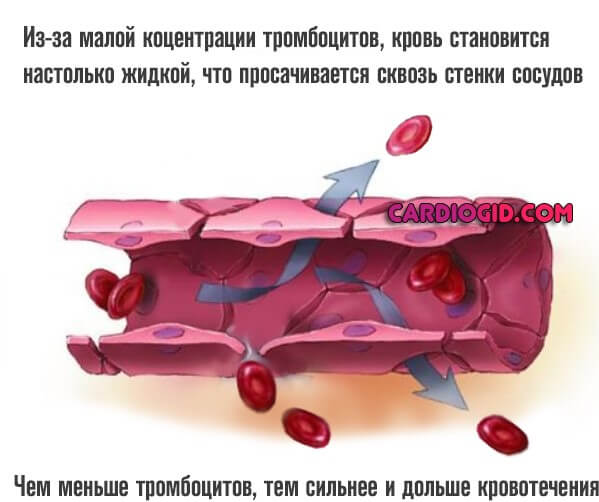
Осложнения смертельно опасны ввиду интенсивности. Речь о кровотечениях. На ранних стадиях — наружных, подкожных, мелких гематом, синяков. На поздних — летальных внутренних, спонтанных, без видимой причины.
Определение механизма необходимо для понимания путей правильного лечения, избавления пациента от подобной проблемы и улучшения перспектив.
Классификация
Подразделение тромбоцитопении проводится по группе оснований. Многие общепринятые критерии мало, о чем скажут среднестатистическому человеку. Они важны скорее для врачей и теоретиков от медицины.
По форме
Исходя из момента манифестации патологии, ее течения можно выделить такие формы:
- Острая тромбоцитопения. Характеризуется резким спонтанным началом (в буквальном смысле, вчера не было ничего, сегодня уже проблемы), длительным существованием с полной клинической картиной. Несет большую опасность для здоровья и жизни пациента. Продолжительность заболевания составляет порядка полугода, редко больше.
- Хроническая форма. Сопровождается постепенным началом, вялыми симптомами, которые, однако, сохраняются на протяжении свыше 6 месяцев и серьезно осложняют жизнь больному. Менее опасным этот вариант болезни не считается. Достаточно небольшой травмы, чтобы развилось кровотечение. Далее риски зависят от локализации повреждения.
Хроническая форма вполне может перейти в острую сейчас или потом. По этой причине рекомендуется своевременно проходить лечение расстройства.
Рассчитывать на стабильное течение не стоит, всегда есть вероятность усугубления болезни. А поскольку тромбоцитопения как таковая крайне нестабильна и агрессивна, случиться переход в острую форму может практически в считанные дни.
По стадиям
Второй способ классифицировать патологию — оценить тяжесть симптомов и изменений. Тогда можно говорить о стадировании нарушения. Выделяют 3 этапа болезни:
- 1 стадия. Как таковых отклонений пока нет. Кровотечения отсутствуют, что создает ощущение ложного благополучия. Однако патологический процесс уже взял начало. Изменения можно обнаружить случайно, по результатам общего анализа крови. Важно не пропустить момент и внимательно оценить полученные итоги исследования.
- 2 стадия. Характеризуется незначительными кровотечениями при минимальном физическом воздействии. Пока все ограничивается гематомами, крупными синяками на теле. По ходу прогрессирования размеры таких пораженных областей становятся все больше.
- 3 стадия. Сопровождается спонтанными кровотечениями, уже без любого воздействия. Нужно срочное лечение, потому как без терапии шансов на выживание нет. Даже проводимые специальные мероприятия не гарантируют успеха, вероятность благоприятного исхода порядка 15-20% или ниже. Запускать болезнь до такого крайне опасно.
По этиологии (происхождению)
Чаще всего врачам удается найти конкретного виновника, обуславливающего нарушение кроветворения или распределения тромбоцитов. Обнаруживается сложная система цепного влияния, один диагноз вызывает к жизни другой.
Чуть реже выявить конкретный патологический процесс не удается. Остается бороться с симптомами, радикальным образом помочь не получается. Это идиопатическая форма.
Важный способ классификации основан на патогенетическом механизме недостаточной свертываемости.
Выделяют группу видов:
- Скудный синтез форменных клеток. Тромбоцитов вырабатывается слишком мало, что и становится проблемой. С этой разновидностью болезни специалисты встречаются особенно часто. Отличается сложностью в излечении.
- Нарушения распределения. В этом случае имеет место сбой в регулировании количества клеток, необходимого для восстановления после полученного повреждения.
- Тромбоцитопения потребления. Организм использует чрезмерный объем структур для локализации нарушения анатомической целостности тканей. Выработка новых занимает приличное время, отсюда проблемы со свертываемостью.
- Тромбоцитопения разведения. С ней встречаются пациенты, перенесшие переливание крови. Концентрация форменных клеток падает ненадолго. Постепенно организм приходит в норму.
- Деструктивная форма. Тромбоциты разрушаются в результате определенных реакций или собственной неполноценности.
Все классификации используются для описания сути болезни.
Причины снижения тромбоцитов в крови
Среди возможных провокаторов:
- Врожденные аномалии. Многие синдромы, развивающиеся еще во внутриутробный период, сопровождаются тромбоцитопенией. Сюда относят, например, специфические анемии, болезнь Бернара-Сулье и многие другие. Такие формы патологии лечить крайне сложно ввиду фундаментальности тех изменений, что обуславливают нарушение.
- Переливание крови, плазмы. Увеличение циркулирующего в данный момент объема жидкой ткани становится причиной понижения концентрации форменных клеток почти на четверть от общей массы. Это может быть опасно. Но явление временное. Оно вполне корректируется в случае необходимости и сходит на нет само.
- Опухоли сосудов. Например, гемангиомы. Тромбоциты неправильно распределяются, в пользу обеспечения нормального существования неоплазии. Соответственно полезный объем клеток становится ниже.
- Поражение селезенки. Воспалительные процессы, опухоли. Провоцируют идентичное явление с разделением тромбоцитов и сокращением доли функциональных компонентов. Заболеваниям этого органа в особенности подвержены пациенты, злоупотребляющие алкоголем, курящие. Имеющие в анамнезе гепатит, туберкулез, ВИЧ-позитивные больные.
- Все аутоиммунные патологии так или иначе повышают риск опасных осложнений со стороны крови. В частности тромбоцитопении. Возможно экспансивное распространение процесса на соседние ткани и даже отдаленные органы.
Страдает костный мозг, ответственный за кроветворение. Красная волчанка, ревматизм, некоторые формы артрита, тиреоидит (поражение щитовидной железы) создают риски.
- То же самое касается метастазов, локализованных в костном мозге.
- Перенесенные ранее инфекционные заболевания. Или же патологии, существующие у пациента в данный момент. Особенно опасны в плане сокращения концентрации тромбоцитов герпетические поражения (от ветрянки до мононуклеоза), туберкулез, штаммы гепатита.
- Анемия, лейкоз, гемофилия. Типичные заболевания, вызывающие снижение синтеза тромбоцитов, а нередко еще и особых веществ-факторов свертывания.
- Опасность представляет облучение высокими дозами радиации или не столь большими, но на систематической основе. С подобной проблемой встречаются работники атомных электростанций, жители неблагоприятных районов, люди, несущие службу на подводных лодках. В не меньшей опасности раковые больные, проходящие курс лучевой терапии.
- Недостаток витаминов и полезных веществ также может сыграть свою роль. Особенно дефицит B12 или такого элемента как железо становятся причиной снижения тромбоцитов в крови.
- Сравнительно редко виновником может стать тромбоз , склонность к подобным процессам. Из-за повышенного «расхода» форменных клеток.
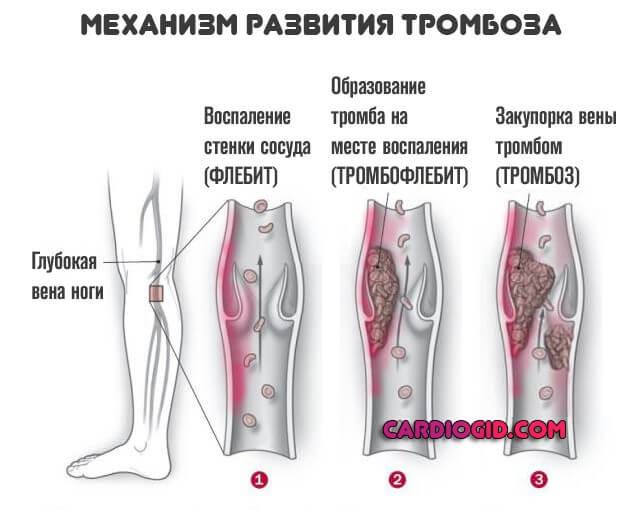
Встречается заболевание у беременных женщин, пациенток в период менструации. Это нормальное явление, оно физиологично, хотя не лишним будет следить за состоянием здоровья, на случай выхода процесса за рамки нормы.
Причины тромбоцитопении в основном связаны с работой иммунитета, эндокринной, кроветворной системами. Но вариантов так много, что быстро обнаружить исходную проблему трудно.
Симптомы
Клиника зависит от тяжести патологического процесса. Типичные проявления у взрослых и детей таковы:
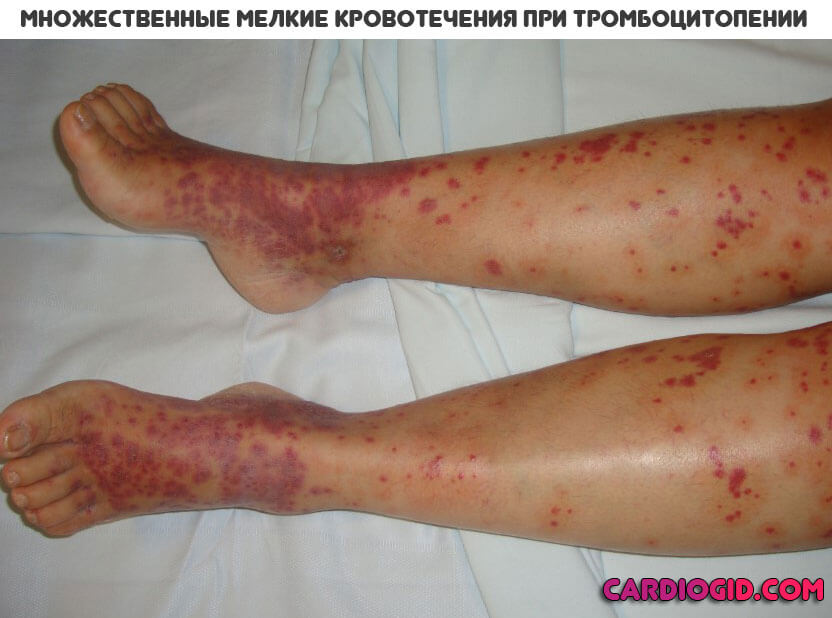
- Геморрагическая сыпь характерный симптом тромбоцитопении. Выглядит, как красные пятна, небольшие язвы насыщенно алого цвета на коже. Это результат мелких кровоизлияний. Формируются целые очаги, которые хорошо заметны. Типичная локализация — нижние конечности, живот, пах. Чуть реже руки и лицо.
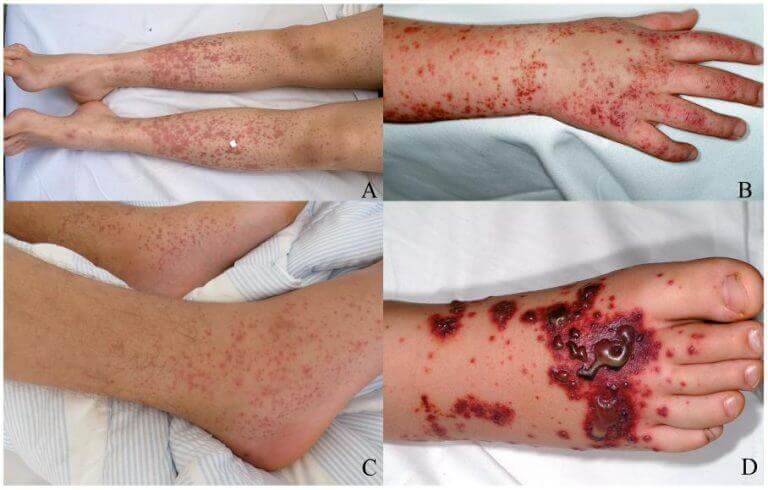
- Образование синяков. Гематомы сначала небольшие, затем достигают серьезных размеров, вплоть до охвата четверти-трети конечности. Это тревожный признак, указывает он на прогрессирование нарушения.
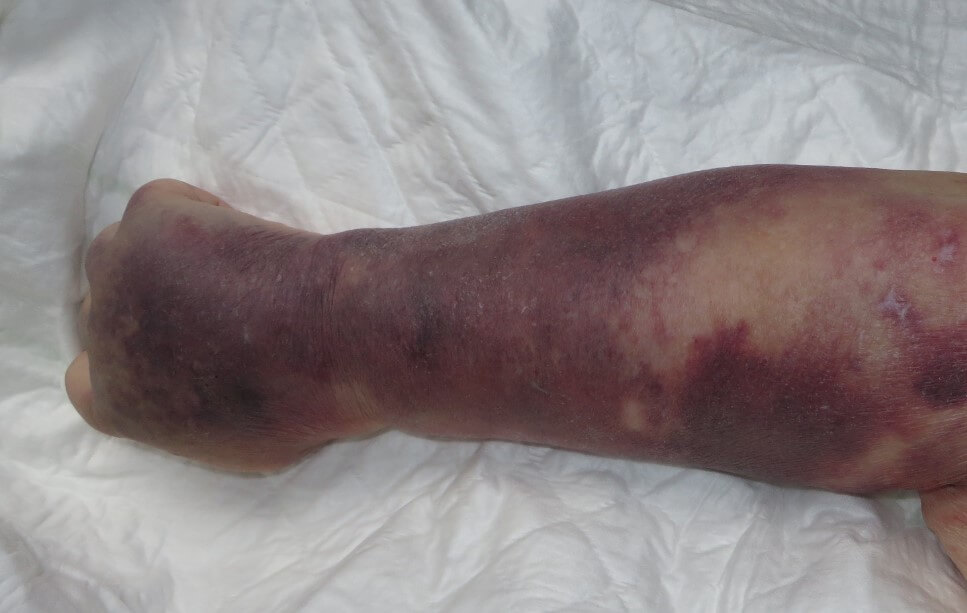
- Кровоточивость десен. Без видимых причин.
- Обильные менструации, меноррагия. В некоторых случаях даже на 2 стадии подобное явление может стать фатальным.
- При частых пусть и небольших по объему кровотечениях развивается вторичная или третичная анемия. Собственно результат недостатка гемоглобина со всеми вытекающими последствиями. Слабостью, головокружением, бледностью, извращением гастрономических предпочтений (пациенты нередко едят мел и пр.).
- Носовые кровотечения .
- Иммунная тромбоцитопения сопровождается поражением суставов, слизистых оболочек, хотя и не во всех случаях.
Постепенно ситуация становится критической. Нет возможности проводить даже минимальные хирургические вмешательства. Например, удалить больной зуб.
Кровотечение в такой ситуации сохраняется на протяжении нескольких часов или даже суток. Это опасно.
На финальной стадии развиваются спонтанные критические нарушения, пациент погибает от массивного излияния жидкой ткани. Внутренние кровотечения начинаются без видимых причин.
Не стоит забывать о проявлениях основного заболевания, провоцирующего изменение концентрации форменных клеток.
Диагностика
Обследованием больных занимаются специалисты по гематологии. Обращаться к врачу нужно как можно быстрее.
Среди методик обследования:
- Устный опрос. Важно зафиксировать все жалобы на здоровье. Симптомы тромбоцитопении неспецифичны, однако доктор имеет возможность сузить круг проблем. Вычленить наиболее вероятные диагнозы и по одному исключить их, добравшись до истины.
- Сбор анамнеза. Чем, когда человек болел, вредные привычки, образ жизни и прочие важные моменты. В рамках выявления первопричины.
- Анализ крови общий. Играет наибольшую роль, как и коагулограмма.
- В сложных случаях требуется исследование костного мозга — трепанобиопсия.
- УЗИ селезенки позволяет обнаружить органические изменения в тканях.
- Рентген грудной клетки. В рамках исключения туберкулеза.
- Биохимическое исследование крови. Требуется как способ диагностики несептических воспалительных процессов.
- Иммунологические тесты.
Большая роль отводится качеству интерпретации. В этом ключевая сложность диагностики.
Методы лечения
Терапия стационарная. Острый период купируется в больнице. Основу составляет применение некоторых медикаментов:
- Гормональные средства. Преднизолон и прочие.
- Внутривенные вливания иммуноглобулина.
- Введение тромбоцитов извне. Искусственное повышение их концентрации в русле.
- Плазмаферез. Очистка жидкой фракции крови при необходимости.
- Аутоиммунная тромбоцитопения требует приема цитостатиков для снижения интенсивности реакции собственных защитных тел. Наименования подбираются врачом, их крайне много.
При неэффективности проводится удаление селезенки — спленэктомия. Как показывает практика, результат достигается почти в 70% случаев, при условии комплексного лечения.
Нельзя принимать средства на основе ацетилсалициловой кислоты, антиагреганты и антикоагулянты, нестероидные противовоспалительные и тромболитики.
Лечение тромбоцитопении предполагает длительное применение фармацевтических препаратов с постоянной коррекцией дозы под контролем гематолога.
Прогноз
На начальных стадиях благоприятный. При своевременной помощи. На 1-ой выживает порядка 100% пациентов, на 2-ой около 75%.
На 3 стадии вероятность выживания составляет не более 10-15% и менее. Потому медлить не стоит.
Последствия
В основном — массивные кровотечения. Желудочно-кишечные, мозговые и прочие. Результат — гибель.
Первичная задача в рамках помощи — найти причину низкой концентрации тромбоцитов в крови. Отталкиваясь от информации можно говорить о лечении.
Потому во многом прогнозы зависят от качества работы врача и его квалификации. При своевременном вмешательстве есть все шансы вылечить тромбоцитопению.
Список литературы, использованной при подготовке статьи:
- Национальное гематологическое общество. Клинические рекомендации по диагностике и лечению идиопатической и тромбоцитопенической пурпуры у взрослых. Рабочая группа: Меликян А.Л., Пустовая Е.Н, Цветаева Н.В.
- Клинические рекомендации ФАР «ПЕРИОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ С НАРУШЕНИЯМИ СИСТЕМЫ ГЕМОСТАЗА» Авторы: Заболотских И.Б. (Краснодар), Синьков С.В. (Краснодар), Лебединский К.М. (СанктПетербург), Буланов А.Ю. (Москва)
Тромбоцитопения — что это такое, излечима ли болезнь и почему изменение состава крови считается патологией? Тромбоцитопенией называется состояние с характерным снижением количественных показателей тромбоцитов ниже 150х10 в 9 г/л, циркулирующих в периферической крови. Это приводит к повышенной кровоточивости, риску развития внутренних кровотечений и плохой свертываемости крови при травмировании сосудов.
Болезнь известна гематологам и как самостоятельное заболевание крови, и как признак иных серьезных патологий.
Первичная тромбоцитопения зависит от изменений в процессе кроветворения и продукции антител к собственным тромбоцитам. Вторичная – это патология, являющаяся следствием иных заболеваний, радиационного облучения, тяжелых токсических отравлений, алкоголизма.
Код первичной тромбоцитопении по МКБ10 — D69.1, вторичной — D69.5
Насколько опасна болезнь и кто в группе риска?
Причины заболевания зависят от патологических процессов, происходящих в организме:
- Дефицит тромбоцитов в костном мозге. Наблюдается при апластической и мегабластной анемии, метастазировании злокачественных опухолей в тело красного мозга, остром и хроническом лейкозе, вирусной инвазии. Может стать следствием приема лекарств и курса лучевой терапии.
- Массивное кровотечение или повышенное разрушение тромбоцитов.
- Нарушение распределения тромбоцитов или их избыточное депонирование.
- Чрезмерная скорость разрушения кровяных бляшек и затухание компенсаторных механизмов.
- Аномалии развития костной системы.
Механика развития болезни идентична для всех случаев — снижается концентрация тромбоцитов, что провоцирует нарушения питания капиллярных стенок, а это приводит к их чрезмерной ломкости.
Результатом становится спонтанное или травматическое кровотечение из-за разрыва мелких сосудов. Поскольку количество тромбоцитов низкое, тромбоцитарная пробка внутри поврежденного сосуда не появляется, и это становится причиной массированного выхода крови за пределы сосуда в окружающие ткани.

Наибольшую опасность для больного представляет тот факт, что снижение тромбоцитов до 100х10 в 9 г/л протекает бессимптомно (при норме 180-320х10 в 9 г/л). Человек чувствует себя вполне комфортно, но при этом в его организме уже развиваются угрожающие жизни состояния, например, анемия.
Прогноз исхода заболевания определяется несколькими факторами:
- выраженностью клинической симптоматики и длительностью болезни;
- наличием осложнений;
- своевременностью и правильностью лечения;
- тяжестью основного заболевания.
Все пациенты, проходившие лечение от тромбоцитопении, должны в целях профилактики раз в 6 месяцев сдавать общий анализ крови.
Виды тромбоцитопении
В зависимости от причин развития тромбоцитопению подразделяют на несколько видов.
Наследственная
Группа заболеваний, причиной появления которых стала генетическая мутация:
- аномалия Мея – Хегглина;
- врожденная амегакариоцитарная тромбоцитопения;
- синдром Вискотта – Олдрича;
- TAR – синдром;
- синдром Бернара – Сулье.
Продуктивная
Группа заболеваний кроветворящих органов с характерным изменением процесса продукции тромбоцитов красным костным мозгом:
- острый лейкоз;
- апластическая анемия;
- миелофиброз;
- миелодиспластический синдром;
- мегалобластная анемия.

Также продуктивная форма болезни может развиться как следствие метастазирования раковой опухоли (диагноз ставит и лечит онколог), приема цитостатических препаратов, повышенной чувствительности к медикаментам, воздействия радиации, злоупотребления спиртными напитками.
Разрушения
Приводит к усиленному разрушению тромбоцитов в селезенке, иногда в печени или лимфатических узлах:
- идиопатическая тромбоцитопеническая пурпура;
- посттрансфузионная тромбоцитопения;
- тромбоцитопения новорожденных;
- синдром Эванса – Фишера;
- лекарственная и вирусная тромбоцитопения.
Потребления
Тромбоциты активируются в сосудистом русле, что запускает механизм свертывания крови, имеющий ярко выраженный симптоматический характер. Чем больше потребление тромбоцитов, тем больше организм стремится их произвести.
Если не устранить причину активации — истощатся компенсаторные возможности красного мозга:
- гемолитико-уремический синдром;
- тромботическая тромбоцитопеническая пурпура;
- синдром диссеминированного внутрисосудистого свертывания;
Разведения
Развивается как следствие массивного кровотечения, при купировании которого больному переливали большой объем жидкости, плазмозаменителя, плазмы или эритроцитарной массы. Однако при этом был упущен момент необходимости компенсации потери тромбоцитов.

Их концентрация в крови снижается настолько, что экстренный выброс тромбоцитов из депо не помогает поддерживать адекватную работу системы свертываемости.
Перераспределения
Следствие нарушения процесса депонирования тромбоцитов из-за спленомегалии. 90% тромбоцитов оседают в селезенке, что буквально «сбивает организм с толку». Регуляторные системы учитывают их общее количество, а не то, которое циркулирует в крови.
Большой процент депонирования селезенкой приводит к компенсаторному увеличению их выработки, это бывает при:
- циррозе печени (лечит и консультирует гепатолог);
- системной красной волчанке;
- акоголизме;
- лимфоме или лейкозе;
- инфекционной инвазии: малярии, гепатите, туберкулезе и др.
У детей
У ребенка патология выражается в типичном симптоматическом комплексе, осложненном геморрагическим синдромом. Он развивается на фоне снижения количества тромбоцитов, обусловленного их быстрым разрушением или недостаточной выработкой.

Повышенная скорость разрушения тромбоцитов является следствием:
- иммунопатологических процессов, приводящих к гетероиммуной, трансиммуной и изоиммуной тромбоцитопении;
- вазопатии, синдрома Казабаха-Мерритта, синдрома системных воспалительных ответов, синдрома расстройств органов дыхательной системы, аспирационного синдрома, воспаления легких, лёгочной гипертензии, инфекционных инвазий, синдрома ДВС;
- тромбоцитопатий Вискотта-Олдрича, Швахмана-Дайемонда, Мея-Хегглина,
- передозировки некоторыми лекарствами, гипербилирубинемии, ацидоза, генерализованной формы вирусных инфекций, длительного парентерального питания;
- изолированного или генерализованного посттравматического тромбоза, наследственного дефицита антитромбина III и протеина С, антифосфолипидного синдрома у матери;
- переливания крови, гемосорбции, плазмафереза.
Частая причина снижения выработки тромбоцитов в детском организме — мегакариоцитарная гипоплазия, вызванная ТАR-синдромом, лейкозом, апластической анемией, нейробластомой, трисомией.
Новорожденные попадают в группу риска при снижении скорости тромбоцитопоэза у матери, преэклампсических состояний во время беременности, экстремально низком весе при рождении, антенатальной гемолитической болезни, дефиците выработки тромбоцитопоэтина и др.
Детская тромбоцитопения может развиться на фоне тяжелого удушья, инфекции, сепсиса, полицитемии, тиреотоксикоза. Лечением болезней у детей занимается врач педиатр.
Для младенцев патология опасна бессимптомным повышением скорости разрушения тромбоцитов.
Только 5-7% от общих случаев детской тромбоцитопении связаны с количественным снижением синтеза тромбоцитов.
Симптомы
Основная функция тромбоцитов — гемостаз, а значит, их недостаток становится причиной появления кровотечений различной интенсивности и локализации. Пока количественный показатель тромбоцитов превышает 50000 на один микролитр крови, клиническая симптоматика заболевания слабая. Но чем ниже количество этих кровяных телец, тем ярче проявляются признаки патологии.
Симптомами тромбоцитопении являются следующие проявления:
- точечные кровоизлияния в слизистую или кожу (тромбоцитопеническая пурпура);
- внезапные, частые и обильные кровотечения из носа;
- кровоточивость десен (особенно при чистке зубов), длительное кровотечение при удалении зуба;
- кровотечения в ЖКТ;
- гематурия (наличие крови в моче);
- обильное и длительное менструальное кровотечение у женщин.

В каждом случае к клинической картине присоединяется симптоматика заболевания, ставшего причиной тромбоцитопении.
Лечение
Лекарственную терапию применяют для купирования тромбоцитопений иммунного генеза, с характерной выработкой антитромбоцитарных антител и дальнейшим разрушением тромбоцитов в селезенке. С помощью медикаментозного лечения устраняют геморрагический синдром и непосредственную причину болезни.
Препараты, используемые в лечении тромбоцитопений:
- «Преднизолон» — применяется для купирования вторичных и иммунных патологий. Стабилизирует процесс выработки антител, предупреждает разрушение тромбоцитов.
- «Интраглобин» — позволяет организму получить донорские иммуноглобулины, подавляет продукцию антител.
- «Винкристин» — противоопухолевое средство, останавливающее процесс клеточного деления, что способствует уменьшению выработки антител к тромбоцитам.
- «Револейд» — снижает риск кровотечений, используется с целью лечения идиопатической формы заболевания.
- «Депо-Провера» — назначается женщинам при сильных менструальных кровотечениях из-за тромбоцитопении.
- «Этамзилат» — препарат выбора при тромбоцитопении любого генеза, кроме ДВС-синдрома. Способствует нормализации микроциркуляции крови и усиливает тромбообразование при травмах.
- Цианокобаламин(В12) — применяется при мегабластной анемии, способствует нормализации синтеза тромбоцитов и эритроцитов.

В качестве дополнительных способов лечения гематологи рассматривают:
- трансфузионную терапию;
- спленэктомию;
- пересадку костного мозга.
Лечение назначается врачом-гематологом на основании данных предварительного обследования больного.
У тромбоцитопении есть особенность — два пика заболеваемости: дети дошкольного возраста и взрослые люди в возрасте 40+. Если рассматривать гендерную сторону вопроса, то женщины болеют тромбоцитопенией в три раза чаще. Дети болеют достаточно редко, примерно 50 эпизодов на миллион.




