Дисплазия тазобедренного сустава — широко распространенная врожденная патология, которая диагностируется чаще у девочек, чем у мальчиков. Клинически она проявляется укорочением одной ноги относительно другой, нарушением отведения бедра. Лечение обычно консервативное с помощью пеленания, физиотерапевтических и массажных процедур, ношения ортопедических приспособлений. Только при неэффективности этих методов проводится хирургическая терапия дисплазии тазобедренных суставов (ТБС) у детей.
Общее описание дисплазии тазобедренного сустава у детей
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
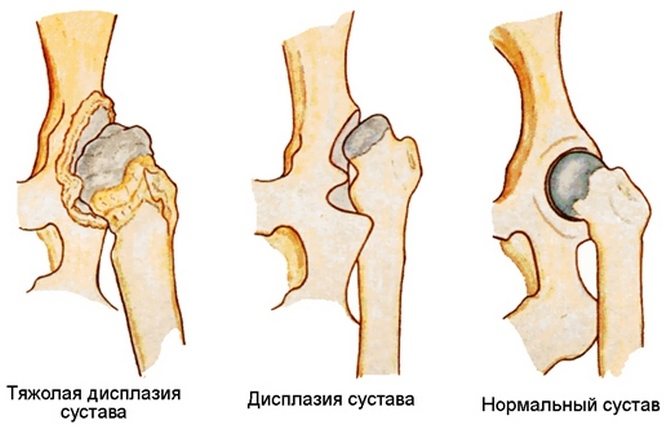
При дисплазии ТБС отмечается его недоразвитие или повышенная подвижность, которая сочетается с недостаточностью соединительных тканей. Опасность патологии заключается в частых подвывихах и вывихах бедра. Недоразвитие сустава разнится степенью тяжести — это могут быть грубые нарушения или чрезмерная подвижность на фоне слабости связочно-сухожильного аппарата. При отсутствии врачебного вмешательства возникают тяжелейшие осложнения, поэтому в детской ортопедии особое внимание уделяется своевременному выявлению дисплазии ТБС у новорожденных.
Для патологии характерно нарушение развития одного из отделов ТБС. Это приводит к утрате способности вертлужной губы, суставной капсулы, связок удерживать головку бедренной кости в анатомически правильном положении. В результате происходит ее смещение кнаружи и одновременно вверх — возникает подвывих. А при полном отсутствии контакта головки бедра с вертлужной впадиной происходит вывих.
Классификация отклонения
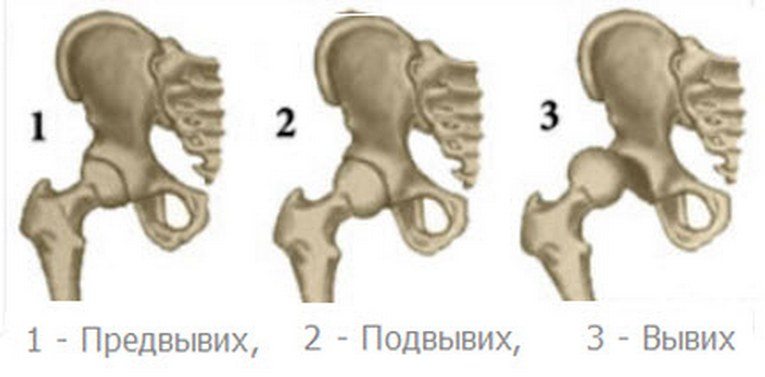
Дисплазии ТБС классифицируются в зависимости от степени тяжести возникших нарушений его развития. Выделяют собственно саму дисплазию, или неполноценность тазобедренного сочленения. Такая форма патологии клинически не проявляется, поэтому диагностировать ее у ребенка только при внешнем осмотре сложно. Ранее она не считалась заболеванием, а ее лечение не проводилось. Теперь без терапии не обходится, так как это может стать предпосылкой для развития осложнений. Различают три степени тяжести течения дисплазии ТБС:
- предвывих — небольшое возвратное смещение головки бедра из-за слабости суставной капсулы;
- подвывих — частичное смещение головки бедренной кости относительно вертлужной впадины с отгибанием хрящевого ободка и напряжением связок;
- вывих — полное смещение головки бедра за пределы суставной впадины.
Именно от степени тяжести недоразвития ТБС зависит тактика лечения. Если при предвывихе достаточно специального пеленания, то при частых вывихах нередко требуется хирургическая коррекция.
| Форма дисплазии ТБС | Характерные особенности |
| Ацетабулярная | Нарушено развитие только суставной впадины. Ее размеры меньше анатомических, она уплощена, а хрящевой ободок недоразвит |
| Бедренной кости | Угол сочленения шейки бедренной кости с ее основанием меньше или больше нормальных значений |
| Ротационная | Нарушена конфигурация суставных структур в горизонтальной плоскости. Не совпадают оси движения анатомических образований при сгибании и разгибании ТБС |
Причины возникновения заболевания
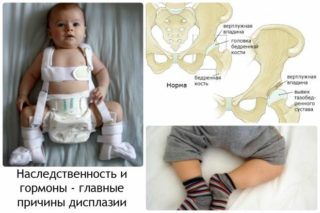
Причиной возникновения дисплазии ТБС у детей становится целый ряд факторов. Ортопеды особенно выделяют наследственную предрасположенность. Если у кого-либо у родителей в свое время было диагностировано врожденное недоразвитие тазобедренного сустава, то вероятность его появления у ребенка выше в 10 раз.
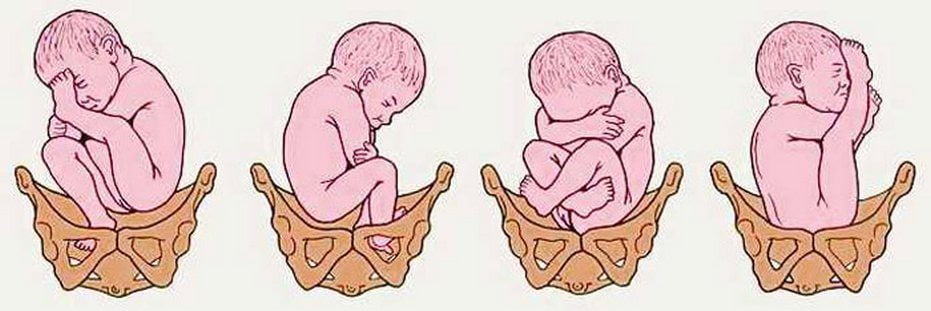
Риск дисплазии значительно увеличивается при тазовом предлежании плода — его продольном расположении в матке с обращенными к входу в малый таз ножками или ягодицами. Спровоцировать недоразвитие могут следующие факторы:
- сильный токсикоз во время вынашивания ребенка;
- прием матерью препаратов определенных клинико-фармакологических групп, например, глюкокортикостероидов, иммуносупрессоров, цитостатиков;
- крупный плод;
- маловодие;
- некоторые гинекологические патологии, невылеченные к периоду зачатия.
Установлена взаимосвязь между частотой рождения детей с недоразвитием ТБС и проживанием родителей в экологически неблагополучном регионе. Не на последнем месте среди провоцирующих приобретенную патологию факторов находится традиционное тугое пеленание.
Признаки патологии
Врожденное недоразвитие ТБС может быть установлено в роддоме детским ортопедом по его характерным признакам. Он обязательно осматривает ребенка также в возрасте одного, трех, шести и двенадцати месяцев. Особое внимание уделяется детям без каких-либо симптомов дисплазии, но входящих в группу риска. К ним относятся новорожденные с большим весом или те, которые находились перед родами в ягодичном прилежании.
У детей старше одного года на недоразвитие ТБС указывают нарушение походки (хромота), слабость ягодичных мышц (симптом Дюшена-Тренделенбурга), а также более высокая локализация большого вертела.
Симптом соскальзывания
Симптом соскальзывания (симптом «щелчка», симптом Маркса-Ортолани) выявляется только у детей в возрасте до 2-3 месяцев в положении лежа на спине. При равномерном и постепенном отведении врачом бедра ребенка в сторону ощущается специфический толчок. Его появление указывает на вправление головки бедренной кости в суставную впадину, устранение состояния вывиха.
Ограничение отведения
Такой признак дисплазии выявляется у детей до года в положении лежа на спине. Врач сгибает ноги ребенка, а затем осторожно разводит их в сторону. При правильно сформировавшемся тазобедренном суставе угол отведения бедра равен 80–90°. Этот симптом не всегда информативен. У здоровых детей ограничение отведения может быть спровоцировано физиологичным повышением мышечного тонуса.
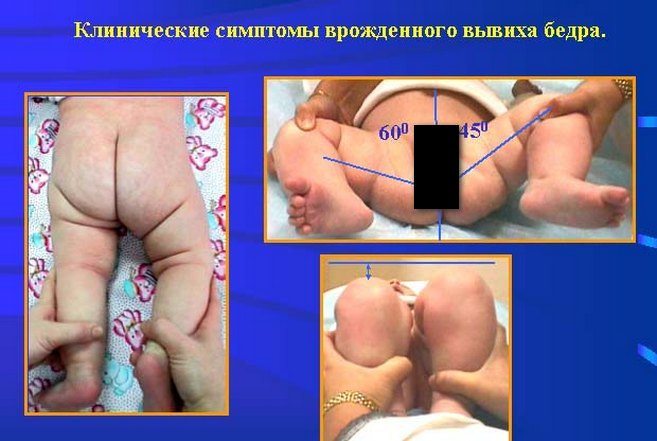
Укорочение ножки
Этот диагностический признак позволяет выявить самую тяжелую форму ТБС — врожденный вывих. Для этого ребенок укладывается на спину, а врач сгибает его ножки, прижимая к животу. Если дисплазией поражено одно тазобедренное сочленение, то коленные суставы не будут расположены симметрично из-за укорочения бедра.
Симметричность складок
При выраженной дисплазии паховые, подколенные, ягодичные кожные складки у ребенка старше 3 месяцев расположены асимметрично. Они также отличаются друг от друга глубиной и формой. Но такой симптом информативен только при одностороннем поражении. Если недоразвиты сразу два тазобедренных сустава, то складки вполне могут располагаться симметрично. К тому же, такой диагностический признак часто отсутствует у детей с дисплазией и может быть выявлен у здорового ребенка.
Диагностика болезни
Врач может заподозрить недоразвитие тазобедренного сустава у ребенка сразу при его первом в жизни внешнем осмотре. Обследование проводится после кормления, когда новорожденный спокоен и расслаблен. Первичный диагноз выставляется при обнаружении одного или нескольких специфических признаков дисплазии, например, ограничения отведения бедра.
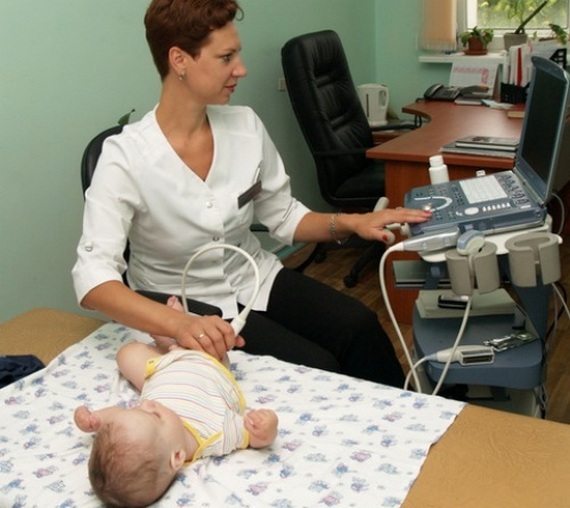
Для его подтверждения назначаются инструментальные исследования, обычно ультрасонография (УЗИ ТБС). Используется в диагностике и рентгенография, но только у детей старшего возраста. Дело в том, что до 3 месяцев в тазобедренном суставе еще много хрящевых тканей, которые не просматриваются на рентгенографических изображениях.
К какому врачу обратиться
В большинстве случаев врожденная дисплазия ТБС выявляется сразу детским ортопедом или педиатром на очередном плановом осмотре. Но иногда родители сами замечают нефизиологичную походку ребенка, когда он делает свои первые шаги. В этом случае следует обратиться к педиатру, который после небольшого обследования выпишет направление к врачу узкой специализации — детскому ортопеду.
Как правильно лечить ребенка
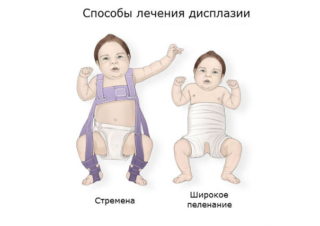
Чем раньше начнется лечение, тем быстрее удастся добиться правильного формирования тазобедренного сустава. Для этого применяются различные методы и средства, помогающие зафиксировать ноги ребенка в положении сгибания и отведения. Это специальное широкое пеленание, стремена, шины и другие приспособления. Чем младше ребенок, тем более мягкими и эластичными должны быть удерживающие ножки ортопедические изделия.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
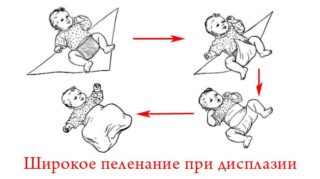
Широкое пеленание
Это, скорее, профилактическое мероприятие, а не лечебное. Широкое пеленание рекомендовано родителям детей, которые входят в группу риска или у них обнаружено недоразвитие ТБС, пока не ставшее причиной предвывихов, подвывихов и вывихов. Для терапии дисплазии оно проводится только при невозможности использования других, более эффективных методов лечения.
Чтобы выполнить широкое пеленание, ребенок укладывается на спину, а между ног располагаются две пеленки. Они неплотно обвертываются вокруг каждой ножки, согнутой в положении отведения. Пеленки фиксируются третьей, закрепляющейся на поясе. Такой способ пеленания помогает удерживать ноги в состоянии разведения на 60-80°.

Ортопедические конструкции
В терапии дисплазии ТБС у самых маленьких детей чаще используется подушка Фрейка. Внешне она выглядит, как плотный валик, располагающийся между коленями. А для закрепления ног в физиологичном положении для «дозревания» тазобедренного сустава в конструкции предусмотрены фиксирующие ремешки.
Еще одно часто применяемое приспособление — стремена Павлика. Так называется ортопедическое изделие, напоминающее грудной бандаж. Для надежного крепления ножек он оснащен ремешками, располагающимися на плечах ребенка и позади коленок, фиксаторами голеностопов, штрипками. Реже используется шина Виленского — две кожаные манжеты с металлической телескопической распоркой между ними.
Лечение массажем
Общеукрепляющий массаж — важная составляющая терапии. Детский ортопед выписывает направление для проведения сеансов. Массаж выполняется спустя примерно час после последнего кормления, в спокойной расслабляющей обстановке. Он начинается с поглаживаний, легких разминаний и растираний. Затем массажист приступает к более интенсивным, энергичным движениям. Это необходимо для укрепления мышц бедер и ног, улучшения кровообращения. На завершающем этапе вновь выполняются поглаживания.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой обязательно показаны при дисплазии. Комплекс упражнений составляет детский ортопед с учетом степени тяжести заболевания, возраста ребенка, общего состояния его здоровья. Он показывает родителям, как правильно выполнять движения, что избежать чрезмерных нагрузок на тазобедренный сустав. Какие упражнения наиболее эффективны:
- ножки отводятся в стороны, а затем ими выполняются круговые движения с небольшой амплитудой;
- в положении лежа на животе ножки плавно отводятся в стороны, а затем сводятся вместе;
- лежа на спине, ножки поднимаются, а ступни ребенка сводятся вместе.
Регулярные занятия (до 4 раз в день) способствуют укреплению мышц, поддерживающих головку бедренной кости, препятствующих ее смещению из вертлужной впадины. Они также становятся отличной профилактикой развития осложнений. Упражнения выполняются только по назначению врача, так как есть противопоказания к занятиям, например, пупочная грыжа.
Физиотерапия
Для ускорения «дозревания» тазобедренного сустава в анатомическом положении используются физиопроцедуры. Назначается электрофорез с растворами кальция, фосфора, йода — элементами, необходимыми для правильного формирования костных и хрящевых структур. Всего проводится около 10 сеансов, но при необходимости курс лечения продлевается.
Практикуется также УФО-облучение суставов по схеме, определяемой индивидуально. Благодаря проникновению ультрафиолетовых лучей в кожу на глубину 1 мм укрепляется местный иммунитет, ускоряются метаболические и восстановительные процессы.
Лечение дисплазии проводится аппликациями с озокеритом или парафином. Эти сыпучие порошки предварительно расплавляются, остужаются и наносятся послойно на ТБС. На поверхности кожи образуется толстая пленка, долго сохраняющее тепло.
Хирургическое вмешательство
Показаниями к хирургическому вмешательству становится тяжелая степень дисплазии ТБС, выявленная в возрасте 24 месяцев, наличие анатомических дефектов, при которых невозможно вправить вывих. Операции проводятся при ущемлении суставной капсулы, недоразвитии костей таза, бедра. Если нельзя вправить головку бедренной кости закрытым способом, то также прибегают к хирургическому вмешательству. Какие операции проводятся при дисплазии:
- открытое вправление вывиха — вправление головки бедренной кости в вертлужную впадину после рассечения суставной капсулы с последующим гипсованием на 3 недели;
- операция на кости бедра — придание проксимальному концу бедренной кости правильной конфигурации с помощью остеотомии;
- операция на тазовых костях — создание упора для головки бедренной кости, препятствующего ее выскальзыванию из суставной впадины.
Если по каким-либо причинам невозможно исправить конфигурацию ТБС, то проводятся паллиативные операции. Их целями становятся улучшение самочувствия ребенка, восстановление некоторых функций тазобедренного сустава.
Какие бывают осложнения
При отсутствии врачебного вмешательства дисплазия тазобедренного сустава становится причиной развития многочисленных осложнений. Функциональная активность одного или двух ТБС снижена, что приводит к нарушению работы всего опорно-двигательного аппарата.
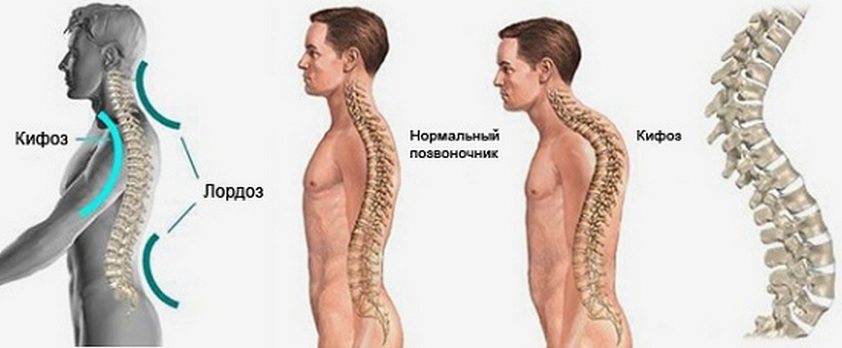
Нарушения со стороны позвоночного столба и нижних конечностей
Дисплазия тазобедренных суставов провоцирует нарушение моторики позвоночника, крупных и мелких суставов ног. По мере взросления ребенка нарушается походка из-за развившегося плоскостопия, возникает сколиоз — стойкое искривление позвоночного столба вбок относительно своей оси. Это приводит к неравномерному распределению нагрузок на позвоночные структуры при движении, появлению характерных признаков остеохондроза.
Диспластический коксартроз
Так называется тяжелая дегенеративно-дистрофическая патология ТБС, возникающая из-за разрушения хрящевых тканей с дальнейшей деформацией костей. У больных дисплазией тазобедренные суставы сформированы неправильно, под воздействием определенных факторов хрящевая прокладка начинает истончаться. После 25 лет диспластический коксартроз может быть спровоцирован низкой физической активностью, чрезмерными нагрузками на ТБС, изменениями гормонального фона и даже приемом препаратов определенных клинико-фармакологических групп, например, глюкокортикостероидов.
Неоартроз
Неоартроз — состояние, для которого характерно формирование ложного тазобедренного сустава. При длительно сохраняющемся вывихе головка бедренной кости уплощается, а размеры вертлужной впадины уменьшаются. В месте упора головки в кость бедра начинает постепенно образовываться новый сустав. Некоторые врачи рассматривают это даже, как самоизлечение, так как сформировавшийся ТБС способен выполнять определенные функции.
Асептический некроз головки бедра
Эта патология развивается в результате повреждения сосудов, снабжающих головку бедренной кости питательными веществами. Асептический некроз в большинстве случаев возникает после проведения операции на тазобедренном суставе, в том числе для лечения дисплазии. Бедренная головка начинает разрушаться, что делает невозможным самостоятельное передвижение.
Профилактика ДТС
Самый лучший способ профилактики дисплазии ТБС — регулярное обследование ребенка детским ортопедом. Даже если на каком-либо этапе будут выявлены нарушения работы тазобедренного сустава, то вовремя проведенное лечение позволит полностью избавиться от патологии.
Врачи настоятельно рекомендуют родителям не применять тугое пеленание, чаще носить ребенка на боку в позе «наездника». В таком положении он крепко обхватывает мать или отца ножками, что способствует правильному формированию суставов.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Развитие ребенка до года происходит стремительно: каждый день приносит что-то новое. Малыш садится, начинает ползать, встает на ножки… наконец, делает первый шаг. Восторгу и умилению родителей нет предела. Однако иногда вскоре после этого радостного события становится понятно, что с походкой не все в порядке: ребенок странным образом ставит ножки, или прихрамывает, или переваливается при ходьбе. Что это? А это, скорее всего, проявления дисплазии тазобедренного сустава.
Дисплазией тазобедренного сустава (ДТС), или врожденным подвывихом тазобедренного сустава называют недоразвитие (или неправильное развитие) самого сустава или его компонентов: вертлужной впадины тазовой кости, хряща, связок и мышц, удерживающих бедренную кость в правильном положении.
При недоразвитии сустава нарушается или отсутствует правильный контакт между головкой бедренной кости и выемкой для нее (вертлужной впадиной в тазовой кости). Проявления такой патологии иногда трудно выявить родителям в раннем возрасте ребенка. Первоначальная диагностика этой врожденной патологии проводится непосредственно после рождения младенца, что позволяет не допустить ее серьезных последствий, развивающихся при позднем выявлении.
При отсутствии контакта между бедренной и тазовой костями, бедренная может свободно двигаться вне сустава. Такое состояние называется дислокацией сустава, или вывихом. Различают 2 подвида дислокации: тератологическую и типичную.
Тератологическая развивается внутриутробно вследствие генетических заболеваний или аномалии развития мышечной ткани. Она встречается редко. Типичная дислокация характеризуется имеющимся контактом между двумя костями, но он неполный, нестабильный. Такая патология развития встречается наиболее часто и может возникать как внутриутробно, так и после рождения у здоровых новорожденных.
Подвывих – менее тяжелое состояние: контакт между костями в пределах нормы, но сустав нестабильный и бедренная кость легко отделяется от вертлужной впадины.
Причины

Истинная причина патологического развития или недоразвития сустава до конца не известна.
Предрасполагающими факторами являются:
- генетическая предрасположенность (чаще по женской линии);
- женский пол младенца (80% всех случаев дисплазии);
- гормональный фон: избыток прогестерона у женщины перед родами может способствовать недоразвитию связочно-мышечной системы;
- неправильное положение плода в полости матки, ограничивающее нормальную подвижность ребенка;
- крупные размеры плода, которые ограничивают его движение и препятствуют развитию сустава;
- вредные факторы, особенно в ранние сроки беременности (экология, токсикоз, болезни матери, авитаминоз и др.);
- недоношенность: ткани плода не успевают созреть.
Симптомы
Патология развития суставов в обычном положении ножек не вызывает у младенца каких-либо неприятных или болевых ощущений. Из-за этого заметить родителям недоразвитие суставов в ранние сроки сложно.
Первые проявления патологии могут появиться, когда ребенок начинает ходить. При ДТС с двух сторон отмечается раскачивание при ходьбе или так называемая «утиная походка». При недоразвитии одного или обоих суставов дитя может прихрамывать, ходить «на цыпочках» (не наступать на пятки).
При малейшем подозрении следует обращаться к врачу, который может определить диагноз не только с помощью осмотра, но и проведением специальных манипуляций. При ДТС выявляют такие симптомы:
- разная длина нижних конечностей, укорочение бедра;
- асимметрия складок на внутренней поверхности бедер (неспецифичный симптом, может отмечаться и у здоровых деток);
- боль (ребенок реагирует плачем) или ограничение движений при попытке разведения в стороны полусогнутых ножек (в норме у грудничков ножки разводятся до 90°);
- головка бедренной кости легко (со щелчком) выдвигается из вертлужной впадины и возвращается в нее: это свидетельствует о повышенной эластичности сустава;
- чрезмерная подвижность в тазобедренных суставах: малыш может неестественно выворачивать ножки на внешнюю сторону или внутрь.
Диагностика

Для подтверждения диагноза, заподозренного врачом при осмотре ребенка, применяются:
- УЗИ (в первом полугодии жизни малыша);
- рентгенологическое обследование (после 6 месяцев, так как в более раннем возрасте костная система недоразвита, состоит из хрящей, которые трудно зафиксировать на рентгенограмме).
Дополнительное обследование необходимо для выявления ДТС, так как иногда даже опытный врач может допустить ошибку. Так, согласно статистике, педиатры подозревают эту патологию суставов в 8,6 случаев из 1000, врачи-ортопеды – в 11,6 случаев, а при УЗИ обнаруживаются нарушения структуры суставов у 25 деток из 1000.
УЗИ – превалирующий метод диагностики патологии тазобедренного сустава в первые месяцы жизни малыша: он более информативен, чем простой врачебный осмотр, безболезненный, не дает облучения. Исследование дает возможность увидеть четкую форму впадины тазовой кости, которая имеет большое значение в развитии дисплазии.
Не имеет смысла проводить УЗИ до 4 недель жизни новорожденного, ибо некоторые изменения в структуре тазобедренного сустава исчезают самостоятельно, без лечения в течение первого месяца жизни.
Симптомы ДТС, которые можно выявить с помощью дополнительных методов обследования:
- уплощение или деформация вертлужной впадины тазовой кости;
- недоразвитие головки бедренной кости или хрящей;
- чрезмерное растяжение капсулы сустава или связочного аппарата;
- неправильный угол расположения бедренной кости;
- частичное (или полное) выхождение бедренной кости из вертлужной впадины.
Лечение
Цели лечебных мероприятий при ДТС:
- обеспечить фиксированное положение головки бедренной кости в вертлужной впадине;
- укрепление хрящевой ткани и связочно-мышечного аппарата сустава, чтобы исключить чрезмерную подвижность костей и связок.
Лечение после обследования и установления диагноза должно проводиться незамедлительно. Длительность и сложность лечебных мер зависит от степени выраженности дисплазии, от возраста ребенка. Назначает лечение детский врач-ортопед.
В зависимости от степени тяжести и сроков диагностики лечение ДТС может быть консервативным и оперативным.
Консервативное лечение включает такие разновидности лечебных мероприятий:
- ортопедические средства;
- физиотерапевтические процедуры;
- лечебная физкультура;
- массаж;
- закрытое вправление вывиха.
Существует широкий ассортимент ортопедических средств , основное назначение которых – поддержание ножек малыша в разведенном и согнутом положении без ограничения движений ребенка (что очень важно). Ортопедические средства удерживают головку бедренной кости в правильном положении, чем и обеспечивается нормальное формирование сустава.
Наиболее популярное из таких средств – стремена Павлика . Они обычно применяются у детей до 6-месячного возраста. Эффективность средства равна около 85%, поэтому во время их применения необходимо врачебное наблюдение.
Ортопедическое средство сплинтер фиксирует ножки малыша в разведенном положении при помощи металлических приспособлений, что способствует правильному развитию сустава.
Раньше в практике лечения малышей рекомендовалось широкое пеленание малютки: 2 сложенные пеленки рекомендовалось прокладывать между разведенными ножками, а третьей пеленкой фиксировались ножки в этой позиции.
Однако убедительных данных об эффективности такого пеленания не получено. Некоторые врачи рекомендуют его и в настоящее время.
Ни в коем случае не следует туго пеленать ребенка! При таком фиксировании ног недоразвитый подвижный и эластичный сустав выворачивается вовнутрь и срастается в этом неестественном положении. Лучше вообще не пеленать детей, а надевать им ползунки маленького размера.
Из физиотерапевтических методов лечения применяются: электрофорез с хлористым кальцием, аппликации озокерита, грязелечение. Процедуры способствуют укреплению недоразвитых суставов.
Лечебная физкультура используется в виде комплексов специальных упражнений в соответствии с этапом лечения и возрастом ребенка. Хороший эффект дает плавание на животе. ЛФК способствует укреплению мышечного аппарата и восстановлению объема движений.
Мышцы бедра и ягодичной области хорошо укрепляет правильно выполненный массаж.
Если использование указанных методов лечения с 3-месячного возраста и до 2 лет не дало результата, то может применяться жесткая фиксация для полной обездвиженности тазобедренного сустава в виде кокситной повязки после вправления вывиха закрытым способом . Гипс может накладываться в зависимости от сложности случая одним из 3 вариантов: на ногу и половину другой ноги, на две ноги или на одну ногу.
Хирургическое лечение применяется обычно при далеко зашедшей дисплазии и неэффективности проведенных ранее методов лечения. Чаще это случается в тех случаях, когда ДТС выявляется у ребенка старше года уже в стадии сформировавшегося вывиха бедра. Хотя в некоторых случаях даже своевременное выявление и лечение болезни оказывается неэффективным.
Оперативным вмешательством достигается реконструкция тазобедренного сустава. Операции могут проводиться разными методами и подбираются индивидуально в каждом конкретном случае. Иногда проводится только одна операция, а в другом, более сложном случае, может возникать необходимость в проведении многоэтапного хирургического вмешательства.
Применяются такие методы оперативного лечения:
- Вправление вывиха открытым способом и гипс-фиксация. Хирург вставляет головку бедренной кости во впадину тазовой кости во время операции. Применяется в тех случаях, когда вправление закрытым путем было неэффективным. Операция возможна тогда, когда появилось костное ядро, то есть головка бедренной кости из хрящевой уже превратилась в костную.
- Тенотомия, или удлинение сухожилия хирургическим путем для обеспечения правильного вставления головки бедра во впадину. После операции также накладывается гипсовая повязка на 6 недель. После этого проводят осмотр под анестезией (для достижения полного расслабления), и делают рентгенограмму сустава. Если он нестабилен, повторно накладывают гипсовую повязку.
Такой осмотр (под наркозом) может проводиться и после неэффективного применения метода сплинтера для решения вопроса о дальнейшей тактике лечения (например, проводить вправление закрытым или открытым путем).
- Остеотомия тазовой или бедренной кости: проводится искусственный перелом бедренной кости ниже ее головки и разворот бедра в оптимальное положение; или же углубляют вертлужную впадину в тазовой кости. Отломки кости фиксируют в правильном положении с помощью металлоостеосинтеза (металлическими пластинами и болтами). Через год, когда кость срастется, проводится операция удаления металлических пластин. Такие операции уменьшают болевые ощущения в суставе при ходьбе и улучшают функцию сустава.
- Паллиативные операции: не устраняют дефект в суставе, но улучшают качество жизни. Одним из вариантов такой операции является уравнивание длины ног с помощью аппарата Илизарова.
- Эндопротезирование: пораженный сустав заменяется искусственным протезом.
После операции ребенок находится в стационаре несколько дней. После хирургического вмешательства необходимо в течение длительного времени проводить реабилитационное лечение, в процессе которого применяются массаж, лечебная физкультура, физиотерапия.
Прогноз
При своевременном выявлении патологии и лечении с первого месяца жизни малыша прогноз вполне благоприятный: консервативное лечение эффективно, и у 95% деток диагноз к году снимается.
В случае неэффективности проведенного лечения или поздней диагностики ДТС последствия могут быть очень серьезными, велика вероятность инвалидизации ребенка.
В случае недиагностированной или нелеченной ДТС могут развиться такие осложнения:
- некроз головки бедра без нарушения кровообращения (асептический некроз);
- коксартроз: дегенеративный процесс в тазобедренном суставе;
- неоартроз, или псевдосустав, – формируется самостоятельно, нормально функционировать не может: бедренная кость полностью выходит из впадины, впадина постепенно зарастает, а головка бедра формирует в тазовой кости новую впадину; постепенно головка бедра разрушается, это приводит к хромоте, болям и инвалидности.
Резюме для родителей
Самый надежный способ избежать серьезных проблем и операций на тазобедренном суставе – своевременное выявление врожденной патологии и раннее начало безболезненного консервативного лечения. Возможность полного выздоровления ребенка напрямую связана со сроками выявления аномалии развития суставов.
Своевременный осмотр детского ортопеда и УЗИ (при малейшем подозрении на патологию суставов) помогут подтвердить или исключить дисплазию. Не следует родителям бояться применения ортопедических средств для лечения: во-первых, они совершенно безболезненны, не доставляют страдания малышу и, во-вторых, ребенок легко к ним привыкает. Зато они могут помочь избавиться от болезни уже к году, и дитя будет свободно ходить.
К какому врачу обратиться
Признаки дисплазии тазобедренных суставов может выявить педиатр, детский хирург, ортопед. Консервативное лечение этого заболевания осуществляется с помощью физиотерапевта, массажиста, мануального терапевта. В подтверждении болезни важную роль играет квалификация врача лучевой, в том числе ультразвуковой, диагностики.
Недоразвитие тазовых костей у новорожденных – это не болезнь, но оставлять без внимания и активных действий это состояние нельзя, так как в будущем дисплазия может обернуться стойкими нарушениями походки, искривлением позвоночного столба. В большинстве случаев дисплазия тазобедренных суставов у младенца лечится просто, но начинать необходимо сразу после постановки диагноза, чтобы малыш быстрее начал ходить и не испытывал при этом неудобств.
Причины и факторы риска развития дисплазии ТБС у детей
 Не до конца сформированный тазобедренный сустав врачи определяют следующим образом: в первом случае это неправильное положение бедренной головки в суставной впадине, во втором – нестабильное положение, при котором головка может в любой момент выскочить. Бывает, что при рождении вертлужная впадина пустует, а головка бедренной кости находится выше. Это состояние называется вывихом и требует срочного лечения, так как в запущенном случае ребенок не сможет ходить, одна конечность будет отставать в развитии.
Не до конца сформированный тазобедренный сустав врачи определяют следующим образом: в первом случае это неправильное положение бедренной головки в суставной впадине, во втором – нестабильное положение, при котором головка может в любой момент выскочить. Бывает, что при рождении вертлужная впадина пустует, а головка бедренной кости находится выше. Это состояние называется вывихом и требует срочного лечения, так как в запущенном случае ребенок не сможет ходить, одна конечность будет отставать в развитии.
Повлиять на процесс формирования костной ткани ребенка в период беременности сложно, так как мать часто не догадывается, что такая патология существует и не знает, у кого в роду были подобные проблемы, на что необходимо обращать внимание. Важно обнаружить проблему в первом полугодии жизни, чтобы вовремя провести коррекцию. В этот период кости еще поддаются внешним воздействиям. Если создать подходящие условия, признаки дисплазии тазобедренных суставов у грудничков исчезнут.
Девочки больше подвержены возникновению патологии, чем мальчики. Это связано с релаксином – гормоном, который вырабатывается в организме женщины в третьем триместре беременности. Релаксин подготавливает тазовые кости к родам и делает их подвижными. При этом вещество воздействует не только на кости матери, ребенок девочка также ему подвергается. Группа риска:
- Первенцы, так как наибольшее количество релаксина вырабатывается перед первыми родами, впоследствии его будет гораздо меньше.
- Дети, вес которых превышает 3,5 кг – чем больше вес плода, тем большее давление приходится на тазовые кости.
- Ягодичное предлежание, когда ноги согнуты в тазобедренном суставе и стопы находятся возле плеч ребенка. Если малыш рождается самостоятельно, тазовая область испытывает большие нагрузки. Учитывая, что кости сами по себе мягкие, да еще находятся под воздействием релаксина, можно ожидать, что ребенок родится с подвывихом или даже с вывихом. В связи с этим матерям, у которых дети «сидят» на попе в утробе, делают кесарево сечение;
- Наследственность. Определяется по женской линии, при этом риск родить ребенка с дисплазией возрастает в 3 – 4 раза.
Для сравнения: на каждый случай рождения мальчика с недоразвитыми тазовыми суставами приходится 7 случаев рождения девочек с аналогичной патологией.
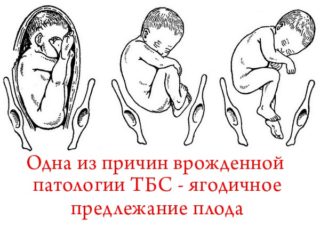 Кроме гормонального воздействия и неправильного положения плода есть еще несколько причин, которые прямо или косвенно влияют на развитие ТБС:
Кроме гормонального воздействия и неправильного положения плода есть еще несколько причин, которые прямо или косвенно влияют на развитие ТБС:
- недоношенность и нарушение метаболизма в соединительной ткани из-за сниженного тонуса стенок артерий и недостаточном поступлении кислорода и питательных веществ к суставной сумке;
- неврологические расстройства, в том числе нарушения в шейном отделе позвоночника, которые приводят к мышечным спазмам на уровне таза, что вызывает его перекрут;
- вагинальный бактериоз матери и другие инфекции родовых путей;
- токсоплазмоз матери;
- возраст первородящей женщины моложе 20 лет, так как кости заканчивают свое формирование позже и на момент родов являются незрелыми;
- курение во время беременности;
- родовые травмы и тугое пеленание новорожденных.
Исследование, проведенное кандидатом медицинских наук Каменских М. С, показывает, что не все методы терапевтического воздействия применимы к новорожденным, тем более если малыш родился недоношенным.
Формы и степени патологии
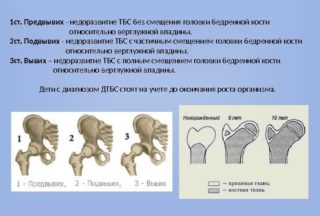 Встречается 3 вида дисплазии тазобедренных суставов у новорожденных:
Встречается 3 вида дисплазии тазобедренных суставов у новорожденных:
- Предвывих. Определяют по свободному перемещению сустава в вертлужной впадине. Связки ослаблены, что создает нестабильность в тазовых костях. Эта проблема встречается чаще всех остальных.
- Подвывих. Бедренная головка может выскакивать из своего места и возвращаться обратно. Обычно слышен глухой звук наподобие щелчка. Подвывих может возникнуть после незамеченного предвывиха. Это состояние более серьезное и требует внимания.
- Вывих. Встречается при рождении редко. Бывает полным и неполным. В первом случае нарушается контакт впадины с головкой. При неполном сустав сдвигается.
По статистике, 30 % новорожденных имеют подвывих или предвывих. В таких случаях ребенка показывают ортопеду, который назначает лечебные мероприятия. Кости дорастают, и сустав принимает правильное положение.
Симптомы дисплазии
Некоторые признаки дисплазии тазобедренных суставов у детей до года можно определить визуально. Этого достаточно, чтобы посетить детского ортопеда и начать принимать меры.
Тревожные для родителей симптомы:
-
Складки на ножках и под ягодицами должны располагаться одинаково. При асимметрии есть подозрение, что у ребенка врожденная дисплазия. При сильном расхождении складок возможен вывих.
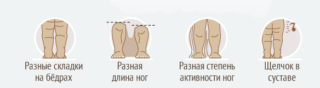
Двухстороннее поражение тазобедренного сустава не дает асимметрии складок, поэтому ребенка показывают ортопеду в любом случае, особенно, если у матери или ее родственников по женской линии были какие-либо проблемы с костями.
Различают 3 степени дисплазии у грудничков, каждая из которых имеет свои симптомы:
- 1 степень характеризуется слабой симптоматикой. Ножки ребенка одинаковой длины, асимметрия складок либо отсутствует, либо выражена неярко. Заподозрить патологию можно по легкому толчку при разведении ножек в стороны на 90 градусов.
- При 2 степени складки на стороне тела, где есть патология, расположены выше. Они более глубокие. Конечности разной длины. Характерно вальгусное расположение стоп, при котором пятка смотрит наружу, а стопа заваливается внутрь. При дисплазии 2 степени имеется недоразвитие заднего края суставной выемки.
- Дисплазию 3 степени выявляют, когда ребенок начинает ходить. Изменения в походке и сильное напряжение приводящих мышц, которые расположены на внутренней поверхности бедра, дают основания предположить, что центр вертлужной впадины не совпадает с центром бедренной головки. В этом возрасте родителям будет предложено загипсовать ножки, так как время упущено, а последствия неправильного формирования тазобедренного сустава будут преследовать человека всю оставшуюся жизнь.
Если диагностирована патология 3 степени, следует приложить максимум усилий для исправления суставов, так как ребенку грозит нарушение осанки, походки, возможны неврологические заболевания из-за искривления позвоночного столба.
Диагностика
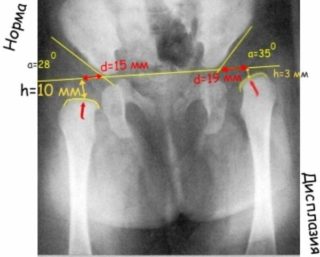
Первый осмотр проводит врач еще в роддоме. Далее назначают плановые посещения врача-педиатра, который в случае неправильного положения ножек направляет на консультацию к ортопеду. После визуального осмотра необходимо подтверждение на рентгеновском аппарате или УЗИ.
Для детей до 3 месяцев единственно доступным методом является УЗИ тазобедренных суставов. Рентген не очень информативен, так как кости ребенка имеют другую структуру. Чтобы получить качественный снимок, малыш должен лежать неподвижно на столе. Лучше приходить на процедуру, когда ребенок спит.
Методы терапии
Подобрать правильно лечение – главная задача ортопеда. Важно не переборщить с различными приспособлениями, иначе ребенок будет развиваться хуже. Не редки случаи, когда малыш, длительно находящийся в неподвижном состоянии, выглядит угнетенным. Ограниченность в движениях влияет на психику, делает малыша угрюмым или беспокойным. Подходить к решению проблемы только с ортопедической стороны неправильно.
Комплексный подход – мануальная терапия, ортопедические приспособления, массаж, хирургия – нужны только в самых тяжелых случаях при истинном вывихе бедра, если возраст ребенка не позволяет провести мягкую коррекцию.
 Врачи часто пугают родителей, что ребенок будет хромать, однако хромота бывает только при тяжелых вывихах. При дисплазии лечение должно проводиться интенсивно, но не ограничивать ребенка в движении. Выход предлагают мануальные терапевты:
Врачи часто пугают родителей, что ребенок будет хромать, однако хромота бывает только при тяжелых вывихах. При дисплазии лечение должно проводиться интенсивно, но не ограничивать ребенка в движении. Выход предлагают мануальные терапевты:
- восстановить подвижность позвоночника в грудном возрасте, чтобы впоследствии не было сколиоза или остеохондроза;
- снять мышечный тонус спины, мешающий правильно формироваться суставам в теле;
- если есть ограничение в движении головой, значит, присутствует кривошея, что также устраняется при помощи мануальной терапии.
Насколько правильно определена причина, настолько эффективным и быстрым будет лечение. Не всем детям помогают стремена или гипсование. У некоторых положительной динамики не наблюдается вовсе, но время уходит. В детском организме каждую минуту происходят изменения, поэтому важно направить их по верному пути.
Пример: у ребенка родовая травма – подвывих шейного позвонка, вследствие чего мышцы плечевого пояса напряжены и неправильно развивается тазобедренный сустав, потому что напряжение передается ниже. Малышу одели стремена и «дорастили» суставы. При этом проблема с шеей осталась. Результат: отставание в развитии по причине гипоксии мозга.
 Традиционная методика лечения дисплазии заключается в использовании различных «распорок» для поддержания ног в нужном положении и под нужным углом. Такой подход ограничивает подвижность сустава и, следовательно, его питание. Мануальные терапевты поступают по-другому: они не ограничивают движение сустава, но вправляют головку в вертлужную впадину, снимая мышечное напряжение. Без расслабления мышц невозможно добиться стабильного положения сустава и его дальнейшего нормального развития. При такой методике у ребенка открываются зоны роста, улучшается питание и кровоснабжение суставов.
Традиционная методика лечения дисплазии заключается в использовании различных «распорок» для поддержания ног в нужном положении и под нужным углом. Такой подход ограничивает подвижность сустава и, следовательно, его питание. Мануальные терапевты поступают по-другому: они не ограничивают движение сустава, но вправляют головку в вертлужную впадину, снимая мышечное напряжение. Без расслабления мышц невозможно добиться стабильного положения сустава и его дальнейшего нормального развития. При такой методике у ребенка открываются зоны роста, улучшается питание и кровоснабжение суставов.
Возможные осложнения и последствия
Степень тяжести и возможные осложнения часто преувеличены врачами. По статистике, у детей после ношения стремян скорее разовьется искривление позвоночника, чем хромота. Далее, во взрослом возрасте, возможен остеохондроз.
Ношение фиксирующих приспособлений детьми в возрасте 6 – 12 месяцев сказывается на общем развитии ребенка. В этот период малыши активно исследуют мир, а стремена мешают процессу, что вызывает недовольство и формируют капризный характер. Если применяется гипсование в более старшем возрасте, таким образом можно сломать формирующуюся психику малыша и затормозить развитие на много лет вперед. Ни один ребенок не хочет лежать в кровати без движения – это не свойственно детскому организму.
Предложения врачей обездвижить растущего малыша нужно обдумать с нескольких позиций: прежде всего, с позиции ребенка.
Существуют специальные методики, которые не используют старые направления лечения. Автором одной из них является Геннадий Игнатьев. У его пациентов не наблюдается отсроченных осложнений, которые появляются в подростковом или взрослом возрасте из-за неправильно установленных причин дисплазии тазобедренных суставов.
Профилактические меры
 Профилактика прежде всего касается матери будущего ребенка. Если женщина находится на учете у ортопеда или травматолога, гинеколог отправит ее на осмотр. Вместе с тем, если проблем не было до беременности, это не означает, что они не могут появиться во время нее или после родов. Многие детские болезни связаны с состоянием матери и ее скрытыми болезнями.
Профилактика прежде всего касается матери будущего ребенка. Если женщина находится на учете у ортопеда или травматолога, гинеколог отправит ее на осмотр. Вместе с тем, если проблем не было до беременности, это не означает, что они не могут появиться во время нее или после родов. Многие детские болезни связаны с состоянием матери и ее скрытыми болезнями.
После рождения малыша не рекомендуется тугое пеленание с вытянутыми ножками. В странах Африки женщины носят грудных детей на спине с широко разведенными ногами, случаев дисплазии у них намного меньше. В Японии были времена, когда около 10 % населения страдали проблемами тазобедренных суставов из-за привычки туго пеленать детей. Уровень заболеваемости снизился, когда была проведена кампания, заставившая бабушек и мам пересмотреть подход к пеленанию.
Кормить ребенка грудным молоком полезнее с точки зрения усвоения питательных веществ, а солнечные ванны стимулируют образование витамина D, в паре с которым лучше усваивается кальций.




