Нарушение развития и формирования тазобедренных суставов — основной тип врожденных аномалий костно-мышечной системы у детей младше 1 года.
Дисплазия тазобедренного сустава у новорожденных встречается с частотой 25 случаев на 1000. В регионах, имеющих отрицательную экологическую обстановку, показатель заболеваемости увеличивается в несколько раз.
Что такое дисплазия?
ДТС— заболевание, характеризующееся недоразвитием в процессе эмбриогенеза всех элементов, участвующих в образовании сустава:
- связок;
- хрящей;
- костных поверхностей;
- мышц;
- невральных структур.
В медицинской литературе можно встретить синоним — врожденный вывих бедра.
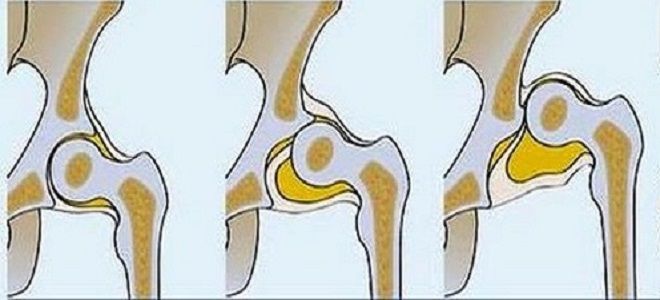
Различают три степени тяжести заболевания:
- 1 степень (предвывих) — наблюдается недоразвитие костно-хрящевых элементов; мышечно-связочный аппарат не изменен. Отклонение головки бедренной кости отсутствует.
- 2 степень (подвывих) — на фоне характерных проявлений предвывиха наблюдается смещение (дислокация) головки бедренной кости кверху и кнаружи.
- 3 степень (вывих) — тяжелая форма, головка бедра не контактирует с вертлужной впадиной, контакт суставных поверхностей отсутствует.
На рисунке отражены типы ДТС.

А — тазобедренный сустав новорожденного в норме, В — дисплазия 1 степени, С — дисплазия 2 степени, Д — дисплазия 3 степени.
Историческая справка — Еще Гиппократ описал первые симптомы заболевания у новорожденных. Он применял вытяжение тяжелыми грузами. Только в начале ХХ века появляются серьезные работы, посвященные своевременной диагностике и лечению патологии тазобедренного сустава. Впервые термин «дисплазия» был введен Hilgenreiner в 1925 году.
Причины формирования ДТС у новорожденных
Существует несколько теорий, объясняющих, почему возникает врожденная дисплазия тазобедренных суставов.
- Наследственная теория ─ возникновение заболевания связано с генетической предрасположенностью.
- Гормональная теория — в основе развития дисплазии лежит высокий уровень прогестерона в конце беременности; в результате наблюдается снижение тонуса мышечно-связочного аппарата, что является причиной нестабильности в ТС.
- Экзогенная теория — воздействие токсических веществ, в том числе определенных групп лекарственных препаратов, нарушает процессы развития костной ткани и приводит к патологии опорно-двигательного аппарата.
- Мультифакториальная теория — дисплазия тазобедренного сустава у младенцев возникает в результате совместного воздействия указанных выше факторов.
К состояниям, способствующим развитию врожденного вывиха бедра, относятся:
- ягодичное предлежание плода;
- недостаток витаминов и микроэлементов (кальция, фосфора, иода, железа, витамина Е);
- недоразвитие вертлужной впадины;
- ограничение подвижности плода в полости матки.
Установлена прямо пропорциональная зависимость повышенной заболеваемости ДТС от особенностей пеленания ребенка. Во многих странах Африки и Азии заболеваемость ниже, потому что новорожденных не пеленают, предпочитают носить на спине, тем самым обеспечивая свободу движений ребенка. В связи с этим в начале 70-х годов прошлого века японцы в соответствии с национальной программой отказались от древней традиции: было запрещено тугое и прочное пеленание при дисплазии тазобедренных суставов у новорожденных. Результат заставил удивиться даже скептиков: число детей с патологией ТС уменьшилось приблизительно в 10 раз.
Симптомы дисплазии
При осмотре ребенка обращают внимание на следующие признаки:
- положение и размеры нижних конечностей;
- положение кожных складок в области бедер (симметричное или асимметричное);
- мышечный тонус;
- объем активных и пассивных движений.
ДТС у младенцев проявляется характерными симптомами.
- Симптом соскальзывания (синоним: симптом щелчка). Ребенка укладывают на спину, сгибая ноги как в коленных, так и ТС под углом 90 градусов (большие пальцы исследующего располагают на внутренней поверхности бедер, остальные пальцы — на наружной поверхности). При отведении бедер осуществляется надавливание на большой вертел, в результате чего происходит вправление головки бедренной кости. Процесс сопровождается характерным щелчком.
- Ограничение отведения бедер. Детская дисплазия тазобедренного сустава проявляется наличием ограничения отведения до 80 градусов и менее. Симптом наиболее характерен для одностороннего поражения.
- Относительное укорочение конечности. Симптом встречается у новорожденных редко, наблюдается при высоких вывихах.
- Наружная ротация нижней конечности — признак, характеризующийся поворотом бедра на стороне поражения кнаружи. Может встречаться и у здоровых детей.
- Асимметричное положение бедренных и ягодичных складок — выявляется в ходе наружного осмотра.
Второстепенные (вспомогательные) признаки ДТС у новорожденного:
- атрофия мягких тканей (мышц) на стороне поражения;
- пульсация бедренной артерии снижена со стороны диспластически измененного сустава.
Редко встречаются бессимптомные случаи врожденного вывиха бедра.
Инструментальные методы диагностики
Многих матерей интересует вопрос: как определить дисплазию у новорожденных со стопроцентной достоверностью? С целью уточнения диагноза необходимо выполнить следующие диагностические манипуляции.
Рентгенологическое исследование — Перед выполнением снимка нужно соблюсти следующие условия: симметричная укладка новорожденного, минимальное время выполнения процедуры, использование защитных прокладок. При производстве рентгенограмм обязательно участие помощников или родителей, которые помогут фиксировать младенца в нужной позе. Дисплазия ТС имеет характерные рентген признаки:
- скошенность крыши вертлужной впадины;
- отхождение головки бедренной кости от центральной оси;
- несоответствие размеров суставной впадины размерам головки;
- смещение бедра кнаружи от вертикальной линии.
Артрография позволяет судить о рентгенонегативных элементах — связках, капсуле. С помощью этого метода может быть установлена даже дисплазия тазобедренного сустава 1 степени. На артрограмме возможно определить положение головки и ее форму, фиброз капсулы, заращение вертлужной впадины. Процедура выполняется под общим наркозом. Тонкой иглой прокалывают кожный покров, подкожно-жировую клетчатку, капсулу, проникают в полость ТС. Вводят контрастное иодсодержащее вещество или инертный газ. Затем выполняются рентгеновские снимки.
Артроскопия -В полость сустава вводят проводник с камерой, на экран телевизора выводится изображение всех элементов — костных поверхностей, связок, хрящей.
Ультразвуковое исследование ТС. Преимущества — возможность многократного использования с целью контроля лечения, отсутствие лучевой нагрузки по сравнению с рентгенографией. Метод неинвазивный, безопасный для ребенка. С помощью ультрасонографического исследования удается выявить врожденный вывих бедра на ранних стадиях. УЗИ выполняется по следующим показаниям:
- наличие клинических проявлений ДТС;
- тяжелое течение беременности и родов;
- снижение мышечного тонуса в нижних конечностях.
Компьютерная томография позволяет оценить дополнительные рентгенологические показатели — степень атрофии окружающих сустав мягких тканей. Основной недостаток метода — высокая доза облучения даже при однократном обследовании.
Магнитно-резонансная томография используется для определения показаний к оперативному лечению.
Дифференциальная диагностика
Существуют заболевания, которые могут проявляться такими же симптомами, как и врожденный вывих бедра. Врачу необходимо приложить определенные усилия, чтобы поставить верный диагноз.
Дисплазию ТС у новорожденных нужно отличать от перечисленных ниже заболеваний: 
- патологический вывих бедра;
- паралитический вывих;
- метафизарные переломы;
- артрогрипоз;
- рахит у грудничка (признаки, как лечить);
- эпифизарные остеодисплазии.
ДТС у новорожденных в цифрах
- В случае начала лечения в возрасте до 3 месяцев процент излечения составляет 97 %.
- Лечение, назначенное во втором полугодии, дает отличные результаты только в 30 % случаев.
- Выявляемость заболевания в возрасте до 6 месяцев составляет всего 40%.
- Лечение, начатое в возрасте до 3 месяцев, длится 2 месяца, а начатое в возрасте 12 месяцев, — более 20 лет.
Основные виды лечения
Существует много научных работ, в которых содержится информация о том, как лечить дисплазию ТС. Большинство авторов руководствуется следующими принципами:
- лечение назначается при обнаружении клинических признаков заболевания;
- лечения назначается при наличии рентгенологических признаков заболевания, даже при отсутствии клинических;
- сочетание асимметрии ягодичных складок с тяжелым течением беременности является показанием к проведению лечения.
Консервативное лечение включает:
- широкое пеленание: проводится на протяжении 1 — 2 месяцев, при этом сохраняются активные движения в суставах, что способствует спонтанному вправлению вывиха, правильному формированию вертлужной впадины;
- распорки при ДТС дают возможность отведения ножек при их сгибании, свободного доступа к телу. Наиболее часто используемая шина при дисплазии — стремена Павлика;
- применение функциональных гипсовых повязок с дистракционной системой;
- физиотерапевтические методики уменьшают активность воспалительного процесса, улучшают трофические процессы в тканях, препятствуют возникновению контрактур, уменьшают болевой синдром. Применяют перечисленные ниже виды физиотерапии:
- электрофорез при дисплазии позволяет вводить лекарственные препараты в область тазобедренного сустава;
- амплипульстерапия;
- ультразвук;
- грязелечение;
- магнитно-лазерная терапия;
- гипербарическая оксигенация;
- массаж;
- иглорефлексотерапия.
Оперативное лечение ДТС показано при неэффективности консервативных методик. Используются следующие виды операций:
- открытое вправление врожденного вывиха бедра;
- эндоскопическое лечение дисплазии.
- Детям, которым окончено лечение дисплазии тазобедренных суставов, нужно придерживаться определенного режима.
- Рекомендуется продолжить выполнение гимнастических упражнений.
- Запрещается раннее обучение ходьбе.
- Не используются ходунки и другие приспособления, которые форсируют ходьбу.
- Применяются ботинки, фиксирующие голеностопные суставы.
Реабилитационные мероприятия при дисплазии
Реабилитация направлена на:
- укрепление мышц, формирующих тазобедренный сустав;
- активизацию репаративных (восстановительных) процессов;
- приспособление сустава к изменившимся условиям динамики и статики.
С этой целью используется лечебная физкультура, физиотерапевтическое лечение, препараты.
Как предупредить развитие дисплазии у новорожденного?
С этой целью необходимо:
- регулярно посещать невролога и ортопеда;
- выполнять ультразвуковое исследование суставов;
- заниматься лечебной физкультурой;
- исключить тугое пеленание.
Из копилки врача-ортопеда – клинический пример
Пациентка Ира К., возраст — 8 месяцев. Выставлен диагноз: «дисплазия правого тазобедренного сустава 2 степени». Проходила периодически курсы амбулаторного лечения без положительной динамики, что послужило основанием для госпитализации в травматологическое отделение детской городской больницы.
При поступлении в стационар врач выявил:
- укорочение левой нижней конечности на 1 см;
- ограничение отведения в суставах до 70 градусов;
- асимметричное положение ягодичных и бедренных складок.
Рентгенологическое исследование — отсутствие головок бедренных костей, гипоплазия (недоразвитие) ведущих элементов тазобедренного сустава справа.
Проведено следующее лечение:
- операция под общим наркозом — удлинение приводящих мышц бедра;
- лейкопластырное вытяжение на протяжении 3 недель с последующим закрытым вправлением головки правой бедренной кости и наложением гипсовой повязки;
- через 3 месяца гипсовая повязка удалена;
- осуществлено наложение шины Виленского;
- дозированная нагрузка на пораженную нижнюю конечность.
После лечения выполнена контрольная рентгенограмма: вывих головки правой бедренной кости вправлен.
С 6 месяцев Ире разрешено ползать.
Следующий этап — реабилитационное лечение (с периодичностью 1 раз в 3 месяца), которое включало:
- гимнастические упражнения, направленные на разработку пораженного сустава;
- физиотерапевтическое лечение (амплипульстерапия, электрофорез, массаж нижних конечностей, грязелечение);
- гипебарическая оксигенация;
- витамины группы В;
- диетотерапия;
- препараты, направленные на восстановление хрящевой структуры.
В возрасте 1 год 1 месяц шина Виленского удалена, разрешена дозированная статическая нагрузка. На рентгенограмме, выполненной в этом возрасте, — полное отсутствие признаков ДТС справа.
Объем движений в пораженном суставе восстановился полностью. Болевого синдрома у ребенка нет.
Ире рекомендовано: регулярное посещение ортопеда (1 раз в 3 месяца), занятие лечебной физкультурой, массаж нижних конечностей, дозированная физическая нагрузка.
Из вышеуказанного можно сделать вывод: дисплазия тазобедренного сустава является курабельным (излечимым) заболеванием. Полное выздоровление возможно при условии своевременного обращения к ортопеду и полного выполнения всех рекомендаций.

Дисплазия тазобедренных суставов у грудничка – частая патология детей первого года жизни. В большинстве случаев она связана с нарушением проведения родов, однако может провоцироваться и сбоем внутриутробного развития плода. Патология способна привести к инвалидизации, поэтому требует врачебного контроля и внимательного отношения родителей.
Причины дисплазии тазобедренных суставов у грудничков
Дисплазией в ортопедии именуют нарушение правильного расположения больших вертелов бедренных костей. Это вызывает неправильное разведение ног, что приводит к проблемам: дети практически не могут стоять, имеют проблемы с ходьбой в старшем возрасте. Врачи длительное время занимались изучением факторов, провоцирующих развитие болезни, и пришли к следующим выводам относительно возможных причин болезни:
- Нарушения во время гестации. Избыточный синтез релаксина приводит к сильному размягчению бедренно-крестцовых суставов не только у будущей мамы, но и у малыша. В результате происходит деформация, возникает врожденная дисплазия тазобедренных суставов.
- Большая масса тела малыша. Акушеры утверждают, что высокий риск развития дисплазии тазобедренных суставов наблюдается у младенцев массой выше 3,5 кг.
- Ягодичное предлежание. В таком случае ребенок появляется на свет попой вперед, что повышает риск деформации тазобедренных суставов. Головка выходит из вертлужной впадины тазовой кости и не способна вернуться на место самостоятельно. Чтобы не развивалась дисплазия тазобедренных суставов у грудничка в данном случае, врачи прибегают к кесареву сечению.
- Генетическая предрасположенность. У женщин с подобной патологией риск рождения ребенка с дисплазией выше.
- Тугое, неправильное пеленание. В таком случае наблюдается избыточное давление на тазобедренный сустав, что повышает риск деформации.
- Неблагоприятные условия окружающей среды. Установлено, что у детей, проживающих в неблагоприятных районах, рядом с промышленной зоной, дисплазия тазобедренных суставов возникает чаще.

Дисплазия тазобедренных суставов у грудничка – признаки
Симптомы дисплазии тазобедренных суставов у грудничков носят явный характер, поэтому диагностика не составляет труда. В большинстве случаев признаки патологии определимы невооружённым глазом. Среди возможных симптомов дисплазии тазобедренного сустава специалисты называют:
- укорочение поврежденной ножки;
- появление дополнительной складки в области бедра;
- асимметрия ягодичных складок;
- согнутые в коленях ноги не отводятся полностью;
- во время сгибания ножек в коленях и тазобедренных суставах возникает щелчок.
Как определить дисплазию тазобедренных суставов?
Подозревая наличие болезни у своего малыша, мамы нередко интересуются у врачей, как определить дисплазию тазобедренных суставов у грудничка. В случае врожденной формы патологии болезнь определяют в роддоме, однако дисплазия может развиться и со временем: тазобедренный сустав у младенцев формируется до 8 месяцев. Дисплазия тазобедренного сустава у детей до года формируется в этом промежутке.
Чтобы исключить наличие патологии, необходимо провести несколько простых тестов:
- Сравнить длину ножек малыша – они должны быть одинаковыми.
- Положив руки на колени ребенку, попытаться развести их в стороны. Если щелчок отсутствует – все в порядке.
- По очереди отводят в стороны бедра малыша – он не должен реагировать на это упражнение.
- В положении лежа на животе сравнить подколенные складки у малыша – они должны быть симметричны.
Степени дисплазии тазобедренных суставов
Рядом с диагнозом дисплазия тазобедренных суставов у новорожденного врачи всегда указывают степень патологии. Всего принято различать 3 степени дисплазии тазобедренных суставов:
- 1 степень – неустойчивость бедра или предвывих. Характеризуется недоразвитием тазобедренного сустава без смещения головки бедренной кости.
- 2 степень – подвывих. Дисплазия, ТБС, у детей в данной форме характеризуется недоразвитием сустава с небольшим, частичным смещением головки бедренной кости по отношению к вертлужной впадине.
- 3 степень – врожденный вывих бедра. Недоразвитие сустава с полным смещением головки бедренной кости.
Дисплазия тазобедренных суставов у грудничка – лечение
Перед тем как лечить дисплазию тазобедренных суставов у грудничков, врачи определяют степень нарушения. Непосредственно этот факт определяет перечень терапевтических манипуляций. В случае 1 степени болезни нужно следовать выданным врачом правилам, что поможет нормализации процесса формирования сустава. С этой целью назначаются:
- лечебная гимнастика;
- массаж;
- физиотерапия.
В тяжелых случаях, при 2, 3 степенях дисплазии тазобедренных суставов у грудничка врачи прибегают к наложению шин и специальных распорок. Они фиксируют ноги в нужном положении. Если и данное лечение становится неэффективным, прибегают к хирургическому вмешательству. В случае отсутствия квалифицированной и своевременной помощи ребенок может стать инвалидом.
Массаж при дисплазии тазобедренных суставов у грудничков
Массаж при дисплазии тазобедренных суставов должен осуществляться исключительно специалистом. Только профессионал способен рассчитать силу и степень воздействия на мышцы.
Некоторые элементы массажа мама по примеру врача способна выполнять самостоятельно, в домашних условиях:
- Сначала выполняют легкое поглаживание внешней поверхности ног, спиралевидными движениями от голени к бедру.
- Далее легкими движениями растирают кожу, контролируя силу движений.
- Переходя на область ягодиц, выполняют легкие поколачивания и пощипывания.
- Обхватывая бедро обеими руками, валяют ногу в разные стороны.
Гимнастика при дисплазии тазобедренных суставов у грудничков
ЛФК при дисплазии тазобедренных суставов также является неотъемлемой частью терапии. Упражнения должны выполняться 2-3 раза в день, в перерывах проводится массаж. Сеанс гимнастики ребенку проводят в положении лежа на столе, на спине.
Среди эффективных упражнений:
- Велосипед: ножки ребенка захватывают в области голени и осуществляют движения вперед-назад. Повторяют 10–15 раз.
- Ухватившись за голень, производят сгибание ног в коленном и тазобедренном суставах.
- Ладушки – стопы сводят вместе, как при игре в ладушки.
Электрофорез при дисплазии тазобедренных суставов у грудничков
Дисплазия суставов у детей требует комплексного подхода в лечении. Одной из важных составляющих этого процесса является физиотерапия – электрофорез. Эта методика предполагает воздействие на область поражения тока. В результате таких процедур наблюдается:
- уменьшение отечности;
- снижение болезненных ощущений;
- улучшение кровообращения в области воздействия.
Для укрепления костей, снижения гибкости и эластичности суставных элементов проводят электрофорез с кальциевым раствором на область тазобедренного сустава. Во время процедуры пациент ощущает небольшие пощипывания и покалывания, которые напоминают бег мурашек по коже. Продолжительность процедуры составляет 5–10 минут.
Пеленание при дисплазии тазобедренных суставов у грудничка
Чтобы поскорее прошла дисплазия тазобедренных суставов у детей, лечение дополняется соблюдением отдельных рекомендаций. Внимание уделяется пеленанию ребенка.
Врачи рекомендуют широкое пеленание:
- Пеленку складывают в виде прямоугольной распорки шириной 15 см.
- Ноги отводят в стороны на 60–80 градусов и прокладывают между ними пеленку.
- Края согнутой посередине пеленки должны доходить до колен.
Распорки для грудничков при дисплазии тазобедренных суставов
Лечение дисплазии тазобедренных суставов у малышей предполагает использование специальных распорок или шинок. Существует множество вариантов этих конструкций. Подбор их осуществляется с учетом степени дисплазии и возраста ребенка. По мере его роста осуществляться замена устройства на большее. Среди распространенных типов распорок:
- Стремена Павлика – самые щадящие и простые в использовании. Применяются с 3 недель до 9 месяца жизни младенца.
- Подушка Фрейка — специальные штанишки, которые поддерживают ножки малыша в положении лягушки. Меняется по мере роста малыша. Назначается с 1 до 9 месяцев.

Дисплазия тазобедренных суставов у грудничков – последствия
Если патология была обнаружена в малом возрасте и проводилось своевременное адекватное лечение, то болезнь исчезает бесследно. Однако при отсутствии соответствующей терапии дисплазия тазобедренных суставов быстро прогрессирует. В случае тяжелой степени патологии может потребоваться хирургическое вмешательство. Несвоевременная консервативная терапия может привести к тому, что будут иметь место последствия дисплазии тазобедренных суставов в виде:
- неоартроза;
- укорочения бедра;
- диспластического коксартроза;
- патологического вывиха бедра;
- инвалидизации.
Профилактика дисплазии тазобедренных суставов у грудничков
Врачи утверждают, что тазобедренная дисплазия у детей может быть полностью предупреждена. Дисплазия тазобедренных суставов у грудничка развивается реже, если соблюдать следующие правила:
- Проводить широкое пеленание или вообще не пеленать малыша.
- Делать профилактический массаж.
- Выполнять гимнастические упражнения («велосипед»).
Большинству женщин, ожидающих появления на свет второго или третьего малыша, и многим беременным, готовящимся стать мамой в первый раз, знаком термин «Дисплазия тазобедренного сустава у новорожденных». Всех их интересует – возможно ли избежать этой патологии, что для этого надо делать, по каким признакам у родившегося малыша её можно распознать и как лечить?

Боли – предвестник страшных патологий, которые за год-два могут усадить в коляску и сделать из вас инвалида. Главный врач Гольцман: полностью восстановить СУСТАВЫ и СПИНУ просто, самое главное.
Сегодня отношение к профилактике этого заболевания у детей первого года жизни в корне изменилось, а вовремя распознанные симптомы и правильно выполненное лечение дисплазии тазобедренных суставов у новорожденных – это 99% гарантия здоровых сочленений, вплоть до пожилого возраста. Однако остаётся 1% на то, что болезнь возникнет в первый раз во взрослом возрасте, либо же вернётся повторно.
Определение патологии и её классификация
Дисплазия суставов у новорожденного – это врождённая незрелость костей, сухожилий и связок в области сочленения. Чаще всего она наблюдается в одном тазобедренном суставе, реже – в обоих.

В зависимости от силы анатомических нарушений в строении сустава классифицируют следующие степени тяжести патологии:
- I или лёгкая – пердвывих или физиологическая задержка оссификации – головка бедренной кости не центрируется во впадине сустава и сидит в нём неплотно, есть незначительная скошенность головки к крыше впадины, но взаимоотношения нарушений незначительны;
- II или средняя – подвывих – головка бедра частично вышла за пределы суставной крыши вертлужной впадины;
- III или тяжёлая – вывих, высокий вывих – бедренная головка полностью вышла из сустава, а вертлужная впадина зарастает жировой тканью.
К сведению. Цена за недолеченные дисплазии или вывихи – болевой синдром при движении, хромота во взрослом возрасте.
Причины образования и статистические особенности
Каковы на самом деле причины дисплазии тазобедренных суставов у новорожденных, медики точно сказать не могут. В настоящее время считается, что больше всего виноват в этом гормон – релаксин, который вырабатывается в организме матери непосредственно перед родами. Его основное предназначение – сделать возможным и облегчить родоразрешение, сделав связки тазового дна и его суставов, как можно более эластичными.

Естественно, что релаксин, благодаря общему кровотоку у матери и плода, оказывает размягчающее воздействие и на связки будущего малыша. На генетическом уровне ткань сухожилий и связок у будущих девочек подвержена размягчающему воздействию гораздо сильнее, чем у будущих мальчиков. Считается, что это основная причина того, что соотношение выраженной дисплазии тазобедренных суставов статистически выглядит следующим образом – на 5-10 девочек приходится 1 мальчик.
Существует также перечень предрасполагающих факторов, при наличии которых риск развития дисплазии суставов у новорожденных возрастает многократно:
- Женщина рожает впервые. В этом случае релаксина у неё вырабатывается больше, чем во время последующих родов, а значит и мышечно-связочный аппарат первого ребёнка подвергается более сильному воздействию.
- Ягодичное или другие «неправильные» предлежания. При родах возможно травмирование суставов плода.
- Крупный размер плода. Даже при правильном головном предлежании, крупный размер плода, особенно при узком тазе матери, может оказать повреждающее воздействие на тазобедренные суставы малыша.
- Нарушение баланса питания, веганство беременной, токсикоз и/или перенесённые заболевания во время беременности, которые могут отрицательно сказаться на формировании костей, мышц и связок малыша.
- Недоношенная беременность.
- Наследственность. Патология тазобедренных суставов есть в анамнезе у родственников новорожденного.
Совет. Не отказывайтесь от кесарева сечения в случаях наличия всех или большинства перечисленных выше факторов. Сегодня, проведение такой операции врачи рекомендуют уже при трёх совпадениях: беременность – первая (1); плод – женского пола (2) и он крупного размера (3).
Признаки и проявления
По существующему современному протоколу неонатолог проверяет тазобедренные суставы у новорожденного на предмет дисплазии вскоре после появления на свет. Во всяком случаем маме стоит поинтересоваться о наличии или отсутствии этой патологии при выписке из роддома.
Если такой осмотр не был произведён, необходимо в обязательном порядке показаться детскому ортопеду в течение первого месяца, не позже. В дальнейшем такие осмотры должны быть пройдены в обязательном порядке в возрасте 3, 6, 9 и 12 месяцев.
Тем не менее чтобы обратиться за медицинской помощью и начать лечение как можно раньше, что важно при этой патологии, родителям не помешает знать симптомы дисплазии тазобедренных суставов у новорожденного «в лицо». Для большей наглядности, представим самые характерные проявления в виде фотогалереи.
На заметку. По статистке, 85% случаев – это дисплазия левого тазобедренного сустава. Такой факт объясняют характерным расположением ножек во время развития в мамином животике. Однако если перечисленные выше симптомы не обнаружены, ходить на ежеквартальные обследования к ортопеду всё-таки нужно. У 10% малышей развивается дисплазия обеих тазобедренных суставов, которую по асимметрии «поймать» нельзя.
Диагностика
Распознание дисплазии сустава у новорожденного и грудничков начинают с визуального осмотра и двигательных тестов, показанных на фото выше. Внимательный и ответственный врач будет выполнять процедуру чистыми, сухими и тёплыми руками. Осмотр начинают с осмотра шеи, затем проверяют функциональное состояние суставов ручек и лишь затем переходят к ножкам малыша.
Обращаем внимание – симптоматический признак асимметрично расположенных складочек у младенцев в возрасте до года, сам по себе, определяющего значения для диагностики врождённой недоразвитости сустава не имеет. Особенно не стоит обращать внимание на бедренные складочки спереди. Такая асимметрия, особенно у новорождённых, встречается и у совершенно здоровых младенцев.
Кроме этого надо отметить, что слышимый щелчок при вращении сустава (симптом Маркса-Ортолани), в 40% случаев фиксируется и у здоровых малышей в первые 20 дней жизни. На явную дисплазию сустава однозначно может указывать лишь разный уровень коленок в согнутом положении, а также выраженное ограничение в разведении бёдер.

Если обнаружены признаки дисплазии, то назначается УЗИ. Рентгеновские лучи вредны даже взрослым, не то что маленьким деткам, поэтому такое обследование выполняется в последнюю очередь, только в случае явной необходимости и детям в возрасте старше 6 месяцев.
Лечебные мероприятия
Лечение врождённой дисплазии зависит от возраста младенца и степени тяжести патологии. Например, 6 из 10 новорожденных малышей со «щёлкающим» синдромом Маркса «выздоравливают» в первые 7 дней жизни, а остальные 3 – в течение 60 дней.
При тяжёлых дисплазиях выполняется вправление вывиха и наложение кокситной фиксирующей повязки. Вопрос о проведении корригирующей операции поднимается лишь после того, как малышу исполниться 3 месяца.
В подавляющем большинстве случаев, при дисплазиях I и II степени у новорожденных и грудничков применяется комплекс консервативных методов:
Ортопедические изделия

Повсеместное пользование подгузниками резко сократило количество малышей с врождённой дисплазией сочленения вертлужной впадины с бедренной костью. Однако родители должны знать, что для профилактики и лечения этой патологии лучше покупать не новомодные ультратонкие модели, а наоборот большие и объёмные, можно даже на один размер больше от необходимого.
В добавок к применению подгузников «на вырост» рекомендуется пеленать всех младенцев, а не только тех у которых есть дисплазия или подозрение на неё, методом широкого пеленания.
Помимо свободного пеленания, врач может назначить лечение фиксированным положением – нахождение ребёнка в мягких ортопедических изделиях, разводящих ножки:
- подушка Фрейка;
- стремена Павлика;
- штанишки Бекера;
- эластичные шины Виленского или Волкова.

Лечебная физкультура
ЛФК при дисплазии тазобедренных суставов у новорожденных проводится на всех этапах консервативных терапевтических мероприятий. Заниматься гимнастикой предстоит и на этапе ношения ортопедического изделия, естественно, что на время выполнения упражнений его снимают, и в реабилитационном периоде – после того, как лечение фиксированным положением прекращается.
С помощью лечебной гимнастики решают следующие задачи:
- стабилизация сочленения – укрепление обслуживающих его мышц, сухожилий и связок;
- предотвращение застойных явлений;
- поддержание амплитуды и векторного объёма движений в суставе;
- интенсификация физической активности для повышения уровня общего здоровья.
Основная часть упражнений при врождённой недоразвитости тазобедренных сочленений у новорожденных и грудничков – это отводяще-круговые движения в них. Перефразируя известную пословицу, предлагаем один раз посмотреть высококлассное обучающее видео ЛФК для новорожденных и грудничков с дисплазией тазобедренных суставов, чем читать на других сайтах невнятные, ничего не значащие общие высказывания на эту тему.
Массаж
Из физиотерапевтических процедур для лечения детских дисплазий в тазобедренных сочленениях рекомендуют делать только лечебный массаж. Выполнять его нужно ежедневно или через день.
Можно ходить к специалисту, вызывать его на дом или делать массаж самим (обучающая видео инструкция чуть ниже). Его единичный курс, возможно потребуется пройти два раза, плюс лечение положением и ЛФК, вполне достаточны для полного и успешного излечения от незрелости тазобедренных суставов.
Совет «на вырост». При покупке автомобильного кресла для малыша, обратите внимание на то чтобы оно было просторным, и позволяло сидеть в нём широко раздвинув ножки.
И в заключение статьи хотим успокоить чересчур мнительных родителей. Вовремя скорректированные лёгкие и даже средней тяжести нарушения при дисплазии отрицательно не сказываются на дальнейшем росте и физическом развитии ребёнка.
Даже наоборот, подмечено, что те дети, подростки и молодёжь, у которых была врождённая недоразвитость и гипермобильность тазобедренных сочленений, а также высокая эластичность связочно-сухожильного аппарата, ощущают повышенную необходимость в физической активности. Поэтому они чаще остальных сверстников хотят и с удовольствием посещают спортивные и танцевальные секции, где обычно добиваются значительных успехов.
Крепкого здоровья и будущих олимпийских побед вашим малышам!
“>




