Синонимы: инфаркт миокарда с подъемом сегмента ST, острый инфаркт миокарда (ИМ), острый трансмуральный инфаркт, инфаркт миокарда (ИМ) с зубцом Q.
Среди сердечно-сосудистых заболеваний с возможным смертельным исходом важное место занимает острый инфаркт миокарда (ИМ), который в настоящее время называют ИМпST. Это наиболее тяжелая форма ОКС, если не считать внезапную сердечную смерть.
Патофизиология. Вследствие кровоизлияния в атеросклеротическую бляшку и постепенно нарастающего тромбоза коронарной артерии происходит стенозирование ее просвета с исходом в окклюзию. Это приводит к ишемии миокарда, кровоснабжаемого пораженной коронарной артерией, и его некрозу.
Тщательные многолетние эпидемиологические исследования больных инфарктом миокарда (ИМ) показали, что у них имеются факторы риска. Сочетание этих факторов способствует ускорению атеросклеротического процесса и многократному увеличению риска инфаркта миокарда (ИМ). К известным на сегодняшний день факторам риска относятся курение, повышенный уровень холестерина в крови, высокое АД и сахарный диабет.
Помимо перечисленных четырех главных факторов риска, известны и другие, в частности, избыточная масса тела, стресс, гиподинамия, наследственная предрасположенность.
Симптомы инфаркта миокарда с подъемом сегмента ST (ИМпST):
• Сильная ангинозная боль, длящаяся более 15 мин
• Подъем сегмента ST на ЭКГ
• Положительные результаты анализа крови на креатинкиназу, ее МВ-фракцию, тропонины (I или Т)
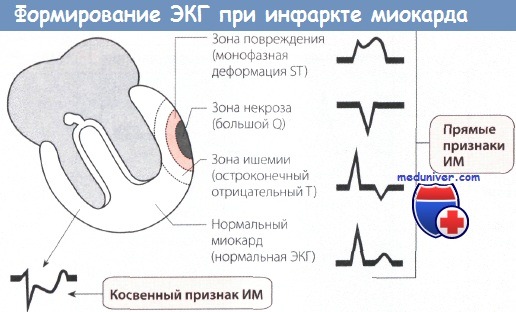
Диагностика инфаркта миокарда с подъемом сегмента ST (ИМпST)
ЭКГ, как правило, имеет решающее значение для установления диагноза. Уже через 1 ч после появления типичного болевого приступа в большинстве случаев на ЭКГ отмечаются четкие признаки ИМ. Поэтому диагностика ИМ является важнейшей задачей электрокардиографии.
При анализе ЭКГ у больных инфарктом миокарда (ИМ) следует обратить внимание на следующие особенности.
• Признаки ИМ должны быть однозначными. В большинстве случаев изменения на ЭКГ бывают настолько типичны, что диагноз можно поставить, не прибегая к дальнейшему обследованию.
• Другие важные заболевания, особенно в острой стадии, например приступ стабильной стенокардии у больного ИБС, перикардит или миокардит, не следует ошибочно интерпретировать как ИМ. Например, при перикардите на ЭКГ нет отчетливых признаков ИМ.
• В процессе диагностики ИМ необходимо установить также стадию ИМ, т.е. следует указать, по крайней мере, идет ли речь об острой фазе или это старый инфаркт. Это важно, так как лечение ИМ имеет свои особенности в зависимости от стадии заболевания.
• В диагнозе следует отразить также локализацию ИМ. В частности, следует дифференцировать инфаркт передней стенки ЛЖ от инфаркта его задней стенки. В зависимости от локализации ИМ можно ориентировочно определить, какая коронарная артерия поражена.
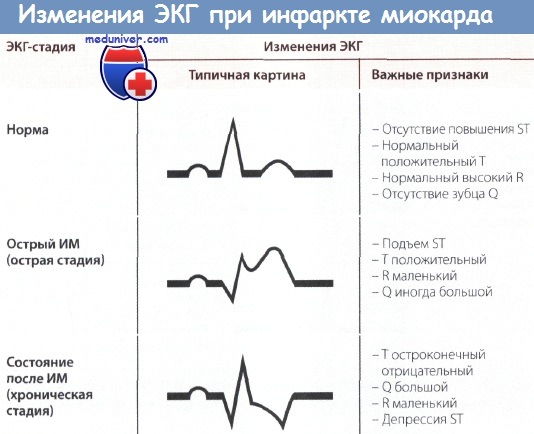
Интерпретация отдельных показателей ЭКГ при инфаркте миокарда (ИМ)
1. Большой зубец Q (зона некроза). Вследствие некроза миокарда в зоне инфаркта ЭДС не возникает. Результирующий вектор ЭДС направлен от зоны некроза. Поэтому на ЭКГ регистрируется глубокий и уширенный зубец Q (зубец Q Парди) в отведениях, которые располагаются непосредственно над зоной ИМ.
2. Подъем сегмента ST. Зона некроза миокарда окружена зоной повреждения. Поврежденная ткань по сравнению со здоровой в конце деполяризации желудочка несет меньший отрицательный заряд, поэтому менее возбудима. Поэтому в зоне повреждения возникает вектор, который соответствует сегменту ST и направлен от электрически отрицательного миокарда к электрически менее отрицательному, т.е. к части миокарда, которая заряжена относительно положительно. Поэтому на ЭКГ, соответствующей зоне повреждения, регистрируется подъем сегмента ST.
3. Остроконечный отрицательный зубец Т. ЭКГ зоны ишемии обнаруживает изменения в фазе реполяризации. Вектор реполяризации направлен от зоны ишемии к здоровому миокарду. При повреждении эпикардиальных слоев миокарда вектор ЭДС направлен снаружи внутрь. Поэтому в отведениях, в которых в норме регистрируются положительные зубцы Т, теперь появляются симметричные остроконечные отрицательные зубцы Т (коронарные зубцы Т Парди).
Результаты исследования сывороточных маркеров некроза миокарда становятся положительными через 2-6 ч после развития ишемии.
Появление тропонинов в сыворотке крови отражает образование тромба в коронарной артерии. Поэтому анализ крови на тропонины из-за высокой чувствительности (90% при выполнении через 6 ч) и специфичности (примерно 95%) является стандартным исследованием в экстренной диагностике острого инфаркта миокарда (ИМ).
Определение сывороточных маркеров некроза миокарда играет важную роль не только в диагностике острого инфаркта миокарда (ИМ), но и позволяет судить о его динамике. Особенно велико их значение в тех случаях, когда данные ЭКГ стертые или маскируются блокадой ножки ПГ либо синдромом WPW. Затруднительна диагностика инфаркта миокарда (ИМ) и в тех случаях, когда инфаркт локализуется в бассейне огибающей ветви левой коронарной артерии.
В настоящее время в диагностике инфаркта миокарда (ИМ) применяют оба указанных метода исследования: ЭКГ и анализ крови на сывороточные маркеры некроза миокарда. Причем они не конкурируют, а дополняют друг друга.
Несмотря на это, как показали ранее выполненные нами исследования, предсказательная ценность ЭКГ более высокая по сравнению с анализом крови на сывороточные маркеры некроза миокарда, так как в большинстве случаев острого ИМ изменения на ЭКГ при внимательном ее чтении появляются уже в течение 1-го часа после начала ишемии и являются надежными диагностическими признаками, в то время как повышение уровня сывороточных маркеров во многих случаях не связано с ишемическим повреждением миокарда.
Кроме того, существенное преимущество ЭКГ состоит также в том, что ее можно выполнять столько раз, сколько нужно, не причиняя больному какого-либо неудобства.
При появлении боли в груди следует во всех случаях зарегистрировать ЭКГ. При подозрении на ИМ рекомендуется выполнять контрольную ЭКГ по меньшей мере каждые 3 дня в сочетании с анализом крови на сывороточные маркеры некроза миокарда.
На ЭКГ при остром инфаркте миокарда (ИМ) появляются следующие изменения: независимо от локализации ИМ, т.е. как при инфаркте передней стенки, так и при инфаркте задней стенки в острой фазе происходит значительное изменение сегмента ST. В норме подъем сегмента ST отсутствует, хотя иногда возможны его незначительные подъем или депрессия даже у практически здоровых людей.
При остром инфаркте миокарда (ИМ) первым признаком на ЭКГ бывает отчетливый подъем сегмента ST. Этот подъем сливается со следующим за ним положительным зубцом Т, и, в отличие от нормы, граница между ними исчезает. В таких случаях говорят о монофазной деформации сегмента ST. Такая монофазная деформация патогномонична для острой фазы, т.е. для «свежего» ИМ.
Дифференциальная диагностика инфаркта миокарда с подъемом сегмента ST (ИМпST) с положительным зубцом Т показана на рисунке ниже.

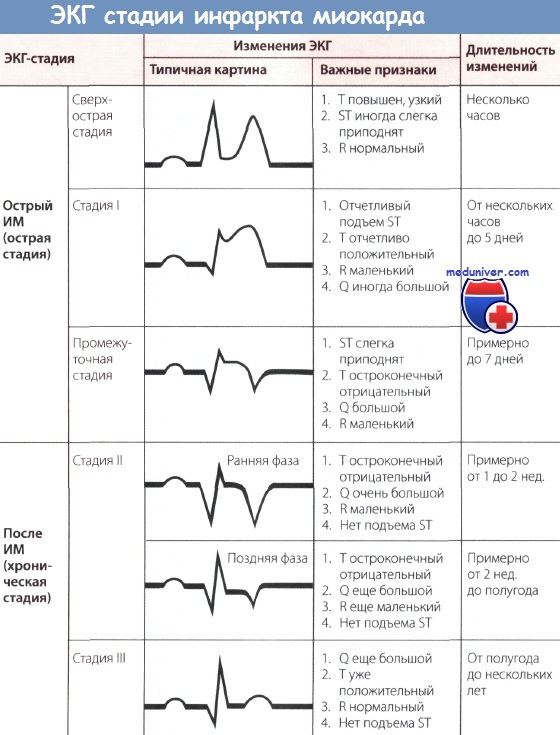
Незадолго до появления монофазной деформации сегмента ST при внимательном анализе ЭКГ можно отметить чрезвычайно высокие остроконечные зубцы Т (так называемые асфиксические Т, или сверхострые Т), обусловленные острой субэндокардиальной ишемией.
Острый и уширенный зубец Q может регистрироваться уже в острой стадии ИМ, однако этот признак не является обязательным. Отрицательный зубец Т в острой стадии может еще отсутствовать.
При «старом» инфаркте миокарда (ИМ) имевший место ранее подъем сегмента ST уже не определяется, но появляются другие изменения, затрагивающие зубцы Q и Т.
В норме зубец Q неширокий (0,04 с) и неглубокий, не превышая по высоте четвертой части зубца R в соответствующем отведении. При «старом» ИМ зубец Q уширен и глубокий.
Зубец Т в норме положительный и составляет не менее 1/7 высоты зубца R в соответствующем отведении, что отличает его от зубца Т при ИМ после острой стадии (т.е. в ранней фазе II стадии), когда он становится глубоким, остроконечным и отрицательным (коронарный зубец Т Парди), кроме того, отмечается депрессия сегмента ST. Однако иногда зубец Т расположен на изолинии и не снижен.
Обычно для определения ЭКГ-стадии инфаркта миокарда (ИМ) бывает достаточно классификации, представленной на рисунке ниже. Классификация, представленная на рисунке выше, позволяет точнее оценить динамику ИМ.
В целом считается, что чем больше отведений, в которых отмечаются патологические изменения, тем обширнее зона ишемии миокарда.
Изменения ЭКГ, а именно большой зубец Q (признак некроза, зубец Q Парди) и отрицательный зубец Т с депрессией сегмента ST или без нее являются типичными для сформировавшегося рубца при «старом» ИМ. Эти изменения проходят по мере улучшения состояния больного. Однако известно, что, несмотря на клиническое улучшение и заживление, признаки старого инфаркта, особенно большой зубец Q сохраняются.
Подъем сегмента ST с положительным зубцом Т, т.е. монофазная деформация сегмента ST с большим зубцом Q, сохраняющаяся более 1 нед., и переход сегмента ST в медленно поднимающуюся дугу должны вызвать подозрение на аневризму сердца.
Дальнейшая тактика после диагностики инфаркта миокарда с подъемом ST (ИМпST) такая же, как и при инфаркте миокарда без подъема сегмента ST (ИМбпST).
Особенности ЭКГ при инфаркте миокарда с подъемом сегмента ST (остром трансмуральном инфаркте):
• Некроз миокарда, обусловленный окклюзией коронарной артерии
• Длительный приступ интенсивной сжимающей загрудинной боли
• В острой стадии: подъем сегмента ST и положительный зубец Т
• В хронической стадии: глубокий остроконечный отрицательный зубец T и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины
ГОУ ВПО «Уральская государственная медицинская академия Федерального
агентства по здравоохранению и социальному развитию»
Кафедра терапии ФПК и ПП
Цикл тематического усовершенствования «Новые технологии диагностики и
лечения терапевтических больных»
«Патогенез и лечение инфаркта миокарда
Исполнитель: врач-терапевт МУ
ЦРБ им Д.И. Мальгина
Рубанченко Игорь Николаевич.
Руководитель: д.м.н. А.И.Коряков
5 Принципы терапии
6 Причины и влияние позднего обращения за медицинской помощью на течение инфаркта миокарда
7 Методы восстановления коронарного кровотока
8 Выбор тактики ведения больного инфарктом миокарда
1. Инфаркт миокарда –
это острая коронарная недостаточность с некрозом участка миокарда.
С точки зрения патоморфологии, инфаркт миокарда (ИМ) – это гибель (некроз) кардиоцитов, вызванная длительной ишемией миокарда из–за нарушения коронарного кровотока[4].
Непосредственной причиной инфаркта является острая ишемия миокарда, чаще всего вследствие разрыва или расщепления атеросклеротической бляшки с образованием тромба в коронарной артерии и повышением агрегации тромбоцитов.
Активированные тромбоциты могут выделять вазоактивные соединения, что приводит к сегментарному спазму вблизи атеросклеротической бляшки и усугублению ишемии миокарда. Возникающая при этом интенсивная боль вызывает выброс катехоламинов, развивается тахикардия, которая увеличивает потребность миокарда в кислороде и укорачивает время диастолического наполнения, усугубляя, таким образом, ишемию миокарда.
Другой «порочный круг» связан с локальным нарушением сократительной функции миокарда вследствие его ишемии, дилатацией левого желудочка и дальнейшим ухудшением коронарного кровообращения. Таким образом, при инфаркте миокарда в отличие от стенокардии быстрого восстановления кровообращения в зоне ишемии, не происходит, что приводит к развитию некроза сердечной мышцы[1].
Ряд патологических процессов, отличающихся от атеросклероза, также могут быть причиной ИМ.
Причины ИМ у больных без атеросклероза коронарных артерий
Эмболии коронарных артерий
Искусственные клапаны сердца
Тромбоз левого предсердия и
Системная красная волчанка
Спазм коронарных артерий (КА)
Вариантная стенокардия при неизмененных коронарных артериях
Врожденные аномалии коронарных артерий (КА)
Отхождение левой КА от легочной артерии
Коронарные артериовенозные и артериокамерные фистулы
аневризмы коронарных артерий
Инфильтративные и дегенеративные поражения КА
Фиброз КА, связанный с радиацией
Состояния, приводящие к диспропорции снабжения миокарда кислородом
Недостаточность аортального клапана
Продолжительная артериальная гипотензия
Дефицит ангиотромбина III
При инфаркте миокарда наиболее велика в первые сутки, затем вероятность внезапной смерти постепенно уменьшается в течение нескольких недель. Ухудшают прогноз осложнения, особенно кардиогенный шок, сердечная недостаточность, электрическая нестабильность сердца, повторные приступы стенокардии, факторы риска, если их не удается устранить. Имеют значение возраст, наличие инфарктов в анамнезе, наличие других тяжелых заболеваний, например сахарного диабета, тяжелой гипертонии, психологические особенности больного[5]. Cердечно – сосудистые заболевания (ССЗ) занимают лидирующее место в структуре общей смертности в России составили 57,2%. Среди лиц обоего пола в трудоспособном возрасте смертность от ССЗ находится на втором месте после травм, отравлений и несчастных случаев. В России средний возраст смертности от ССЗ составляет 69,2 года у мужчин и 77,3 года у женщин[3].
По глубине поражения
По передней стенке
По задней стенке
5. Принципы терапии:
1. Первым мероприятием, помогающим улучшить состояние больного, является воздействие на факторы риска ИБС. Модификация факторов риска включает отказ от курения, физические тренировки, нормализацию веса, устранение стрессовых ситуаций, регулярную гипотензивную терапию, коррекцию липидного обмена.
2. Ранняя госпитализация, по возможности в специализированное отделение, имеющее оснащение для проведения интенсивной терапии всех больных с инфарктом миокарда или с подозрением на него. В Ирбите больные с ИМ госпитализируются в ЦРБ, в палату интенсивной терапии терапевтического отделения и в ЦГБ, в кардиологическое отделение.
3. Начало лечения, как правило, на догоспитальном этапе и продолжается в стационаре.
4. В первые 5 – 7 дней при лечении инфаркта миокарда строгий постельный режим. В дальнейшем постепенное расширение режима, начиная с движений в постели, под руководством инструктора ЛФК.
5.Медикаментозная терапия, направленная на устранение несоответстствия между потребностью сердечной мышцы в кислороде и его доставкой. Она включает в себя препараты: Нитраты, бета – адреноблокаторы, антикоагулянты, вазодилататоры (иАПФ). После стационарного лечения в ЦРБ большинство больных проходят курс реабилитации в специализированном санатории «Руш». Более тяжелые больные проходят реабилитацию в домашних условиях под диспансерным
наблюдением участковых терапевтов. Консультируются у кардиолога СОКБ-1.
6. Профилактика и лечение осложнений инфаркта миокарда[5].
6. Причины и влияние позднего обращения за медицинской помощью на течение инфаркта миокарда
При возникновении инфаркта миокарда решающую роль играет время оказания медицинской помощи. Своевременно проведенная тромболитическая терапия, либо коронарная ангиопластика способны значительно улучшить прогноз заболевания. К сожалению, это возможно только в случае своевременного обращения пациента к врачу. Наиболее частой причиной позднего обращения за медицинской помощью являлось отсутствие у пациента информации о том, при каких симптомах и в какое время необходимо вызвать бригаду скорой помощи. Этого не знали половина пациентов, не имевших ИБС в анамнезе, и каждый пятый с ИБС в анамнезе.
Представляется целесообразным проведение сравнительного анализа причин, по которым обращение пациентов за медицинской помощью при возникновении острой загрудинной боли было несвоевременным. Результаты этого исследования приведены в таблице.
Причины (в %) позднего обращения за медицинской помощью:
Мужчины без ИБС в анамнезе
Мужчины с ИБС в анамнезе
Женщины без ИБС в анамнезе
Женщины с ИБС в анамнезе
Не знал когда вызывать
Боль была «умеренная», думал, что регрессирует без терапии
Боль была выраженная, но думал справиться самостоятельно
Не смог ввиду тяжести состояния
Опасался негативной реакции работодателя
Сомневался в том, что помогут
Срочная работа по дому и на даче
Технические проблемы (нет телефона и др.)
Прием алкоголя перед возникновением болевого приступа
Таким образом, основной причиной позднего обращения за медицинской помощью большинства больных ИМ отсутствие информации о том, при каких условиях и на сколько срочно необходимо вызывать бригаду скорой помощи, вследствие чего в первые сутки в стационар были доставлены менее половины пациентов. Этот фактор способствовал увеличению числа осложнений при выписке из стационара среди мужчин с ИБС в анамнезе и среди женщин с дебютом заболевания в 1,5 раза. Максимально выраженное негативное влияние на больных ИМ оказала беспечность и надежда на выздоровление без вмешательства врача при умеренном болевом синдроме, вследствие чего частота поступления пациентов в стационар в первые сутки уменьшилась в 2 раза и, соответственно, возросло количество осложнений, при выписке из стационара. Среди пациентов, считавших, что при выраженном болевом синдроме они смогут помочь себе самостоятельно лидировали женщины с предшествующим анамнезом ИБС. Мужчины так считали в 2,5 раза реже и поступали в первые сутки в 2 раза чаще. Количество осложнений было примерно одинаковым, так как необходимое время все равно было упущено[3].
7. Методы восстановления коронарного кровотока
Основной задачей лечения больных ИМ является восстановления коронарного кровотока. Эффективность лечения во многом зависит от времени, прошедшего от начала ангинозного приступа до момента достижения коронарной реперфузии, и от степени восстановления кровотока. Для решения вопроса о выборе способа восстановления коронарного кровотока необходимо рассмотреть следующие факторы:
* время, прошедшее с момента развития ИМ с подъемом сегмента ST
* риск проведения фибринолитической терапии
* время необходимое для транспортировки больного в клинику, где проводится чрескожное коронарное вмешательство[4].
Острая окклюзия коронарного кровотока в случае отсутствия адекватного коллатерального кровотока или лизиса тромба приводит к тяжелой трансмуральной ишемии миокарда, а если она сохраняется 20 – 30 минут, то и к развитию ИМ с подъемом сегмента ST.
Несмотря на значительные достижения в лечении больных ИМ с подъемом сегмента ST, общая смертность при нем составляет 15 – 25 %, а около половины из этих фатальных исходов развивается в течение первых 1- 2 часов заболевания.
Существенный прогресс в снижении госпитальной летальности от ИМ связан с внедрением специализированных отделений с палатами интенсивной помощи больным с острой коронарной патологией. До тромболитической эры, благодаря в основном возможности своевременной диагностики (мониторирование ЭКГ) и экстренной терапии (электрическая кардиоверсия) фатальных желудочковых аритмий сердца, смертность снизилась с 25 – 30% до 18%.
С началом широкого использования фибринолитических препаратов, Аспирина и чрескожных коронарных вмешательств (ЧКВ – балонирование или стентирование коронарных артерий) летальность уменьшилась до 6 – 8%. Важнейшее значение в улучшении прогноза больных с ИМ с подъемом сегмента ST имеет адекватное и своевременное восстановление кровотока в окклюзированной коронарных артерий.
Как известно, первичная коронарная ангиопластика имеет ряд преимуществ перед фибринолитической терапией (ФЛТ): восстановление коронарного кровотока при ее проведении происходит более чем у 85 % с ИМ с подъемом сегмента ST.
В отличие от фибринолитической терапии возможно значительное уменьшение резидуального стеноза и в связи с этим снижение вероятности развития реокклюзии коронарного кровотока и проявления постинфарктной стенокардии, сокращение количества геморрагических осложнений, в том числе геморрагических инсультов. При госпитализации больного больше чем 3 часа после развития с ИМ с подъемом сегмента ST преимущество имеет коронарная ангиопластика. Тем не менее, первичное чрескожное коронарное вмешательство (ЧКВ) должно быть выполнено как можно быстрее (в течение 90 минут) после первого контакта с врачом. ЧКВ эффективнее ФЛТ при кардиогенном шоке, рекомендуется больным с тяжелой сердечной недостаточностью и отеком легких, желудочковыми аритмиями, рецидивирующей ишемией миокарда, даже если они развиваются через 12 и более часов после ИМ[2]. Одним из показаний для первичного ЧКВ является наличие противопоказаний к ФЛТ: оно проводится не позднее 12 часов от начала заболевания при отсутствии осложнений ИМ и до 24 часов в случаях появления гемодинамической и электрической нестабильности.
Проведение коронарной ангиопластики целесообразно в случаях, когда по совокупности неинвазивных методов обследования больного (клиника, ЭКГ, ЭхоКГ и др.) предполагается отсутствие эффекта от ФЛТ, выражающееся в сохранении или появлении симптомов ишемии миокарда, сердечной недостаточности и тяжелых желудочковых нарушений ритма сердца. Перспективным, находящимся в стадии клинического изучения, представляется комбинированный подход к реперфузионной терапии: введение фибринолитика на догоспитальном этапе и механическая реперфузия (стентирование коронарной артерии) в стационаре.
Коронарное шунтирование выполняется у больных с осложненным течением ИМ с подъемом сегмента ST. Оно проводится, кроме того, при хирургических вмешательствах по поводу таких осложнений ИМ, как разрыв межжелудочковой перегородки или тяжелая магистральная недостаточность[4].
У части больных ИМ с подъемом сегмента ST в ранние сроки заболевания наблюдается спонтанная реперфузия (СР), что в ряде исследований было подтверждено результатами коронароангиографии (КАГ).
Раннее восстановление коронарного кровотока (ККТ) является наиболее очевидной, основной, но, возможно, не единственной причиной спасающего воздействия СР на миокард в зоне ишемии. СР выявляется в среднем у10% больных ИМ с подъемом сегмента ST, поступающих в стационар. СР в среднем наступает существенно раньше, чем восстановление коронарного кровотока под влиянием тромболитической терапии и / или коронарной ангиопластики. Ранняя СР сопровождается благоприятным течением ИМ – более редким формированием Q – ИМ и инфаркта правого желудочка, сердечной недостаточности и атриовентрикулярных блокад [6].
8. Выбор тактики ведения больного инфарктом
Врачебная тактика ведения больного инфарктом миокарда определяются тяжестью заболевания, локализацией и обширностью процесса, наличием осложнений.
Как правило, лечение начинают на догоспитальном этапе и продолжают в стационаре.
Важнейшей начальной целью лечения является устранение боли и поддержание правильного сердечного ритма. При выраженном болевом синдроме, а так же для разгрузки малого круга кровообращения используют наркотические анальгетики (например, 1мл 1% раствора морфина внутривенно). Это позволяет не только эффективно купировать болевой синдром, но и уменьшить характерную для ТЭЛА одышку. При развитии инфарктной пневмонии боль в грудной клетке может носить плевральный характер, если она связана с дыханием, кашлем, положением тела, более целесообразно использование ненаркотических анальгетиков (например, внутривенное введение 2 мл 50% раствора анальгина). Дополнительный обезболивающий эффект может быть достигнут назначением кислорода, что важно так же при сердечной недостаточности и шоке. Кислородотерапия показана так же при выраженной одышке.
Антиангинальное действие нитратов заключается в расширении сосудов венозного русла, уменьшении венозного притока к сердцу, снижении давления наполнения в желудочках сердца, уменьшении потребности миокарда в кислороде.
Наиболее распространенными являются три группы органических нитратов: нитроглицерин, изосорбида динитрат, изосорбида -5 мононитрат.
Бета-адреноблокаторы уменьшают частоту сердечных сокращений, систолическое давление и сократимость, благодаря чему уменьшается потребность миокарда в кислороде в ишемизированной зоне. В неишемизированных зонах наступает умеренная вазоконстрикция. При достаточном количестве коллатералей на необходимом уровне это может привести к благоприятному перераспределению кровотока от неишемизированных к ишемизированным зонам миокарда.
Выживаемость пациентов при инфаркте легкого зависит от возможно более раннего применения антикоагулянтов. Наиболее целесообразно ранее (на догоспитальном этапе) применение прямых антикоагулянтов – гепарина внутривенно струйно в дозе 10 тысяч ЕД. Гепарин приостанавливает тромболитический процесс и препятствует нарастанию тромба дистальнее и проксимальнее эмбола. Ослабляя сосудосуживающее и бронхолитическое действие тромбоцитарого серотонина и гистамина, гепарин уменьшает спазм легочных артериол и бронхиол. Благоприятно влияя на флеботромбоз, гепарин служит для профилактики рецидивов
ТЭЛА. Длительность гепаринотерапии – 7 – 10 дней под контролем активированного тромбо – пластинового времени. При осложнении течения заболевания артериальной гипотензией или шоком показана терапия солевыми растворами и вазопрессорами (допамином, норадреналином).
Для улучшения микроциркуляции дополнительно используют реополиглюкин – 400 мл вводят внутривенно капельно со скоростью до 20 мл в 1 мин. Реополиглюкин не только увеличивает объем циркулирующей крови и повышает АД, но и обладает антиагрегационным действием. При развитии бронхоспазма и стабильном АД возможно внутривенное медленное введение 10 мл 2,4% раствора эуфиллина. Помимо бронходилятирующего действия, эуфиллин снижает давление в легочной артерии, обладает антиагрегационными свойствами[1].
Лечение аритмий более эффективно в условиях постоянного кардиоманиторного наблюдения. При стойкой и значительной брадикардии, не устраняемой лекарственным лечением целесообразно временно использовать искусственный кардиостимулятор. При мерцательной аритмии назначают сердечные гликозиды. При нарушении предсердно-желудочковой проводимости в сочетании с брадикардией эффективно введение атропина.
В случае возникновения сердечной астмы и отека легких, больному придают сидячее положение, спустив ноги с кровати, вводят морфин в дозе 1 мл 1% раствора для снижения возбудимости дыхательного центра и разгрузки малого круга кровообращения.
Для того чтобы уменьшить явления застоя в легких, прибегают к введению мочегонных. Наиболее эффективно внутривенное введение фуросемида с 40мг до 200мг. Фуросемид не только уменьшает объем циркулирующей крови, но и оказывает венодилятирующее действие, уменьшая, за счет этого венозный возврат к сердцу.
В первые 5 – 7 дней после инфаркта показан строгий постельный режим.
В дальнейшем режим постепенно расширяют при условии стабилизации ЭКГ, под руководством инструктора ЛФК[1].
В ЦРБ под руководством инструктора каждому больному индивидуально подбирается курс лечения: недельный, 10-ти дневный, двухнедельный, трехнедельный с постепенным расширением двигательного режима.
Таким образом, выбор тактики ведения больного инфарктом миокарда строго индивидуален и направлен на скорейшее восстановление физического здоровья, нормализацию психического состояния и возвращения к трудовой деятельности, социальной полноценности больных, перенесших инфаркт миокарда.
1. Бородулин В. И. Справочник по неотложной медицинской помощи. 2005 год.
2. Браунвальд Е. Результаты исследований группы TIMI по изучению тромболизиса при инфаркте миокарда. 2009 год.
3. Булахова И. Ю. Влияние позднего обращения больных инфарктом миокарда на течение заболевания. 2009 год.
4. Бунин Ю. А. Выбор тактики восстановления коронарного кровотока. 2008 год.
5. Комарова Ф. И. Справочник терапевта. 2003 год.
6. Спонтанная реперфузия артерии, ответственной за развитие инфаркта миокарда, у больных инфарктом миокарда с подъемом сегмента ST / М. Я. Руда, А. И. Кузьмин, И. Н. Меркулова, Е. В. Меркулов, А.Н. Самко, А. В. Созыкин, Д. У. Акашева. 2008 год.
АБ атеросклеротическая бляшка
АВС активированное время свертывания крови
АГ артериальная гипертония
АД артериальное давление
АСК ацетилсалициловая кислота
АЧТВ активированное частичное тромбопластиновое время
БРИТ блок реанимации иинтенсивной терапии
Блокаторы ГП IIb/IIIa рецепторов тромбоцитов блокаторы гликопротеиновых рецепторов IIb/IIIa тромбоцитов
в/м внутримышечно (-ые)
ВГН верхняя граница нормы
ВСС внезапная сердечная смерть
ГЛЖ гипертрофия ЛЖ
ЖТ желудочковая тахикардия
ЖЭ желудочковые экстрасистолии
иАПФ ингибиторы ангиотензин-превращающего фермента
ИБС ишемическая (коронарная)болезнь сердца
ИВЛ искусственная вентиляция легких
ИВР искусственный водитель ритма
ИМ инфаркт миокарда
ИМпST инфаркт миокарда со стойким подъемом сегмента ST ЭКГ
ИМТ индекс массы тела
КА коронарные артерии
КАГ коронарная ангиография
КТ компьютерная томография
КШ коронарное шунтирование
ЛА легочная артерия
ЛВП липопротеины высокой плотности
ЛГ легочная гипертония
ЛЖ левый желудочек
ЛКА левая коронарная артерия
ЛНП липопротеины низкой плотности
ЛНПГ левая ножка пучка Гиса
МВ КФК МВ фракция креатинфосфокиназы
МЖП межжелудочковая перегородка
МНО международное нормализованное отношение
МРТ магнитно-резонансная томография
МС метаболический синдром
неQ-ИМ ИМ без зубца Qна ЭКГ
НМГ низкомолекулярный гепарин
НФГ нефракционированный гепарин
ОКС острый коронарный синдром
ОКСбпST ОКС без подъема сегмента STЭКГ
ОКСпST ОКС с подъемом сегмента STЭКГ
ПЖ правый желудочек
ПНПГ правая ножка пучка Гиса
ПЭТ позитронная эмиссионная томография
РААС ренин-ангиотензин-альдостероновая система
РФ Российская Федерация
САД систолическое АД
СД сахарный диабет
СМП скорая медицинская помощь
СН сердечная недостаточность
ССЗ сердечно-сосудистые заболевания
ТБА транслюминальная баллонная ангиопластика (синоним – чрескожное коронарное вмешательство): лечебные вмешательства на коронарных артериях, осуществляемые с помощью вводимого чрескожно катетера, в т.ч. имплантация различного вида стентов (стентирование).
ТЛТ тромболитическая (фибринолитическая) терапия
ТП трепетание предсердий
ТФН толерантность к физической нагрузке
ТЭЛА ТЭ легочной артерии
УЗИ ультразвуковое исследование
ФВ фракция выброса ЛЖ
ФЖ фибрилляция желудочков
ФК функциональный класс
ФН физическая нагрузка
ФП фибрилляция предсердий
ФР факторы риска
ХС ЛНП холестерин ЛНП
ХСН хроническая СН
ЭИТ электроимпульсная терапия
ЭКГ электрокардиография (-мма, -ческий, -ая, -ое)
ЭС электрическая стимуляция сердца
ЭФИ внутрисердечное электрофизиологическое исследование
BiPAP–bi-levelpositivepressuresupport (двухуровневая поддержка с положительным давлением)
CPAP – continuouspositiveairwaypressure (постоянное положительное давление в дыхательных путях)
HbA1c гликозилированный гемоглобин
MDRD Модификация диеты при заболеваниях почек
MET metabolicequivalent (метаболический эквивалент, величина потребления кислорода)
NYHA Нью-йоркская ассоциация сердца
Q-ИМ ИМ с зубцом Q на ЭКГ
1. 2013 Российские рекомендации "Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы" (Всероссийское научное общество кардиологов).
Терминология
Термин “ОКС” используют для обозначения обострения ИБС. Этим термином объединяют такие клинические состояния, как ИМ, включая неQ-ИМ, мелкоочаговый, микро-ИМ и т.д., и нестабильную стенокардию. Эксперты Всероссийского научного общества кардиологов приняли следующее определение ОКС и нестабильной стенокардии (2001 г.): “ОКС" – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать ОИМ или нестабильную стенокардию. Включает в себя понятия ОИМ, ИМпST, ИМбпST ЭКГ, ИМ, диагностированный по изменениям ферментов, по другим биомаркерам, по поздним ЭКГ признакам, и "нестабильную стенокардию”.
Термин “ОКС” был введен в клиническую практику, когда выяснилось, что вопрос о применении некоторых активных методов лечения, в частности ТЛТ, должен решаться быстро, нередко до окончательного диагноза ИМ. Установлено, что, во многом, характер и срочность вмешательства для восстановления коронарной перфузии определяется положением сегмента ST относительно изоэлектрической линии на ЭКГ – при смещении сегмента ST вверх (подъеме ST). Методом выбора восстановления коронарного кровотока является коронарная ангиопластика, но при невозможности ее проведения в соответствующие сроки эффективна и, соответственно, показана ТЛТ. Восстановление коронарного кровотока при ОКСпST должно проводиться безотлагательно. При ОКСбпST ТЛТ неэффективна, а сроки проведения коронарной ангиопластики (в редких случаях операции КШ) зависят от степени риска (прогноза) заболевания. Если у больного с явным обострением ИБС от наличия или отсутствия подъема ST зависит выбор основного метода лечения, то, с практической точки зрения, стало целесообразным при первом контакте врача с больным, у которого имеется подозрение на развитие ОКС, применение следующих диагностических терминов (выделение следующих форм ОКС): “ОКСпST” и “ОКСбпST”.
Подъем сегмента ST – как правило, следствие трансмуральной ишемии миокарда и возникает при наличии полной окклюзии одной из магистральных КА. Другие изменения конечной части желудочкового комплекса (депрессия ST, изменения зубца Т) обычно наблюдаются при неполной окклюзии КА пристеночным тромбом, однако, из этого правила нередки исключения.
ОКСпST и ОКСбпST
ОКСпST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и стойким (сохраняющимся не
Появление признаков некроза означает, что у больного развился ИМ. Термин “ИМ” отражает гибель (некроз) клеток сердечной мышцы (кардиомиоцитов) в результате ишемии. В соответствии с международными согласительными документами, ИМ диагностируется, если имеется клиническая картина ОКС и:
- Определяется повышение и/или снижение уровня биохимических маркеров некроза миокарда (предпочтительно сердечного тропонина при условии, что хотя бы одно измерение превысит 99-й перцентиль верхнего уровня нормы + по меньшей мере один из нижеперечисленных признаков:
- симптомы ишемии;
- новые или предположительно новые значительные изменения ST-T или вновь развившаяся блокада левой ножки пучка Гиса (БЛНПГ);
- появление патологических зубцов Q на ЭКГ;
- признаки новой потери жизнеспособного миокарда с помощью визуализирующих методов или новые нарушения локальной сократительной функции ЛЖ;
- обнаружение коронарного тромбоза при КАГ или на аутопсии.
- Сердечная смерть на фоне симптомов, предполагающих ишемию миокарда с предположительно новыми изменениями ЭКГ ишемического типа или новую БЛНПГ, наступившая до забора проб крови для определения биомаркеров некроза миокарда или до того, как они становятся диагностически значимыми.
- ИМ, обусловленный коронарной ангиопластикой (ЧКВ), диагностируется по договоренности при повышении уровня сердечного тропонина> 5 раз выше 99-го перцентиля верхнего лимита нормы у больных с исходно нормальным его уровнем или увеличении более чем на 20%, если исходно уровень сердечного тропонина был стабильно повышен или снижался. Кроме того, необходимы или 1) симптомы, заставляющие подозревать ишемию миокарда, или 2) новые изменения ЭКГ ишемического типа, или 3) ангиографические признаки осложнения, обусловленного процедурой, или 4) признаки новой потери жизнеспособного миокарда с помощью визуализирующих методов или вновь появившиеся нарушения локальной сократительной функции стенки желудочка.
- Тромбоз стента, приведший к развитию ИМ, диагностированный при КАГ или на аутопсии на фоне клиники ишемии миокарда с повышением и/или снижением уровня биохимических маркеров некроза миокарда с превышением 99-го перцентиля верхнего уровня нормы хотя бы в одной из проб;
- ИМ, развившийся вследствие операции КШ, диагностируется по договоренности при увеличении содержания сердечного тропонина>10 раз выше 99-го перцентиля верхнего лимита нормы у больных с их исходно нормальным уровнем. Кроме того, необходимы или 1) появление новых патологических зубцов Q или новой БЛНПГ, или 2) ангиографически подтвержденная новая окклюзия шунта или нативной коронарной артерии, или 3) подтвержденная визуализирующими методами новая потеря жизнеспособного миокарда или появление новых нарушений локальной сократительной функции.
ОКСбпST – это больные с ангинозным приступом и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST. У них может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. ЭКГ при поступлении бывает и нормальной. Во многих случаях обнаруживается неокклюзирующий (пристеночный) тромбоз КА. В дальнейшем у части больных появляются признаки некроза миокарда, обусловленные (кроме первоначальной причины развития ОКС) эмболиями мелких сосудов миокарда фрагментами тромба и материалом из разорвавшейся АБ. Однако зубец Q на ЭКГ появляется редко, и развившееся состояние обозначают как “ИМ без подъема сегмента ST”.
Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной регистрацией ЭКГ и определением маркеров некроза миокарда: сердечных тропонинов и/или МВ фракции КФК. В лечении таких больных тромболитические агенты неэффективны и не используются. Лечебная тактика зависит от степени риска, обусловленной тяжестью состояния и прогнозом больного.
О соотношении диагностических терминов "ОКС" и "ИМ"
Термин “ОКС” используется, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде.
Соответственно, ОКС – это рабочий диагноз в первые часы и сутки заболевания, тогда как понятия “ИМ” и “нестабильная стенокардия” (ОКС, не закончившийся появлением признаков некроза миокарда) сохраняются для использования при формулировании окончательного диагноза. Причем ИМ в зависимости от ЭКГ картины, пиковой активности ферментов, или/и данных методов, регистрирующих движения стенки сердца, может быть крупноочаговым, мелкоочаговым, Q-ИМ, неQ-ИМ и т.д.
Если признаки некроза миокарда обнаруживаются у больного ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначают как ИМпST.
Соотношение между ЭКГ и патоморфологией ОКС
ОКСпST и ОКСбпST ЭКГ могут закончиться без развития очагов некроза миокарда, с развитием очагов некроза, но без формирования в последующем патологических зубцов Q на ЭКГ и с формированием зубцов Q. При ИМ с глубокими зубцами Q, особенно при формировании зубцов QS, некроз обычно носит трансмуральный характер, захватывая на определенном участке всю толщину стенки ЛЖ. При ИМ без образования патологического зубца Q чаще находят поражение субэндокардиальных слоев стенки сердца. Обычно некроз при Q-ИМ имеет больший размер, чем при неQ-ИМ. В связи с этим неQ-ИМ иногда трактуют как «мелкоочаговый», а Q-ИМ как «крупноочаговый». Однако при патоморфологическом исследовании размер некроза при неQ-ИМ может оказаться сравнимым по размерам с Q-ИМ. Четких морфологических различий по размерам между «мелкоочаговым» и «крупноочаговым» ИМ не установлено.
ОКСпST ЭКГ чаще заканчивается появлением зубцов Q, чем ОКСбпST, особенно при естественном течении заболевания.
Таким образом, ОКС по своим ЭКГ характеристикам и морфологическим исходам весьма разнообразен. Изменения ЭКГ на начальном этапе не предопределяют окончательный диагноз. Однако они позволяют ответить на принципиально важный вопрос: показано ли в данном случае неотложное начало реперфузионной терапии?




