• Антикоагулянты непрямого действия (например, фенилин)
• Антиагреганты (пентокси-филлин, реополиглюкин)
• Фибринолитические средства.
• III стадия:
• Лекарственная терапия — см. стадию II
• Устранение венозной гипертёнзии (основная причина образования язв)
• Медицинский сдавливающий бинт, накладываемый на 1-2 нед до заживления язвы
• Повязки с оксидом цинка и желатином. Разогретой пастой, содержащей оксид цинка, желатин и глицерин, промазывают марлевые бинты, накладывают их в 2-3 слоя на поражённую ногу, находящуюся в возвышенном положении. Если за 3 нед ношения повязки трофическая язва не заживает, повязку накладывают повторно.
Оперативное лечение
• Перевязка перфорантных вен для устранения патологического перетока из глубоких вен в поверхностные (операция Линтона)
• Восстановление в река-нализованных глубоких венах функций клапанов (например, экстравазальная коррекция клапанов каркасными спиралями по методу Введенского)
• Изменение направления оттока крови через крупные вены, содержащие полноценные клапаны (например, подкожно-бедренное шунтирование по методу Де Пальма].
Синонимы
• Посттромботическая болезнь
• Посттромбофлебитиче-ский синдром
• Посттромботическая венозная недостаточность См. также Тромбоз глубоких вен нижних конечностей, Лимфедема, Тромбоэмболия лёгочной артерии
187.0 Постфлебитический синдром
СИНДРОМ ПРАДЕР-ВИАЛИ/ЭНЖЕЛМАНА
Синдром Прадер-Виали/Энжелмана (#176270, 15ql 1. дефекты генов PWCR, PWS, R?). Частота — 1:15 000 новорождённых.
Клинические проявления
• Общие
• Отставание в психическом и
физическом развитии
• Крипторхизм
• Гипопигментация кожных покровов
• Вязкий секрет слюнных желез
• Лабильность температуры тела
• Неврологические
• Мышечная гипотония (е т.ч. дыхательных мышц с последующей гипоксемией)
• Гипорефлексия
• Нарушения сна
• Нарушения артикуляции
• Высокий порог болевой чувствительности
• Офтальмологические
• Косоглазие
• Миопия
• Скелетные
• Сколиоз
• Кифоз
• Остеопения
• Эндокринологические
• Гипогонадизм вследствие сниженной гонадотропной функции гипофиза
• Аменорея
• Ожирение
• Полифагия.
Синдром Энжелмана (#105830, 15ql l-q13, дефект гена ANCR). Клинические проявления
• Общие
• Отставание в психическом и физическом развитии
• Микробрахицефалия
• Крупная нижняя челюсть
• Макростомия
• Гипопигментация кожных покровов
• Неврологические
• Атаксия
• Мышечная гипотония
• Судороги
• Гиперрефлексия
• Пароксизмальный смех.
Q87.1 Синдромы врождённых аномалий, проявляющихся преимущественно карликовостью
• 176270 Синдром Прадер-Вими
• 105830 Синдром Энжелмана
Примечание
В 1994 г. в пределах гена SNPRNбыл выделен локус Прадер-Вйлли/Энжелман (*600161, 15q1l-ql3, дефект гена DI5S227E).
Литература
Sutcliffe J et al: Deletions of a differentially methylated CpG island at the SNRPN gene define a putative imprinting control region. Nature Genet. 8: 52-58, 1994
ПТФС или посттромбофлебитический синдром — это хроническая венозная болезнь, которая развивается вследствие тромбоза глубоких вен ног. У людей происходит вторичное варикозное расширение венозных сосудов, отечность ног и трофические изменения кожного покрова. Недуг трудно поддается терапии, поэтому его важно вовремя диагностировать, чтобы снизить вероятность возникновения осложнений.
ВАЖНО ЗНАТЬ! Даже "запущенный" варикоз можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Екатерина Андреева читать рекомендацию.
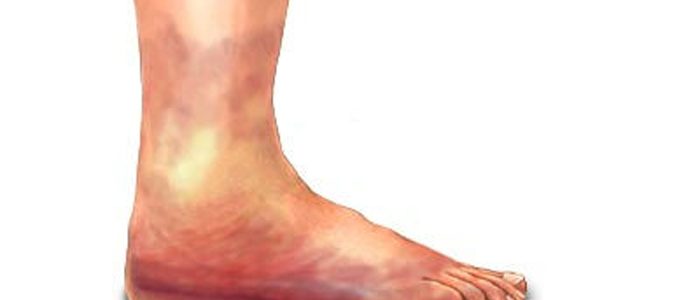
4 основные причины ПТФС
Посттромботическая болезнь нижних конечностей возникает вследствие влияния следующих факторов:
- повреждение вен ног травматического характера (при хирургических вмешательствах, переломах);
- внедрение инфекции;
- варикозное заболевание;
- повышенная свертываемость крови.
Вернуться к оглавлению
Какие признаки указывают на патологию?
К тексту есть комментарии вы можете их прочитать
Посттромботический синдром вызывает следующую симптоматику:
- наличие на кожных покровах нижних конечностей бугорков или сосудистой сеточки;
- ярко выраженная отечность;
- быстрая утомляемость ног;
- судороги;
- нарушение чувствительности;
- отечность голени;
- онемение и покалывание.
Вернуться к оглавлению
Каков прогноз и опасна ли патология?
Медики обращают внимание пациентов на то, что полное излечение заболевания невозможно. Прогноз на абсолютное выздоровление неблагоприятен. Однако если проводится правильная терапия и больной придерживается всех рекомендаций специалиста, удается добиться стойкой ремиссии. Опасность посттромбофлебитического синдрома заключается в возможном присоединении к трофическим язвам инфекции. Не исключена вероятность развития венозной гангрены, вследствие чего пораженную конечность могут ампутировать. Для заболевания характерен очаг хронического воспаления, который становится причиной ухудшения работы иммунной системы и повышения аллергизации организма.
Прогрессирование ПТФС левой или правой ноги приводит к стойкой инвалидизации.
Очень важно! Андреева E.: "Я могу порекомендовать лишь одно средство для быстрого лечения варикоза" читать далее.
Своевременная диагностика — шанс предотвратить осложнения
Если у человека появляются подозрения на то, что развился посттромбофлебитический синдром, важно незамедлительно посетить флеболога. На приеме медик проводит опрос больного, во время которого узнает, насколько давно возникли патологические симптомы. Затем доктор приступает к визуальному осмотру и ощупыванию пораженной конечности, после чего прибегает к помощи функциональных проб. В завершение диагностики пациента отправляют на следующие обследования:
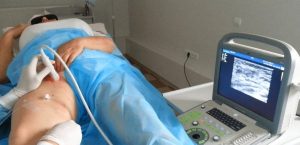 Обследовать пациента могут при помощи ультразвукового ангиосканирования.
Обследовать пациента могут при помощи ультразвукового ангиосканирования.
- ультразвуковое ангиосканирование;
- тазовая флебография;
- окклюзионная плетизмография;
- флюометрия.
Вернуться к оглавлению
Как проходит лечение?
Коррекция образа жизни
Когда поставлен диагноз ПТФС нижних конечностей, больному потребуется соблюдать следующие принципы лечения:
- Систематически посещать сосудистого хирурга или флеболога.
- Снизить физическую активность.
- Рационально подобрать место работы. При возникновении посттромбофлебитического синдрома исключена деятельность, которая предполагает долгое вертикальное положение и нахождение в условиях повышенной или пониженной температуры.
- Отказаться от курения и употребления спиртосодержащих напитков.
- Заниматься лечебной физической культурой, соблюдая все предписания доктора.
- Соблюдать диетическое питание, которое направлено на исключение из меню пищи, способствующей сгущению крови.
Вернуться к оглавлению
Медикаментозное лечение
Посттромбофлебитическая болезнь предполагает курс терапии, который состоит из 3 этапов. Длительность первого составляет не более 10 дней. Пациентам прописывают лекарства, которые вводятся инъекционным методом. В обязательном порядке назначают медпрепараты, указанные в таблице:
| Название пробы | Цель проведения | Методика проведения | Оценка результатов |
| Проба Троянова-Тренделенбурга | оценить состояние клапанов поверхностных вен | Больному, лежащему на горизонтальной поверхности, поднимают ногу и на верхнюю треть бедра накладывают жгут. Пациент встаёт, и через 2 минуты жгут снимают. | Если в течение 5–10 секунд вены заполняются кровью, то это указывает на недостаточность клапанного аппарата. |
| Проба Претта | оценить состояние коммуникантных вен | Лежачему больному на верхнюю треть бедра накладывается жгут, а участок от пальцев ног до бедра бинтуется эластичным бинтом. Больной поднимается на ноги. На верхний участок конечности дополнительно накладывается бинт, а нижний — снимается. | Появление наполненных вен между двумя участками бинта говорит о несостоятельности коммуникантов в этом сегменте. |
| Проба Мейо-Претта | оценить проходимость глубоких вен | На верхнюю часть бедра пациента накладывается резиновый жгут. После больной ходит в течение 20 минут. | Если при ходьбе у пациента увеличивается наполнение вен, то это говорит о непроходимости глубокой венозной сетки. |
| Проба Дельбе-Пертеса | оценить глубокие вены и их клапанный аппарат | Больной ходит в течение 10 минут с наложенным на верхнюю часть бедра жгутом. | Появление боли или увеличение наполнения вен говорит о несостоятельности клапанов или непроходимости глубоких вен. |
Инструментальные методы диагностики
Для более точной диагностики заболевания и определения локализации патологического процесса используют и другие методы исследования:
- Рентгенконтрастная флебография — наиболее достоверный метод исследования. Контрастное вещество вводят в вену и оценивают его распределение по всей сети, определяют внутренние контуры венозного сосуда, дефекты наполнения и локализацию участков с тромбами.
- Радионуклидная флебография — в венозную систему вводят радионуклидный элемент, безопасный для организма пациента. Метод позволяет оценить скорость и характер венозного оттока.
- Ультразвуковое ангиосканирование — с помощью ультразвука оценивают степень поражения участка, наличие и характер тромботических масс, состояние клапанов и патологический рефлюкс (обратный заброс крови) в венозном сосуде.
- Флебоманометрия — дополнительный метод диагностики, который позволяет измерить внутривенное давление.
Лечение посттромбофлебитического синдрома
Лечебная тактика при данном заболевании включает в себя не только медикаментозную терапию, но и применение физиотерапевтических процедур, изменение образа жизни, выполнение ряда физических упражнений, которые помогут предотвратить развитие серьёзных осложнений и необходимость хирургического вмешательства.
Медикаментозная терапия
Приём лекарственных препаратов помогает улучшить состояние венозных сосудов, снять болевой синдром и снизить показатели свёртываемости крови.
Для этого используют:
- дезагреганты — средства, которые снижают риск склеивания тромбоцитов и образования тромбов (Аспирин, Кардиомагнил, Курантил);
- флеботоники — препараты, которые улучшают состояние венозной стенки и её клапанов (Детралекс, Флебодиа, Вазокет);
- антикоагулянты — вместе с дезагрегантами препятствуют образованию тромбов и улучшают скорость кровотока в сосудах (Варфарин, Гепарин, Эноксипарин);
- нестероидные противовоспалительные препараты — значительно уменьшают болевые ощущения и воздействуют на воспалительный процесс (Ибупрофен, Нимесил, Кетопрофен, Диклофенак, Вольтарен);
- мочегонные — помогают уменьшить отёк и венозный застой (Фуросемид, Лазикс);
- местные средства в виде мазей и гелей, способствующих устранению симптомов и облегчению состояния больного (Гепариновая мазь, Лиотон, Индовазин, Троксевазин).
Так как мочегонные средства приводят к выведению калия из крови, то пить их необходимо вместе с лекарствами, которые пополняют запасы этого микроэлемента в организме (Аспаркам, Панангин).
Лекарственные средства для лечения ПТФС — фото
Коррекция образа жизни
Стиль жизни также влияет на течение посттромбофлебитического синдрома. Людям с таким диагнозом необходимо:
- Питаться диетическими продуктами, отказаться от жирной пищи, мучного и алкоголя, а также не принимать отваров черноплодной рябины и шиповника, так они повышают свёртываемость крови. В рационе должны преобладать овощи и фрукты, следует отдать предпочтение морепродуктам, оливковому маслу, орехам.
- Дозировать физические нагрузки, а при выборе работы следует учитывать, что больному с ПТФС нельзя длительно перебывать на ногах или в сидячем положении, а также в условиях высоких и низких температур.
- Отказаться от курения.
- Регулярно проходить осмотр у сосудистого хирурга.
Компрессионная терапия
Использование компрессионного трикотажа (бинты, носки, чулки) снижает венозную гипертензию в поверхностных тканях голени и стопы, а также влияет на лимфодренажную функцию. Материалы для компрессии представлены в двух видах — профилактические и лечебные. При выборе лечебных носков или чулок необходимо обращать внимание на класс компрессии, который обозначается в мм. рт. ст., а не в денах. Почти у 100% больных компрессионная терапия улучшает состояние вен и заживление трофических язв. Класс компрессии трикотажа стоит выбирать исходя из проявлений венозной недостаточности.

Компрессионная эластическая одежда способствует нормализации состояния вен и ускорению заживления трофических язв
Выбор компрессионного трикотажа — таблица
| Класс компрессии | Показания к применению |
| I (18—21 мм рт. ст.) |
|
| II (23— 32 мм рт. ст.) |
|
| III (34— 46 мм рт. ст.) |
|
| IV (>49 мм рт. ст.) |
|
Лечебная физкультура и физиотерапевтические процедуры при ПТФС
Лечебная физкультура показана при варикозной и отёчной формах посттромбофлебитического синдрома только под наблюдением врача, так как при индуративной и индуративно-язвенной стадиях пациентам строго запрещается физическая нагрузка.
Физиотерапевтические процедуры направлены на:
- улучшение состояния стенок вен — электрофорез с венотониками;
- улучшение оттока лимфы — лимфодренажный массаж, вакум-терапия, НЧ-магнитотерапия;
- уменьшение интенсивности образования соединительной ткани — радоновые лечебные ванны, ультразвуковая терапия, электрофорез;
- улучшение скорости кровотока — электрофорез с антикоагулянтами, инфракрасное облучение, сероводородные ванны;
- укрепление мышечного слоя и клапанного аппарата — импульсивная магнитотерапия, диадинамотерапия.
Хирургическое лечение
Оперативное вмешательство показано для восстановления клапанного аппарата и устранения тромботического процесса. В зависимости от степени поражения мягких тканей проводят либо открытые операции, либо микрохирургические вмешательства. Но их не назначают раньше чем через три месяца после ликвидации трофических нарушений и язв.
Если после проведения УЗИ сосудов установлено, что отток крови происходит за счёт сброса её в поверхностные вены, то их удаляют, а глубокую венозную систему шунтируют, восстанавливают кровоток и повреждённые клапаны.
Народные способы лечения
Методы народной медицины можно использовать лишь как дополнительный вариант лечения с целью уменьшения симптомов ПТФС на начальных этапах заболевания. Например:
- Для улучшения скорости венооттока и микроциркуляции используют гирудотерапию (лечение пиявками). Гирудин, который выделяется со слюной при укусе пиявки, снижает свёртываемость крови и разрушающе действует на тромб.
- Для уменьшения отёка и болевых ощущений используют примочки с морской солью в соотношении 1 ст. л. на 1 л воды, которые следует менять 3–4 раза в сутки.
- Источником натурального Аспирина является малина, поэтому её можно употреблять как свежей, так и в виде варенья к чаю.

При укусе пиявка выделяет гирудин, который попадает в кровь и снижает её способность сворачиваться
Прогноз, осложнения и последствия при ПТФС
Прогноз абсолютного выздоровления неблагоприятный. Заболевание не поддаётся полному излечению. Но правильно подобранная терапия, выполнение всех рекомендаций позволяет достичь стойкой ремиссии.
Посттромбофлебитический синдром с трофическими язвами может осложниться присоединением бактериальной инфекции. Не так часто, но встречается венозная гангрена. Присутствие очага хронического воспаления в организме приводит к нарушениям в иммунной системе и аллергизации.
Со временем посттромботическая болезнь прогрессирует и ведёт к стойкой инвалидизации.
Профилактика ПТФС
Профилактика развития посттромбофлебитического синдрома заключается в предупреждении образования флеботромбоза. Для этого необходимо:
- воздержаться от вредных привычек (курение, алкоголь, переедание);
- своевременно лечить варикозную болезнь;
- бороться с малоподвижным образом жизни;
- придерживаться рекомендаций лечащего врача.
Наилучшее лечение посттромбофлебитического синдрома — это его профилактика: своевременная борьба с тромбозами, ведение активного образа жизни и правильное питание. Пациенты, которые перенесли тромбоз глубоких вен, нуждаются в приёме антиагрегантов и антикоагулянтов. Длительность курса определяется лечащим врачом. Он учитывает сопутствующие заболевания и дополнительные факторы риска, чтобы предотвратить развитие ПТФС.
>










