Посттромбофлебитический синдром диагностируется у 10% работоспособного населения, особенно в развитых странах. Он считается наиболее распространённым заболеванием периферических сосудов. ПТФС является разновидностью вторичной венозной недостаточности различной локализации, но чаще поражаются вены нижних конечностей.
Что такое ПТФС нижних конечностей
Посттромбофлебитический синдром (ПТФС) — это патология, которая развивается у больных, перенёсших тромбоз глубоких вен. Синдром возникает как вторичное проявление заболевания. После прекращения тромбообразования (под влиянием лечения или самостоятельно) происходит восстановление венозного оттока в сосуде, что приводит к разрушению клапанов вены или повреждению её стенок остатками тромбов.
Впервые термин «посттромбофлебитический синдром» был использован в начале XX века. На сегодняшний день он имеет множество названий — посттромботический симптомокомплекс, хроническая венозная недостаточность, посттромботическая болезнь.
Принято считать, что посттромботический синдром — понятие собирательное, которое объединяет нарушения гемодинамики разной степени сложности и различной локализации (подвздошные вены, внутрипочечный венозный отдел сосудов, вены бедра и голени). Он возникает как в результате тромбообразования, так и после воспаления внутренней стенки глубоких вен нижних конечностей.
Развитие синдрома происходит в два этапа:
- Окклюзия (закупорка сосуда). Наблюдается дополнительное склерозирование сосуда и разрастание соединительной ткани.
- Реканализация (восстановление оттока). Образуются каналы различного диаметра и формы, тромб реканализируется не полностью. Это не только усиливает образование соединительной ткани, но дополнительно приводит к разрушению клапанов вен.

Схема развития посттромбофлебитического синдрома: тромб, который образовался, провоцирут разрастание соединительной ткани вокруг него и разрушение клапана сосуда
Классификация заболевания
Существуют следующие формы синдрома:
- варикозная;
- отёчная;
- индуративная;
- индуративно-язвенная.
По степени нарушения гемодинамики синдром может быть в стадии:
- компенсации (без нарушения питания мягких тканей и образования язв);
- декомпенсации (присутствуют трофические изменения).
Причины и факторы развития
Основной причиной возникновения посттромбофлебитического синдрома является тромб. Именно его наличие в глубокой вене, например, правой подколенной, приводит к деформации сосуда, изменениям кровотока и повышению внутривенозного давления. Такие нарушения через некоторое время вызывают симптомы заболевания и ухудшение состояния больного.
Яркая клиническая картина возникает через 5–6 лет после острого флеботромбоза. Только у 10% больных симптомы ПТФС проявляются уже через год.
К числу факторов, которые приводят к развитию ПТФС, относятся:
- беременность и роды;
- травмы внутренних органов и переломы конечностей;
- оперативные вмешательства;
- варикозная болезнь глубоких вен нижних конечностей;
- заболевания крови, для которых характерно повышенное количество тромбоцитов;
- ожирение.
Что такое и чем опасен флеботромбоз — видео
Симптоматика посттромбофлебитического синдрома у мужчин и женщин
Почти у каждого пятого, страдающего от ПТФС, начальные стадии заболевания протекают без видимых проявлений. В дальнейшем возникают субъективные ощущения венозной недостаточности:
- чувство тяжести в ногах и быстрая утомляемость, особенно после пребывания в стоячем или сидячем положении;
- чувство боли и распирания в конечности, которое уменьшается в лежачем положении с приподнятой ногой;
- отёк, способный распространяться на всю конечность;
- судороги;
- наличие расширенной и деформированной венозной сети в области голени или бедра, лобка, передней брюшной стенки;
- наличие дерматитов, пигментных пятен, трофических язв и их болезненность;
- сильный зуд и шелушение.
Интенсивность отёчности зависит от уровня физической нагрузки.
В компенсаторный период возможно наличие всех указанных симптомов, кроме язв, так как трофические изменения (нарушения питания) говорят уже о декомпенсации процесса. Признаки заболевания одинаковы у мужчин и женщин, но сила их проявления зависит от формы патологии.
Варикозная форма
Эта форма посттромбофлебитического синдрома характеризуется наличием варикозно расширенных вен нижних конечностей, что и является причиной развития синдрома. Наблюдается:
- тяжесть в ногах после физической нагрузки;
- незначительные изменения кожных покровов (кожа становится бледной, сухой);
- выпадение волос в области голеней;
- отёк нижних конечностей;
- боль и чувство распирания, проходящие после отдыха, когда ноги подняты.
Часто заболевание стартует на фоне варикозной болезни и острого тромбоза вен, не замеченного больным.

Варикозная форма ПТФС — одна из наиболее частых разновидностей синдрома
Отёчная форма
При данной форме синдрома ещё отсутствуют нарушения питания тканей. Характерным для неё считаются отёки различной локализации и болевые ощущения, даже в состоянии покоя. На этом этапе заболевания происходит неполное восстановление венозного оттока, которое в дальнейшем приведёт к деформации клапанного аппарата и развитию более тяжёлых проявлений заболевания.

Отёк при ПТФС приводит к нарушению питания мягких тканей и возникает вследствие застоя в венозном русле
Индуративная форма
Индурация кожи проявляется тёмными пятнами, шелушением, уплотнением варикозных узлов на фоне выраженного отёка и болевых ощущений. Трофика (питание) мягких тканей нарушена, появляются признаки воспаления (покраснение, местное повышение температуры), а подкожно-жировая клетчатка истончается. Больные часто жалуются на судороги. Клапанный аппарат деформируется, из-за чего и происходят данные изменения.

Индурация конечности проявляется нарушением питания мягких тканей и развитием воспаления
Индуративно-язвенная форма
Индуративная форма посттромбофлебитического синдрома плавно переходит в индуративно-язвенную. Постоянный воспалительный процесс в мягких тканях и обратное всасывание токсинов из-за застоя венозной крови способствуют развитию трофических язв на внутренней стороне лодыжек или голени. Они склонны к вторичному бактериальному инфицированию и длительному течению заболевания. Кроме местных изменений, индуративно-язвенная форма ПТФС может сопровождаться комплексом симптомов общей интоксикации: повышенной температурой тела, слабостью, выраженными болевыми ощущениями.

Индуративно-язвенная форма ПТФС характеризуется как местными изменениями в виде трофических язв, так и общими симптомами
Длительное течение посттромбофлебитического синдрома, в независимости от формы заболевания, может осложниться нарушением лимфооттока и образованием лимфедемы.
Лимфедема — это плотный отёк, который приводит к рожистому воспалению конечности.

Одной из причин лимфедемы является посттромбофлебитический синдром
Дифференциальная диагностика ПТФС
Посттромбофлебитический синдром необходимо отличать от заболеваний, которые имеют подобные симптомы:
- Врождённые артериовенозные свищи. Они отличаются от ПТФС увеличением конечности как в объёме, так и в длине, присутствуют множественные варикозно расширенные вены, а изменения питания мягких тканей приводит к образованию тёмных пятен на ногах по типу «географической карты». При врождённых артериовенозных свищах наблюдается избыточный рост волос на коже конечностей.
- Первичные варикозные расширения вен. Больной при этом не жалуется на ранее перенесённый острый флеботромбоз или тромбофлебит.
- Сердечная или почечная недостаточность. При этих патологиях наблюдается отёк на двух конечностях одновременно, нет болевого синдрома и трофических изменений на ногах.
Диагностические исследования при ПТФС
Диагноз посттромбофлебитического синдрома подтверждается после общего осмотра, проведения функциональных проб и выполнения ряда инструментальных процедур.
Функциональные пробы — таблица
| Название пробы | Цель проведения | Методика проведения | Оценка результатов |
| Проба Троянова-Тренделенбурга | оценить состояние клапанов поверхностных вен | Больному, лежащему на горизонтальной поверхности, поднимают ногу и на верхнюю треть бедра накладывают жгут. Пациент встаёт, и через 2 минуты жгут снимают. | Если в течение 5–10 секунд вены заполняются кровью, то это указывает на недостаточность клапанного аппарата. |
| Проба Претта | оценить состояние коммуникантных вен | Лежачему больному на верхнюю треть бедра накладывается жгут, а участок от пальцев ног до бедра бинтуется эластичным бинтом. Больной поднимается на ноги. На верхний участок конечности дополнительно накладывается бинт, а нижний — снимается. | Появление наполненных вен между двумя участками бинта говорит о несостоятельности коммуникантов в этом сегменте. |
| Проба Мейо-Претта | оценить проходимость глубоких вен | На верхнюю часть бедра пациента накладывается резиновый жгут. После больной ходит в течение 20 минут. | Если при ходьбе у пациента увеличивается наполнение вен, то это говорит о непроходимости глубокой венозной сетки. |
| Проба Дельбе-Пертеса | оценить глубокие вены и их клапанный аппарат | Больной ходит в течение 10 минут с наложенным на верхнюю часть бедра жгутом. | Появление боли или увеличение наполнения вен говорит о несостоятельности клапанов или непроходимости глубоких вен. |
Инструментальные методы диагностики
Для более точной диагностики заболевания и определения локализации патологического процесса используют и другие методы исследования:
- Рентгенконтрастная флебография — наиболее достоверный метод исследования. Контрастное вещество вводят в вену и оценивают его распределение по всей сети, определяют внутренние контуры венозного сосуда, дефекты наполнения и локализацию участков с тромбами.
- Радионуклидная флебография — в венозную систему вводят радионуклидный элемент, безопасный для организма пациента. Метод позволяет оценить скорость и характер венозного оттока.
- Ультразвуковое ангиосканирование — с помощью ультразвука оценивают степень поражения участка, наличие и характер тромботических масс, состояние клапанов и патологический рефлюкс (обратный заброс крови) в венозном сосуде.
- Флебоманометрия — дополнительный метод диагностики, который позволяет измерить внутривенное давление.
Лечение посттромбофлебитического синдрома
Лечебная тактика при данном заболевании включает в себя не только медикаментозную терапию, но и применение физиотерапевтических процедур, изменение образа жизни, выполнение ряда физических упражнений, которые помогут предотвратить развитие серьёзных осложнений и необходимость хирургического вмешательства.
Медикаментозная терапия
Приём лекарственных препаратов помогает улучшить состояние венозных сосудов, снять болевой синдром и снизить показатели свёртываемости крови.
Для этого используют:
- дезагреганты — средства, которые снижают риск склеивания тромбоцитов и образования тромбов (Аспирин, Кардиомагнил, Курантил);
- флеботоники — препараты, которые улучшают состояние венозной стенки и её клапанов (Детралекс, Флебодиа, Вазокет);
- антикоагулянты — вместе с дезагрегантами препятствуют образованию тромбов и улучшают скорость кровотока в сосудах (Варфарин, Гепарин, Эноксипарин);
- нестероидные противовоспалительные препараты — значительно уменьшают болевые ощущения и воздействуют на воспалительный процесс (Ибупрофен, Нимесил, Кетопрофен, Диклофенак, Вольтарен);
- мочегонные — помогают уменьшить отёк и венозный застой (Фуросемид, Лазикс);
- местные средства в виде мазей и гелей, способствующих устранению симптомов и облегчению состояния больного (Гепариновая мазь, Лиотон, Индовазин, Троксевазин).
Так как мочегонные средства приводят к выведению калия из крови, то пить их необходимо вместе с лекарствами, которые пополняют запасы этого микроэлемента в организме (Аспаркам, Панангин).
Лекарственные средства для лечения ПТФС — фото
Коррекция образа жизни
Стиль жизни также влияет на течение посттромбофлебитического синдрома. Людям с таким диагнозом необходимо:
- Питаться диетическими продуктами, отказаться от жирной пищи, мучного и алкоголя, а также не принимать отваров черноплодной рябины и шиповника, так они повышают свёртываемость крови. В рационе должны преобладать овощи и фрукты, следует отдать предпочтение морепродуктам, оливковому маслу, орехам.
- Дозировать физические нагрузки, а при выборе работы следует учитывать, что больному с ПТФС нельзя длительно перебывать на ногах или в сидячем положении, а также в условиях высоких и низких температур.
- Отказаться от курения.
- Регулярно проходить осмотр у сосудистого хирурга.
Компрессионная терапия
Использование компрессионного трикотажа (бинты, носки, чулки) снижает венозную гипертензию в поверхностных тканях голени и стопы, а также влияет на лимфодренажную функцию. Материалы для компрессии представлены в двух видах — профилактические и лечебные. При выборе лечебных носков или чулок необходимо обращать внимание на класс компрессии, который обозначается в мм. рт. ст., а не в денах. Почти у 100% больных компрессионная терапия улучшает состояние вен и заживление трофических язв. Класс компрессии трикотажа стоит выбирать исходя из проявлений венозной недостаточности.

Компрессионная эластическая одежда способствует нормализации состояния вен и ускорению заживления трофических язв
Выбор компрессионного трикотажа — таблица
| Класс компрессии | Показания к применению |
| I (18—21 мм рт. ст.) |
|
| II (23— 32 мм рт. ст.) |
|
| III (34— 46 мм рт. ст.) |
|
| IV (>49 мм рт. ст.) |
|
Лечебная физкультура и физиотерапевтические процедуры при ПТФС
Лечебная физкультура показана при варикозной и отёчной формах посттромбофлебитического синдрома только под наблюдением врача, так как при индуративной и индуративно-язвенной стадиях пациентам строго запрещается физическая нагрузка.
Физиотерапевтические процедуры направлены на:
- улучшение состояния стенок вен — электрофорез с венотониками;
- улучшение оттока лимфы — лимфодренажный массаж, вакум-терапия, НЧ-магнитотерапия;
- уменьшение интенсивности образования соединительной ткани — радоновые лечебные ванны, ультразвуковая терапия, электрофорез;
- улучшение скорости кровотока — электрофорез с антикоагулянтами, инфракрасное облучение, сероводородные ванны;
- укрепление мышечного слоя и клапанного аппарата — импульсивная магнитотерапия, диадинамотерапия.
Хирургическое лечение
Оперативное вмешательство показано для восстановления клапанного аппарата и устранения тромботического процесса. В зависимости от степени поражения мягких тканей проводят либо открытые операции, либо микрохирургические вмешательства. Но их не назначают раньше чем через три месяца после ликвидации трофических нарушений и язв.
Если после проведения УЗИ сосудов установлено, что отток крови происходит за счёт сброса её в поверхностные вены, то их удаляют, а глубокую венозную систему шунтируют, восстанавливают кровоток и повреждённые клапаны.
Народные способы лечения
Методы народной медицины можно использовать лишь как дополнительный вариант лечения с целью уменьшения симптомов ПТФС на начальных этапах заболевания. Например:
- Для улучшения скорости венооттока и микроциркуляции используют гирудотерапию (лечение пиявками). Гирудин, который выделяется со слюной при укусе пиявки, снижает свёртываемость крови и разрушающе действует на тромб.
- Для уменьшения отёка и болевых ощущений используют примочки с морской солью в соотношении 1 ст. л. на 1 л воды, которые следует менять 3–4 раза в сутки.
- Источником натурального Аспирина является малина, поэтому её можно употреблять как свежей, так и в виде варенья к чаю.

При укусе пиявка выделяет гирудин, который попадает в кровь и снижает её способность сворачиваться
Прогноз, осложнения и последствия при ПТФС
Прогноз абсолютного выздоровления неблагоприятный. Заболевание не поддаётся полному излечению. Но правильно подобранная терапия, выполнение всех рекомендаций позволяет достичь стойкой ремиссии.
Посттромбофлебитический синдром с трофическими язвами может осложниться присоединением бактериальной инфекции. Не так часто, но встречается венозная гангрена. Присутствие очага хронического воспаления в организме приводит к нарушениям в иммунной системе и аллергизации.
Со временем посттромботическая болезнь прогрессирует и ведёт к стойкой инвалидизации.
Профилактика ПТФС
Профилактика развития посттромбофлебитического синдрома заключается в предупреждении образования флеботромбоза. Для этого необходимо:
- воздержаться от вредных привычек (курение, алкоголь, переедание);
- своевременно лечить варикозную болезнь;
- бороться с малоподвижным образом жизни;
- придерживаться рекомендаций лечащего врача.
Наилучшее лечение посттромбофлебитического синдрома — это его профилактика: своевременная борьба с тромбозами, ведение активного образа жизни и правильное питание. Пациенты, которые перенесли тромбоз глубоких вен, нуждаются в приёме антиагрегантов и антикоагулянтов. Длительность курса определяется лечащим врачом. Он учитывает сопутствующие заболевания и дополнительные факторы риска, чтобы предотвратить развитие ПТФС.
Сердечно-сосудистые заболевания
Общее описание
Посттромботическая болезнь нижних конечностей (ПТБ) — это заболевание, формирующееся после перенесенного тромбоза глубокой венозной системы с частичным или полным разрушением клапанного аппарата, приводящее к постоянному венозному застою и развитию трофических расстройств. Таким образом ПТБ является следствием перенесенного флеботромбоза. При рассасывании тромба в просвете сосуда со сгустком частично разрушается и клапанный аппарат, что неизбежно приводит к венозному застою и прогрессированию процесса.
Существует классическая классификация по степени хронической венозной недостаточности:
- 1 — преходящий отек (возникает, как правило, после физической нагрузки или в конце трудового дня);
- 2 — стойкий отек (появляющийся даже утром, после сна), гиперпигментация кожи;
- 3 — наличие трофических расстройств в виде язвенных дефектов (на запущенной стадии заболевания).
Заболевание формируется постепенно, после перенесенного острого флеботромбоза наступает реканализация сосуда (восстановление просвета), но клапанный аппарат уже не может функционировать как прежде из-за частичной дистрофии. Возникает постоянный сброс крови, что, в свою очередь, приводит к венозному застою и пропотеванию элементов крови в близлежащие ткани. Развивается отек, который нарушает микроциркуляцию за счет сдавления капилляров, способствует склерозу кожи и подкожно-жировой клетчатки. В исходе формируются трофические расстройства с образованием язвенных дефектов.
Симптомы посттромботической болезни
нижних конечностей
Выделяют ряд типичных симптомов, характерных для данного заболевания. Основным по значимости признаком является отечность пораженной конечности (отечность носит постоянный характер и усиливается после физической нагрузки). Постепенно изменяется окраска кожного покрова (чаще всего в месте предполагаемого перфоранта). Кожный покров грубеет, уплотняется и формируется так называемая индурация. В конечном итоге развиваются трофические расстройства в виде язвенных дефектов, которые длительное время не заживают.
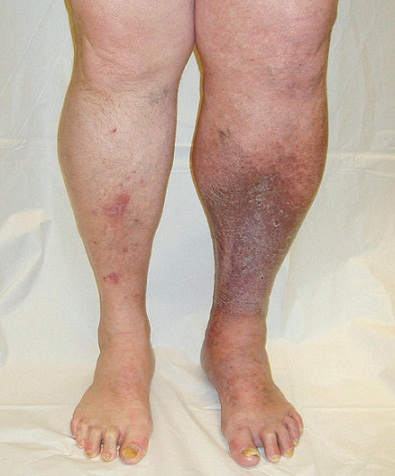 |
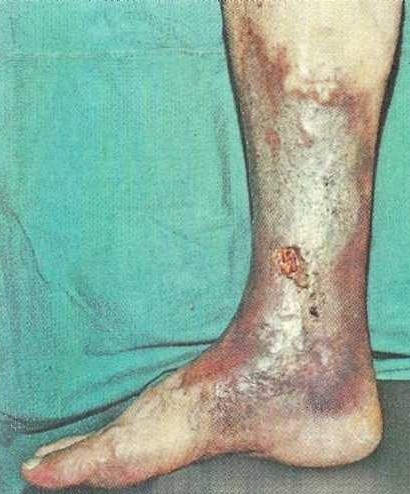 |
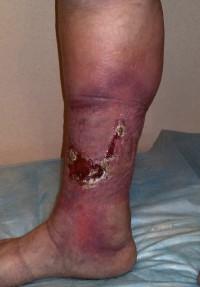 |
| Явления ПТБ на левой голени |
Трофические расстройства и язвенный дефект на голени при ПТБ |
Трофические язвы на голени |
Диагностика посттромботической болезни нижних конечностей
- Консультация сосудистого хирурга и осмотр.
- Дуплексное сканирование сосудов (с помощью этого метода легко определить проходимость вен, оценить работу клапанного аппарата и решить вопрос о дальнейшей тактике лечения).
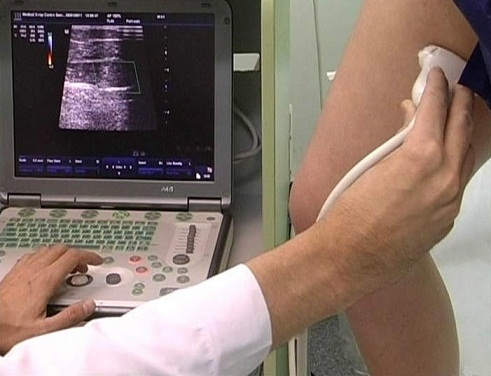 |
| Выполнение дуплексного сканирования |
Лечение посттромботической болезни нижних конечностей
1. Консервативная терапия (является основной):
- Эластическая компрессия (постоянное ношение эластических бинтов или компрессионного трикотажа 1 или 2 класса). Помогает уменьшить венозный застой за счет сдавления подкожных вен и соответственно улучшить отток крови.
- Возвышенное положение нижних конечностей во время отдыха (не менее 30–40 минут после физической нагрузки). Способствует улучшению оттока крови из дистальных отделов.
- Лечебная физкультура и гимнастика (ежедневно).
- Физиотерапевтические мероприятия (курсами не менее двух раз в год).
- Применение флеботоников курсами («Детралекс», «Флебодиа», «Антистакс»).
- Применение дезагрегантов («Кардиомагнил», «Аспирин кардио»).
2. Хирургическое лечение. Выполняется при запущенных формах посттромботической болезни и заключается в перевязке или разрушении несостоятельных перфорантных вен. Выделяют два вида оперативного лечения:
- Операции по устранению перфорантных вен — эндоскопическое удаление перфорантных вен.
- Операции по восстановлению несостоятельных клапанов в вене — вальвулопластика.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.





- Детралекс (венотонизирующий, ангиопротекторный препарат). Режим дозирования: внутрь, по 2 таб./сут. (1 таб. — в обед и 1 таб. — с вечерним приемом пищи).
- Флебодиа (венотонизирующий препарат). Режим дозирования: внутрь, по 1 таблетке (600 мг) 1 раз/сут. Курс лечения — 2 месяца.
- Антистакс (ангиопротективное средство). Режим дозирования: внутрь, утром до еды принять 2 капсулы и запить их водой. Курс лечения — 3 месяца.
- Кардиомагнил (антиагрегант). Режим дозирования: внутрь, запивая водой, в дозе 75-150 мг 1 раз/сут. Применять длительно.
- Аспирин кардио (антиагрегант). Режим дозирования: внутрь, перед едой, запивая большим количеством жидкости в дозе 100-200 мг 1 раз/сут. или 300 мг через день. Применять длительно.
Рекомендации
- Консультация сосудистого хирурга.
- Выполнение дуплексного сканирования вен.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет |
0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших |
0 | 0 | 0 | 5 | 5 | 10 | 50 | 0 | 0 | 0 | 10 | 10 | 50 | 60 |
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) |
|
|---|---|
| Отек ног (отечность ног) | 80% |
| Расширение вен нижних конечностей | 75% |
| Боль в ногах, усиливающаяся при ходьбе | 70% |
| Язвы на ногах | 60% |
| Зуд в ногах | 50% |
Вопросы пользователей (50)
Медучреждения, в которые можно обратиться:
Ижевск, Удмуртская, 263
Ижевск, Воткинское шоссе, 116
Ижевск, Курортная, 2
Ижевск, Совхозная, 1а, офис 2
Ижевск, Бородина, 7
Ижевск, Зои Космодемьянской, 15
Ижевск, Советская, 13
Ижевск, Автозаводская, 2
Ижевск, Ухтомского, 28
Ижевск, Халтурина, 5а
Ижевск, Ленина, 132
Ижевск, Фронтовая, 2
Ижевск, Автозаводская, 50
Ижевск, Ленина, 81
Ижевск, Як-Бодьинский тракт 7 км, 26
Ижевск, им. Шумайлова, 20а
Ижевск, Карла Маркса, 453
Ижевск, им. Репина, 35 к1
Ижевск, Молодёжная, 40
Ижевск, Авиационная, 1а
Online диагноз
© ООО «Интеллектуальные медицинские системы», 2012—2019 гг.
Все права защищены. Информация сайта юридически защищена, копирование преследуется по закону.
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
Посттромботическая болезнь (ПТБ) – патология, вызывающая затруднение венозного оттока из ног. Появляется она после перенесенного тромбоза вен. Иногда это происходит через несколько лет после тромбоза. Заболевшего по ночам беспокоят судороги, он испытывает распирающие ощущения в нижних конечностях. Данной патологии подвержено около 3-5% людей. Обычно она развивается у мужчин от 60 лет и женщин от 50. У более молодых людей ее можно встретить крайне редко.

ПТБ — один из видов венозной недостаточности. Заболевание характеризуется отеками ног, изменением цвета кожи, расширением вен. Процесс протекания патологии сложен, он затрагивает глубокие вены, имеет тяжелые симптомы и иногда приводит к инвалидности 2-3 степени.
Особенности патологии
Данный синдром выделен в отдельную форму, потому что отличается от тромбофлебита стандартного течения. Обычно он охватывает вены в районе голени, но иногда — бедренные, подколенные или таза. Патология способствует застою крови в ногах, что может привести к изменению цвета кожи, а в тяжелых случаях — к образованию трофических язв. Болезнь может развиваться очень медленно, но без соответствующей терапии будет постоянно прогрессировать. Посттромботическая болезнь протекает волнообразно и имеет много клинических проявлений.
Синонимы терминологии заболевания:
- посттромботическая патология;
- постфлебитический синдром;
- посттроммботическая венозная недостаточность.
Как протекает ПТБ
Появление этого синдрома напрямую зависит от того, как тромб «ведет» себя в вене. Обычно проход для кровотока частично либо полностью освобождается в течение 3 месяцев. Однако бывают и осложнения: тромб рубцуется, а вена на пораженном участке становится плотной, клапаны ее разрушаются.
Давление в венозной системе повышается, отток лимфы затрудняется, что приводит к необратимым последствиям и затрудняет микроциркуляцию в тканях. Капилляры начинают сбрасывать кровь в пространство между тканями, провоцируя появление экземы и отечности ног. Заболевание сопровождается гнойными язвами на нижних конечностях. Воспаленные ткани сдавливают стенки сосудов, что приводит к прекращению кровотока и повышению давления в венах ног.
Классификация посттромботической болезни
Изменения глубоких вен и сосудов ног классифицируются по формам, стадиям, степени венозной недостаточности.
Стадии бывают следующими:
- частичная реканализация;
- полная реканализация.
Степени венозной недостаточности:
- недостаточности нет;
- беспокоят судороги по ночам;
- по вечерам отекают нижние конечности (утром все проходит);
- наблюдается постоянная отечность ног;
- образуются язвы.
Формы посттромботической болезни нижних конечностей:
- Венозная. Данная форма при ПТБ встречается постоянно. Локализация ее зависит от степени поражения вен. Страдают голени, колени, иногда варикоз поражает брюшную и грудную стенки.
- Трофическая. Наблюдается на голени. Цвет кожного покрова изменяется, эпидермис становится сухим, волосы на ногах выпадают. Образуются язвы, экземы.
- Отечно-болевая. Часто отечность распространяется по всей ноге. Протекает волнообразно. Отек становится то меньше, то больше.
- Смешанная. Одновременно сочетает несколько форм посттромботической патологии.
Причины появления заболевания
Посттромботическая болезнь вен нижних конечностей представляет собой исход перенесенного ранее тромбоза глубоких вен. Последние относятся к системе нижней полой вены. То есть тромбоз — это основная причина развития ПТБ. Изменения, происходящие в венозной системе из-за данной болезни, сложны и с трудом поддаются лечению.
Кровь сворачивается, образуя сгусток, который уплотняется и превращается в тромб. Через некоторое время начинается его растворение, однако у пациентов с серьезно измененной работой глубоких вен этот процесс нарушен. А если тромбоз появился по причине воспаления стенки вены, то кровяной сгусток прилипает к ней. Растворяется он медленно, с риском образования эмболии. Это опасное состояние, вызываемое перемещением тромба, чревато летальным исходом.
Тромб, который закрепился на стенке вены, начинает обрастать дополнительными кровяными сгустками, прочно связываясь с оболочкой сосуда. По этой причине наступает закупорка венозного просвета — тромбоз. Процесс этот развивается в течение 2 месяцев.
Закупорка вены заканчивается, кровоток восстанавливается (иногда самостоятельно или в результате проведенной терапии). Далее венозные клапаны повреждаются и начинают деформироваться. Развивается венозная недостаточность. Наиболее сложные изменения появляются в районе голени. Микроциркуляция кровяного потока нарушена, что способствует образованию трофических язв и других патологических дефектов.
Факторы риска для развития посттромботической болезни нижних конечностей:
- беременность и роды;
- болезни брюшной полости;
- варикоз ног и тазовых вен;
- различные травмы.
Симптоматика заболевания
В 20% случаев ПТБ на ранней стадии протекает бессимптомно. По этой причине человек узнает о своем заболевании гораздо позже, когда патология уже развилась. Основные симптомы болезни показывают себя также не сразу, иногда имитируя другие патологии вен. Но у 15% заболевших они появляются уже на первом году образования недуга.
Посттромботическая болезнь на разных стадиях характеризуется определенными симптомами. На ранней появляется отечность. Локализуется она в районе тромба, который обычно находится в области голени, иногда бедра. Первые отеки проявляют себя нерегулярно. Появляются днем и пропадают после сна. Позднее отеки становятся стойкими: кожа грубеет и начинает зудеть, эластичность ее понижается. Если кожу расчесывать, то появляются медленно заживающие ранки, которые могут увеличиваться в размерах. На поздней стадии последние трансформируются в трофические язвы.
Давление в сосудах вызывает дискомфортные ощущения. «Слоновость» появляется по причине кровяного застоя в венах. Больные отмечают ощущения тяжести, ноющую боль, зуд в области ног как при движении, так и в состоянии покоя. Жалуются на судороги по ночам, повышенную утомляемость.
Изменения в доязвенной стадии:
- образование уплотнений на коже;
- гиперпигментация;
- покраснение и припухлости;
- белесые пятна, которые свидетельствуют о начале атрофического процесса.
Клинические наблюдения показали, что каждый десятый заболевший страдает трофическими язвами. Появляются они в области голеней, лодыжек и на пальцах ног. К язве иногда присоединяется инфекция, провоцирующая нагноение и усложняющая терапию.
По причине аллергической реакции на прием лекарственных средств как побочный эффект может появиться экзема или дерматит. Пациенты отмечают болевые ощущения, зуд и жжение в пораженной области. Появляются локальные дефекты на голени. Варикоз встречается в 40% случаев и основным симптомом ПТБ не является.
Итак, список основных симптомов посттромботического заболевания:
- цианоз нижних конечностей;
- ночные судороги и острые боли;
- судороги во время движения;
- отечность ног;
- облысение нижних конечностей;
- гиперпигментация;
- дерматит, экзема;
- трофические язвы;
- точечные дефекты с гнойными выделениями;
- хроническая усталость.
Из-за изменений, которые происходят в венах, появляются благоприятные условия для рецидива ПТБ, причем не только в пораженных местах, но и на других участках тела. Отмечается, что благоприятно протекает патология без трофических нарушений. Остальные же формы недуга приводят к развитию хронической венозной недостаточности.
Если наблюдаются симптомы данного заболевания, нужно незамедлительно отправиться на прием к флебологу – врачу, занимающемуся лечением вен.
Осложнения
При ПТБ клапаны вен не выполняют свои функции, провоцируя застой крови. Болезнь быстро развивается и снижает качество жизни человека, приводит к инвалидности. Изменение цвета кожного покрова, образование уплотнений, незаживающие раны – осложнения этой патологии. После образования тромбоза у 50% пациентов в среднем через 3 года образуются трофические язвы.
Среди прочих осложнений отмечается образование ран на коже ног, которые могут разрастаться. Вторичные инфекции провоцируют аллергию и разные иммунные патологии. Иногда инфекция приводит к образованию рожистого воспаления и других опасных заболеваний.
Наиболее тяжелое осложнение – венозная гангрена, встречается крайне редко. ПТБ постоянно прогрессирует и часто приводит к инвалидности, если не уделять достаточно времени для терапии. Предотвратить осложнения можно лишь при своевременном лечении и устранении риска разрушения венозных клапанов.
Основные причины осложнения ПТБ:
- инсульт;
- операции на ногах;
- травмы нижних конечностей;
- избыточный вес;
- беременность;
- онкология;
- врожденная предрасположенность;
- употребление табака и спиртных напитков.
Проведение диагностики
Поставить правильный диагноз может флеболог или сосудистый хирург, который осмотрит больного и соберет анамнез. Обследование будет основываться на клинических проявлениях. Опытный специалист уже при внешнем осмотре может поставить диагноз, определить стадию и форму недуга.
Субъективными признаками для постановки диагноза являются:
- боль в ногах;
- утомляемость нижних конечностей;
- ощущение тяжести;
- пигментация, зуд;
- опухание ног.
Нужно учитывать, что подобные симптомы могут быть проявлением и других патологий, поэтому их недостаточно для постановки точного диагноза. Объективные признаки ПТБ — варикоз, стойкие и нестойкие отеки ног, трофические язвы. Обязательно проводится физикальное обследование больного. Врач визуально осматривает нижние конечности человека, обращает внимание на цвет кожи, проводит пальпацию.
Сегодня доктора уже не оценивают состояние больного с помощью функциональных проб, а отдают предпочтение инструментальным исследованиям. Проводится изучение артериальной пульсации стоп, а также потенциальных зон, где могут появиться грыжи. Инструментальным путем измеряется диаметр нижних конечностей, проводится оценка различий.
Самые информативные способы диагностики:
Обычно специалисты предлагают сделать УЗИ, которое помогает обнаружить признаки ПТБ еще на ранней стадии. Это исследование устанавливает плотность тромба, показывает состояние сосудов и тканей, определяет степень повреждения венозных клапанов, а также помогает следить за эффективностью проводимой терапии.
Также проводится дифференциальная диагностика с болезнями, которые выражаются схожей симптоматикой. Например, варикоз, сердечная недостаточность, лимфедема, патологии печени и почек, избыточный вес. Иногда у заболевших появляются венозные свищи, этот момент тоже нужно учитывать при обследовании.
Лечение ПТБ
Перед началом лечения посттромботической болезни человека предупреждают о необходимости бросить курить и прекратить употребление спиртных напитков. Порекомендуют делать специальные упражнения, чтобы улучшить отток крови от нижних конечностей, а также убрать из своего ежедневного рациона жирную пищу и контролировать вес.
Лечение посттромбофлебитической болезни вен нижних конечностей должно быть направлено на устранение застоя крови, болевых ощущений в ногах, отечности, трофических изменений. Лечение недуга подразделяется на два основных вида: консервативное (медикаментозное и немедикаментозное) и хирургическое.
Медикаментозная терапия стоит на первом месте в комплексном лечении. Она включает использование системных препаратов и средств для местного применения, основываясь на флеботропных лекарствах. Немедикаментозная терапия включает организацию правильного рациона для коррекции лишнего веса (если таковой имеется), профилактику запоров. Немаловажно отрегулировать режим труда и отдыха. Врачи, исходя из состояния и возраста больного, назначают регулярные физические занятия с нагрузкой на нижние конечности.
Компрессионное лечение – важный этап терапии. Улучшает циркуляцию крови в капиллярах, снижает давление в сосудах и их проницаемость. Также подобная терапия способствует уменьшению отеков ног и активно борется с варикозом. Наиболее часто используемые компрессионные изделия – эластичные бинты и трикотаж.
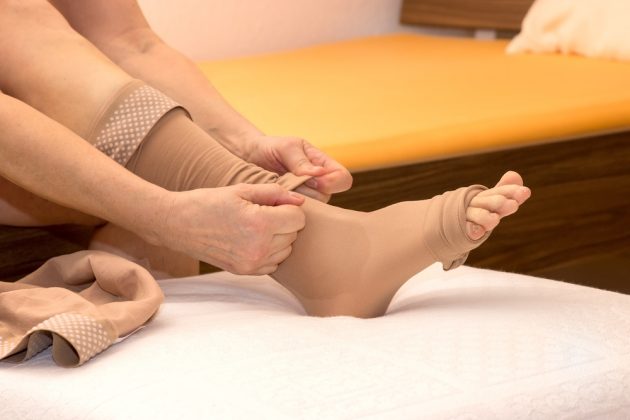
У этого метода отсутствуют какие-либо противопоказания, он полностью безопасен и на пожизненной основе рекомендуется некоторым больным, которые перенесли тромбоз. Однако здесь важно правильно подобрать тип трикотажа или бинта, чтобы терапия не привела к противоположному результату. При проксимальной локализации ПТБ следует носить специальные колготки и чулки, при дистальной – гольфы.
Если у человека поражены глубокие вены, то ему рекомендуется надевать чулки, оборудованные застежками на поясе. В комплексе с компрессионным лечением для уменьшения отечности ног и улучшения кровообращения назначается физиотерапия (до 3 раз в год). Рекомендуется и специальная гимнастика, которую нужно делать каждый день. Одно из эффективных пассивных упражнений – расположение нижних конечностей в возвышенном положении в течение получаса 2-3 раза в сутки.
Флебосклерозирующая терапия заключается в облитерации поврежденных вен химическими средствами. Это эффективный, не оставляющий рубцов и шрамов метод лечения нижних конечностей.
Местная терапия подразумевает применение препаратов на основе гепарина и флеботропных средств.
Но сегодня основным методом лечения является хирургическое вмешательство. Используют его при малоэффективности других терапевтических тактик. Наиболее современный вариант – лазерная коагуляция. Процедура заключается в облучении поврежденных сосудов лазером.
Особенности консервативной терапии
Посттромботическая болезнь успешно лечится консервативными методиками. Они применяются как отдельный вид терапии, так и в качестве подготовки к хирургическому вмешательству или во время восстановления после операции. Консервативный метод способствует уменьшению отечности и воспалительных процессов, заживлению ранок и язв. Помогает развить новые пути для оттока крови и лимфы, нормализует микроциркуляцию тканей.
Показания к консервативной терапии:
- посттромботическая болезнь вен нижних конечностей на начальной стадии, которая развивается в первые 2 года после того, как пациент перенес тромбоз ног;
- ярко выраженные воспаления ног;
- запущенная стадия ПТБ, исключающая хирургическое вмешательство;
- отказ пациента от операции;
- форма заболевания, которая развивается очень медленно – тут консервативная методика хорошо справляется с венозным оттоком.
Лекарственные средства комбинируются из нескольких групп препаратов:
- Антикоагулянты – препараты, разжижающие кровь, что значительно ускоряет оздоровительные процессы (Варфарин, Фенилин).
- Средства, которые активизируют фибринолиз.
- Антиангреганты – замедляют процессы образования тромбов (Реополиглюкин, Пентоксифиллин).
- Венотоники – лекарственные средства, стимулирующие венозный отток крови и повышающие тонус венозных стенок (Эскузан, Троксевазин, Флебодия и т. п.).
- Дезагреганты – разжижают кровь и улучшают ее циркуляцию (Трентал, Тиклид, Кардиомагнил).
- Мочегонные препараты – снимают отечность и выводят из организма избыток соли (Фуросемид, Верошпирон, Лазикс).
- Противовоспалительные лекарства, купирующие болевой синдром (Кетопрофен, Ибупрофен, мази – Вольтарен, Диклофенак).
Для местной терапии применяются мази и кремы, которые стимулируют кровообращение (Венорутон, Троксевазин). Если у пациента образовались трофические язвы, используются повязки с оксидом цинка и желатином. Также показана пневматическая аппаратная компрессия, работающая по принципу надувающейся манжетки. Аппарат меняет давление и тренирует венозные сосуды. Самолечением заниматься категорически запрещено. Подбирать подходящие препараты должен квалифицированный специалист.
Хирургический метод
Этот вид терапии используется, когда другие методы бессильны или малоэффективны. Основные изменения при ПТБ развиваются в клапанах вен. Если они неправильно работают, кровь беспрепятственно перемещается вверх-вниз, и создаются условия для образования венозного застоя. Давление в голенях приводит к сбросу крови в поверхностную венозную систему. Это увеличивает подкожные вены и способствует появлению трофических язв.
Главная задача хирургической терапии – предотвращение и лечение этих язв. Необходимость операционного вмешательства определяет доктор. А после окончания процедуры пациенту прописывается комплекс восстановительных процедур.
Применяется несколько вариантов операций:
- Видеоэндоскопическая перевязка. Процедура выполняется через маленький разрез с помощью видеосистемы. Перед ее началом вены отмечаются ультразвуком. Метод малотравматичен и отличается хорошей заживляемостью. Если процедура выполнена правильно, язвы быстро исчезают.
- Открытая перевязка вен и пластика голени. Процедура выполняется через большой разрез в области голени. Скальпелем рассекается кожа, находятся и перевязываются проблемные вены. Далее накладываются швы, после чего образуется узкое пространство для мышц голени. Это стимулирует правильное функционирование мышечного насоса. Недостатки метода – травматичность и длительное заживление раны.
- Перевязка глубоких вен. Очень эффективная процедура. Ее задача – устранение высокого давления в венах ног за счет прекращения беспрепятственного оттока крови в сторону голени. Процедура используется, если клапаны восстановить невозможно.
- Пластика клапанов. Микрохирургическая процедура, восстанавливающая поврежденные клапаны. Очень сложная в исполнении, но высокоэффективна.
- Вшивание вен, которые содержат клапаны. Пораженные вены заменяются участками со здоровыми клапанами. Донорский материал берется с другой ноги. Процедура делается при невозможности восстановления «родных» клапанов.
- Обиходное шунтирование. Когда после перенесенного тромбоза вены остаются непроходимыми, помогает шунтирование пораженного участка другой веной. Процедура делается редко, но является очень эффективной.
Профилактика и прогноз
После того как болезнь будет вылечена, врачи рекомендуют принимать антикоагулянты и носить компрессионный трикотаж на протяжении длительного времени. Сроки определяются индивидуально. Средний терапевтический курс длится полгода. Также рекомендуется заниматься физкультурой. Очень эффективное упражнение – вытягивание пальцев ног в сторону головы. Также стоит побольше гулять пешком.
Чтобы у человека повторно не развилась посттромботическая болезнь вен нижних конечностей. нужно придерживаться следующих профилактических мер:
- своевременная терапия варикоза;
- правильный рацион;
- отказ от табака и алкоголя;
- соблюдение предписаний лечащего врача.
Посттромботическая болезнь опасна осложнениями. Недуг приносит дискомфорт пациентам, потому что они постоянно испытывают отечность нижних конечностей и быстро устают от физических нагрузок. На ногах могут появиться язвы, трещины и раны. Однако эта патология поддается терапии и может быть вылечена, если человек при ее первых проявлениях обратится к врачу.




